Publié le 07 juil 2022Lecture 6 min
Verrues et molluscum contagiosum
Noémie LACHAUME, service de pédiatrie, hôpital Louis-Mourier, Colombes
Les papillomavirus (HPV) sont des virus avec un tropisme exclusif pour les épithéliums (kératinocytes et cellules épithéliales des muqueuses) induisant une prolifération épidermique. Néanmoins, ils ne sont pas strictement pathogènes et certains font partie de notre flore cutanée.
Même si la majorité des infections à HPV sont éliminées par une réponse immunitaire humorale et cellulaire adéquate, celles-ci peuvent conduire au développement de tumeurs bénignes (verrues et condylomes), mais aussi de lésions précancéreuses ou de cancers surtout dans le cadre d’une immunodépression. Le diagnostic des verrues est clinique et il n’y a aucun intérêt à rechercher le génotype responsable.
L’abstention thérapeutique devra être privilégiée, car les verrues ont un fort potentiel de guérison spontanée d’autant plus que les traitements destructeurs chimiques ou physiques peuvent être douloureux et non dénués d’effets secondaires chez l’enfant. Il faudra bien identifier si la demande de traitement émane bien de l’enfant et non des parents dans notre société où les considérations esthétiques motivent de plus en plus de consultations.
Verrues
Épidémiologie
Les verrues sont un motif fréquent de consultation (6 % des consultations de médecine générale annuelle(1)). Bien que leur prévalence soit estimée à moins de 3 % chez l’adulte, elle s’élève de 3 à 33 % dans la population pédiatrique(1-3). Le sexe ratio est identique. L’augmentation de l’incidence avec l’âge est croissante de 1 à 7-8 ans, avec un pic en prépubertaire (9-11 ans) puis un plateau de 11 à 17 ans.
La transmission d’HPV se fait par contact cutané direct (manuportée avec auto- ou hétéro-inoculation) ou indirect (surfaces inertes humides) à travers une effraction cutanée (microtraumatisme, dermatite atopique). Marcher pieds nus sur les sols humides (piscine, douche collective sportive) est un vecteur de transmission majoritaire toujours mis en avant, mais ce mode de contamination n’est pas identifié comme facteur de risque contrairement à la présence d’un cas contact familial ou scolaire porteur de verrues(1,2).
La régression spontanée est habituelle en plusieurs mois ou années, avec souvent une guérison simultanée des verrues. Elles disparaissent dans deux tiers des cas en 2 ans et dans trois quarts des cas en 3 ans. À l’adolescence, 93 % des verrues régressent en moins de 5 ans(4,5).
Clinique
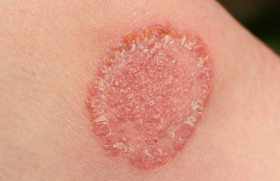
Le diagnostic est clinique sans nécessiter de biopsie ou de recherche d’ADN viral (tableau 1).
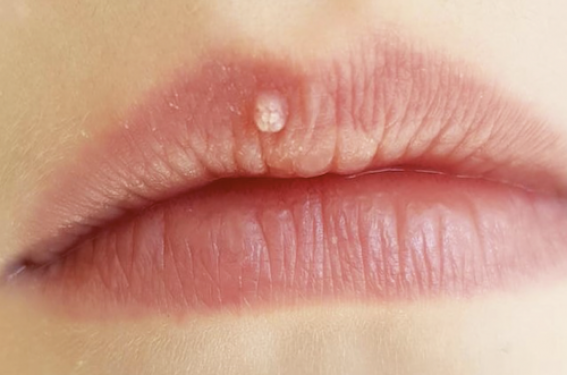
Figure 3 : Verrue filiforme.
Lorsque le nombre de verrues est important (> 50) et qu’elles deviennent confluentes et regroupées, il faut évoquer un déficit immunitaire chez l’enfant :
– inné : épidermodysplasie verruciforme, syndrome WHIM (hypogammaglobulinémie avec neutropénie), déficit immunitaire combiné sévère, déficit lymphocytaire T, déficit immunitaire commun variable, syndrome hyperIgE, etc. ;
– acquis : iatrogène ou VIH.
Traitement
La résolution spontanée est attendue dans la majorité des cas. Néanmoins, 26 % des enfants rapportent une gêne(6) : 8 % douleur, 10 % irritation, 14 % esthétique et 4 % gêne de l’opinion des autres.
Il faut donc évaluer l’indication à un traitement : sera-t-il bénéfique pour l’enfant ? Et comprendre que les traitements ont un risque cicatriciel et d’effets secondaires (brûlure, douleur, surinfection). Les traitements destructeurs étant séquentiels, ils occasionnent des douleurs à chaque séance. La compliance de l’enfant au traitement (surtout chez les petits) est donc un argument majeur pour décider de traiter ou non.
Le consensus général est de traiter la/les verrue(s) si elle(s) est/sont) douloureuse(s), gênante(s), inesthétique(s) ou disséminée(s).
• Abstention thérapeutique : selon une étude sur 366 enfants, 52 % avaient une résolution à 15 mois sans influence sur la rapidité de guérison du type, de la taille ou du nombre de verrues(6). Néanmoins 38 % des enfants avaient reçu un traitement « hors protocole » par cryothérapie ou acide salicylique après une demande auprès du pharmacien ou du médecin traitant. Les enfants traités avaient pour finir moins de résolution que les enfants non traités (HR : 0,6 ; IC 95 % : 0,4-0,8). Utiliser un placebo a une efficacité variable entre 5 à 73 %, mais relativement proche aux traitements de 1re ligne : acide salicylique (0- 87 %) et cryothérapie (0 à 69 % ; 45-73 % cryothérapie agressive)(7).
• Une irritation mécanique avec lime ou une pierre ponce peut être proposée seule ou en complément d’un autre traitement pour favoriser la réaction immunitaire par l’irritation.
• Les traitements de 1re ligne (tableau 2) : sont-ils plus efficaces qu’un traitement placebo ?
Selon la revue Cochrane de 2012(7) :
– l’acide salicylique a une efficacité légèrement supérieure au placebo (RR : 1,56 ; IC 95 % : 1,2-2,03) ;
– aucune différence significative entre la cryothérapie et le placebo (RR : 1,45 ; IC 95 % : 0,65-3,23) ;
– aucune différence significative entre l’acide salicylique et la cryothérapie (RR : 1,23 ; IC 95 % : 0,88-1,71) ;
– très faible supériorité de l’association des deux traitements : (cryothérapie/SA versus SA RR : 1,23 ; IC 95 % : 1,03-1,47) (cryothérapie/SA versus cryothérapie RR : 1,17 ; IC 95 % : 1,02-1,34). Les traitements « naturels » : aucune efficacité n’a été démontrée pour les traitements naturels qui auraient des propriétés antivirales en occlusion (ail, oignon, peau de banane) et qui peuvent également être corrosifs et irritants (chélidoine, lierre, lait de figue, huile de ricin, etc.).
• Les traitements de 2e intention seront réservés aux dermatologues avec des efficacités variables et qui n’avoisinent jamais les 100 %. Les traitements peuvent être destructeurs (laser, rétinoïdes, photothérapie), immunomodulateurs (cimétidine, antigène de Candida, imiquimod, etc.) ou antimitotiques/antiviraux (5-FU, bléomycine, cidofovir, etc.)(8).
L’abstention thérapeutique est à privilégier devant un taux de résolution spontanée fort. Il faut savoir être patient. Une irritation mécanique peut être proposée (lime, pierre ponce) pour l’effet irritant. En cas de gêne et de demande du patient, des traitements destructeurs de 1re intention peuvent être proposés (acide salicyclique, cryothérapie à l’azote liquide). Si la verrue se situe sur le visage, il faudra adresser à une dermatologue devant le risque cicatriciel secondaire aux traitements.
Condylomes
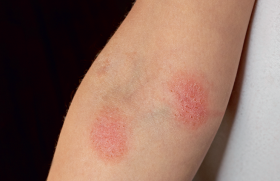
Les verrues ano-génitales chez l’enfant sont rares (figure 5).
Quarante sous-types HPV en sont responsables dont certains à risque oncogénique (6, 11, 16 et 18), mais le génotype n’oriente pas vers le mode de transmission. Il existe une prédominance féminine (60-70 %). La transmission est interhumaine : verticale (périconception, prénatale ou périnatale) ; horizontale (manuportée) ; sexuelle. Néanmoins, la transmission sexuelle n’est pas prédominante (2,6 à 32 %)(9,10). L’approche doit donc être prudente et il ne faudra pas suspecter systématiquement un abus sexuel, surtout avant l’âge de 4 ans. Le risque d’abus sexuel est corrélé à l’âge et il faudra être vigilant après 8 ans.
La résolution spontanée est plus lente que pour les verrues cutanées, avec une guérison dans 54 à 76 % des cas en 5 ans. L’abstention peut donc être privilégiée si l’enfant est asymptomatique (prurit rapporté), mais sinon il faudra l’adresser à un dermatologue spécialisé (cryothérapie sous AG, Imiquimod®, etc.).
Molluscum contagiosum
Les infections à poxvirus sont responsables de manifestations cutanées comme les molluscum contagiosum (MC) qui sont fréquentes et bénignes.
Épidémiologie
La prévalence est d’environ 7 %, avec un pic d’incidence chez les enfants en âge scolaire (2-5 ans à 10 ans)(11). Le molluscum contagiosum virus est le plus souvent transmis par contact interhumain direct (dont auto-inoculation par grattage) plus rarement par vecteur inerte (serviettes). Une fois de plus, le rôle des piscines n’est pas prouvé dans la transmission. La présence de cas intra-familial est un facteur de risque de contamination. L’évolution est spontanément favorable, avec un délai médian de résolution de 13 mois. Trente pour cent des MC persistent à 18 mois(12,13).
Clinique
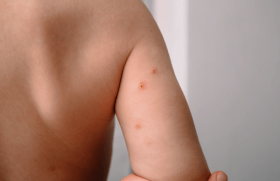
Les MC se manifestent par des papules de couleur translucide ou chair, fermes, hémisphériques, à surface lisse, de 3 à 5 mm de diamètre, qui contiennent une substance blanchâtre et crémeuse (figures 6 et 7). Une ombilication centrale est évocatrice. La localisation préférentielle est au niveau des zones de frictions des vêtements (aisselles, plis), mais également le visage et la zone génitale. Le nombre moyen de lésions est de 10 à 20. Les formes disséminées (jusqu’à 100), profondes ou chroniques, atteignent les patients immuno-déprimés. La dermatite atopique est un facteur favorisant débattu. Lorsque le MC rentre en phase d’involution, il s’enflamme, augmente de taille puis régresse. L’eczéma, dermatite atopique survenant autour de la MC, doit être reconnu.
Traitement
L’abstention thérapeutique doit être privilégiée, car la résolution spontanée est la règle. Néanmoins, un traitement sera débuté s’il existe une demande de l’enfant (inesthétiques, extensifs, complications avec surinfection, eczéma molluscorum)(11,14,15). Il n’y a aucune différence significative entre le curetage, la cryothérapie ou l’acide salicylique(14), mais en raison de sa facilité d’utilisation l’hydroxyde de potassium peut être utilisé en 1re intention. En cas d’eczéma molluscorum, des émollients seront prescrits, mais si le prurit est intense, une application courte de dermo-corticoïdes sera effectuée avant de traiter les MC (tableau 3).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :