Publié le 31 mai 2025Lecture 4 min
Dermatophytoses : la résistance à la terbinafine pose de nouveaux défis thérapeutiques
Céline FERRAT, d’après la communication d’Alicia Moreno-Sabater (hôpital Saint-Antoine, Paris)
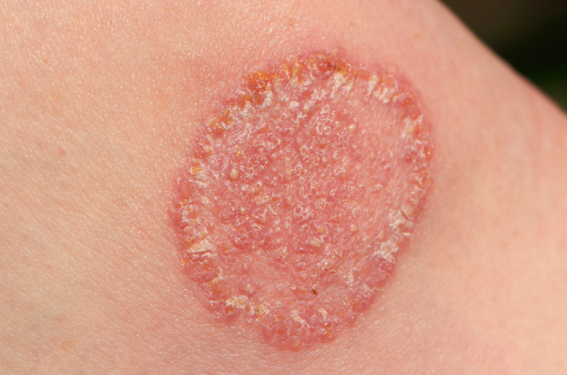
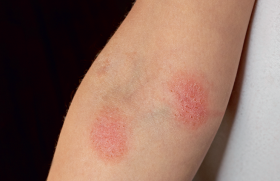
Depuis leur émergence en Inde il y a quelques années, les dermatophytoses étendues réfractaires au traitement par terbinafine se sont répandues dans la plupart des pays à travers le monde, y compris en France. L’espèce responsable est le Trichophyton indotineae.
En France, les premiers cas de dermatophytose à T. indotineae résistante à la terbinafine ont été décrits en 2022(1). La prévalence de la résistance à la terbinafine sur le territoire est désormais connue grâce à une étude nationale – la première du genre – débutée en juillet 2023 et à laquelle ont participé 22 CHU et deux laboratoires de biologie médicale. Son objectif principal inclut l’évaluation de la susceptibilité aux antifongiques alternatifs. Les investigateurs ont analysé 752 isolats prélevés sur une période de 1 an.
Les premiers résultats de ce travail montrent qu’en France la prévalence des dermatophytoses résistantes à la terbinafine est de 8 %, et la résistance à l’itraconazole et au voriconazole est très faible. La résistance à la terbinafine est portée majoritairement par T. indotineae (68,4 % des cas) et dans un petit nombre de cas par d’autres espèces, dont Trichophyton rubrum. L’apparition récente en France de cas autochtones de dermatophytoses à T. rubrum résistantes à la terbinafine est documentée(2). Elle est probablement liée à la pression de sélection exercée par l’utilisation depuis plusieurs années de la terbinafine comme traitement de première intention de ces infections.
L’étude nationale met aussi en évidence des différences importantes du niveau de prévalence de la résistance à la terbinafine selon les zones géographiques.
Dans certaines régions, elle dépasse largement les 5 %, en particulier en Île-de-France. En raison du manque de données épidémiologiques antérieures, la progression nationale des dermatophytoses à T. indotineae reste à déterminer. Elle n’est connue qu’en Île-de-France, où la prévalence de cette espèce de champignon est passée de 5 % en 2021(3) à 23,2 % en 2024, soit une augmentation de près de cinq fois en 3 ans.
Terbinafine, itraconazole, antifongiques alternatifs
Les patients atteints de dermatophytose à T. indotineae sont traités initialement par terbinafine 250 mg/j. En l’absence d’amélioration, il est recommandé de doubler la dose (250 mg x 2/j). L’échec du traitement signe une résistance à cet antifongique. Les patients sont alors mis sous itraconazole 100 mg/j, avec la possibilité d’augmenter la dose quotidienne à 200 mg-400 mg en cas d’inefficacité. Si la guérison n’est toujours pas obtenue, il peut s’agir d’une résistance à l’itraconazole. Bien que très faible, cette éventualité justifie une étude systématique de la sensibilité aux antifongiques sur des prélèvements réalisés dès la première consultation compte tenu du long délai de rendu des résultats (au minimum 1 mois).
Les tests de sensibilité aux antifongiques doivent être réalisés dans des laboratoires de biologie médicale de référence dont la liste est publiée au Journal officiel*. Les échecs thérapeutiques avec l’itraconazole, qui sont rares, peuvent aussi être dus à des taux sériques faibles (< 0,2 μg/m)(4). Il faut expliquer au patient la nécessité de prendre l’itraconazole après un repas classique afin d’augmenter son absorption et avec une boisson contenant du cola.
Une autre problématique thérapeutique importante des dermatophytoses est celle des taux élevés de rechute. Comme l’a montré un essai randomisé, l’itraconazole reste très efficace aux trois doses, avec des taux de guérison de 82 % à 100 %, mais aussi des taux de rechute allant de 41,5 % à 59,4 % selon la dose(5). Dans les dermatophytoses à T. indotineae, des rechutes cliniques sont rapportées chez des patients traités aussi bien avec la terbinafine (de 33,8 % à 65 %) que l’itraconazole (47,4 %) ou le kétoconazole (37,9 %). Elles représentent la caractéristique la plus préoccupante de ces infections, et ce, d’autant qu’il n’existe pas de facteur prédictif clinique ou lié au traitement. Les infections localisées ont elles aussi tendance à rechuter. Un fait rassurant : après une rechute, les patients répondent au traitement avec le même antifongique utilisé pour l’infection initiale(6).
Il existe plusieurs alternatives aux traitements par terbinafine et itraconazole. Le voriconazole, disponible sous forme orale et topique (préparation magistrale), est très efficace mais coûteux, et avec un usage restreint pour minimiser le risque de résistance. Il est administré à la posologie de 400 mg x 2/j pendant 2 jours, puis 200 mg x 2/j pendant 3 mois et 200 mg/j pendant 3 mois. Le fluconazole 5 mg/kg/j est peu efficace, mais peut être intéressant chez les patients avec comorbidités et chez les enfants. Le posaconazole à raison de 300 mg/j pendant 4 semaines a donné des résultats prometteurs, mais il y a encore peu d’études sur son efficacité. Les traitements combinés itraconazole + terbinafine 200 mg et 250 mg/j n’ont pas d’avantage par rapport à la monothérapie. En ce qui concerne les traitements antifongiques topiques, ils se sont montrés très efficaces in vitro, mais n’ont pas encore été évalués en clinique. La question de leur intérêt potentiel pour diminuer la transmission interhumaine des dermatophytes reste posée.
* Des informations sur les laboratoires de référence peuvent être obtenues en contactant la Société française de mycologie médicale. https://sfmm-mycologie-medicale.com
D’après la communication d’Alicia Moreno-Sabater (hôpital Saint-Antoine, Paris). Session « Hot topics », JDP 2024.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :