Publié le 01 juil 2021Lecture 4 min
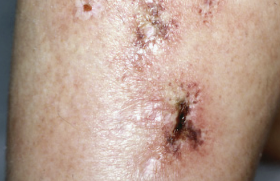
Cancers cutanés : des outils diagnostiques de plus en plus performants
Caroline GUIGNOT, Lille
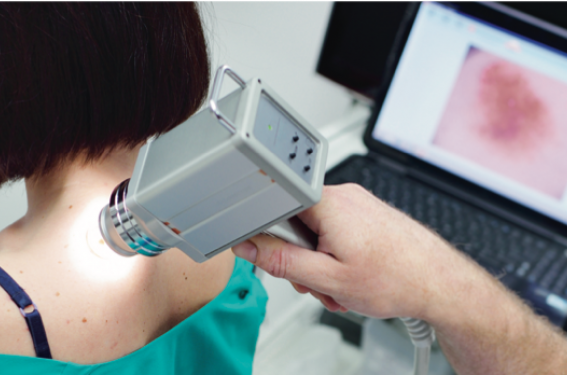
Les dernières innovations technologiques ont abouti à la mise à disposition d’appareillages puissants. S’ils permettent de réaliser un diagnostic de cancer cutané de façon plus rapide et plus précise, leur utilisation à bon escient est indispensable pour éviter un sur- ou un sous-diagnostic.
L'amélioration du diagnostic des cancers cutanés reste essentielle pour une prise en charge précoce et un diagnostic favorable. Depuis une vingtaine d’années, les progrès techniques ont été immenses et offrent aujourd’hui aux dermatologues des outils puissants et rapides facilitant la démarche diagnostique.
DERMATOSCOPIE DIGITALE
La dermatoscopie digitale est l’un de ces premiers outils. Elle a permis d’améliorer la spécificité et la sensibilité en offrant la possibilité de stocker les photographies de lésions atypiques afin d’apprécier leur évolution d’une visite de suivi à une autre. La photographie corps entier (TBP pour Total Body Photography), si elle n’est pas nouvelle, a également permis d’améliorer le ratio/malin bénin des lésions suspectes réséquées. Elle offre un suivi standardisé de toutes les zones anatomiques avec une analyse des évolutions par examen des clichés ou par une observation informatisée. Cependant, une stratégie de dépistage axée uniquement sur les nævi suspects expose à un risque d’omission de lésions non considérées comme atypiques pour le suivi numérique. Aussi, la combinaison séquentielle de la TBP et de la dermatoscopie digitale est intéressante pour le suivi des sujets à risque. Le récent appareil de TBP 3D (Vectra WB360), conjuguant les clichés de 92 caméras et un traitement logiciel, permet en une simple analyse la caractérisation, la classification et la position précise de tous les nævi d’un même patient. Ensuite, le logiciel permet de retrouver facilement la localisation de toutes les lésions appartenant à un sous-type d’intérêt.
Avec les perspectives apportées par l’intelligence artificielle (IA), le développement d’algorithmes auto-apprenants devrait conduire les dermatologues à disposer d’outils dont les capacités diagnostiques égalent in fine celles des meilleurs experts. Dans cet objectif, l’International Skin Imaging Collaboration (ISIC), un partenariat international entre universitaires et industriels, tend à améliorer les performances des algorithmes utilisés. L’ISIC met ainsi à disposition une base de données de plusieurs milliers d’images de lésions cutanées dont le diagnostic est connu. Il organise aussi un challenge annuel visant à entraîner et à optimiser les algorithmes développés par les équipes à travers le monde.
Restent quelques questions pratiques à leur déploiement : nature et fiabilité des bases de données d’apprentissage, contraintes réglementaires, accès, intégration à la pratique clinique... sans omettre le surdiagnostic de mélanome, une question déjà contemporaine, qui pourrait être accentué si la sélection des patients à risque n'est pas menée correctement.
PUISSANCE ET PRÉCISION POUR L’ANALYSE IN VIVO
La microscopie confocale par réflectance (RCM) et la tomographie en cohérence optique (OCT) sont deux techniques d’analyse précises, qui offrent aujourd’hui une opportunité diagnostique sans recours à la biopsie. La RCM a une résolution d’environ 1 μm et une profondeur d’analyse de 200 à 250 μm. La seconde a une résolution un peu moins élevée et, mathématiquement, une épaisseur d’analyse plus importante, de l’ordre du millimètre. Du fait de leur différence de performance, la mise en œuvre de l’un ou l’autre de ces appareillages doit être déterminée en fonction de la nature de la lésion : face à une suspicion de mélanome, la résolution doit permettre d’observer les altérations cytologiques et architecturales, ce qui peut être obtenu par RCM après une dermatoscopie évocatrice. Lorsqu’un carcinome basocellulaire est suspecté, l’enjeu porte sur la profondeur plutôt que sur la résolution, ce qui peut conduire à privilégier l’OCT. Enfin, devant une kératose actinique, les deux méthodes peuvent être utiles : la première pour évaluer le degré de dyskératose, la seconde pour appréhender les profils de jonction cellulaire et donc le potentiel invasif des lésions.
La tomographie par cohérence optique confocale en ligne (Line-Field Optical Coherence Tomography ou LC-OCT) associe ces deux techniques : cette méthode, qui n’a que quelques années, permet l’acquisition d’images en coupe verticale, avec une résolution cellulaire et une profondeur d’analyse allant jusqu’au derme superficiel. La LC-OCT offre une vision 3D performante avec par exemple une capacité à discriminer les différents sous-types de cancers basocellulaires avec une bonne corrélation par rapport aux résultats histopathologiques.
Finalement, la microscopie confocale ex vivo (MCEV) se développe depuis quelques années dans l’analyse des tumeurs solides et notamment celles d’origine cutanée, afin d’analyser la nature du prélèvement (carcinome baso- ou spinocellulaire, mélanome) ou d’examiner les marges d’exérèse, sans nécessiter de préparation de la lésion réséquée. Ses performances sont comparables à celles de l’histopathologie, mais sa rapidité permet une mise en œuvre extemporanée dans la salle d’intervention. L’accès à la MCEV est cependant disparate au niveau européen, que ce soit en termes d’appareillage ou de remboursement de l’examen.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :