Publié le 01 mai 2022Lecture 5 min
Dermatoses inhabituelles - Tableaux cliniques auxquels il faut savoir penser
Denise CARO, Paris
Un certain nombre de situations inhabituelles peuvent se présenter en consultation de dermatologie. Quelques-unes d’entre elles ont été évoquées lors d’une session de formation médicale continue aux Journées dermatologiques de Paris.
Une fasciite à éosinophiles sous immunothérapie
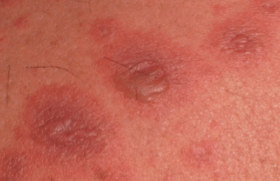
L’identification de lésions cutanées survenant chez des patients sous immunothérapie peut revêtir quelques difficultés. Certaines sont maintenant bien connues, d’autres sont plus rares. Tel est le cas de la fasciite à éosinophiles (syndrome de Shulman) à laquelle il faut savoir penser face à un érythème associé à un œdème (plus ou moins étendu) et à des indurations scléreuses de la peau du visage et/ou des membres. On note un aspect de peau d’orange et de « veine en creux » (signe de Groove, figure 1). Les patients se plaignent de myalgies diffuses, de faiblesse musculaire et d’une limitation de mobilité articulaire. La biologie met en évidence une hyperéosinophilie et une hypogammaglobulinémie. L’histologie montre un infiltrat des tissus sous-cutanés et des fasciae, riche en lymphocytes, en plasmocytes et en éosinophiles. Une IRM musculaire met en évidence un œdème des fasciae.
Le délai d’apparition est très variable, de quelques semaines à 2 ans après l’instauration de l’immunothérapie. L’atteinte des mains et du visage est plus fréquente que dans les fasciites à éosinophiles idiopathiques(1).
La physiopathologie de cette entité n’est pas claire. Il pourrait s'agir d'une activation permanente des lymphocytes T et B due à l’immunothérapie, responsable de la production de cytokines entraînant l’hyperactivation des éosinophiles et la libération de TGFß. Il en résulte une augmentation de l’expression du collagène 1 et d’autres substances responsables de la fasciite à éosinophiles.
La survenue d’une fasciite à éosinophiles sous immunothérapie nécessite l’arrêt définitif du traitement. On prescrit une corticothérapie systémique (1 mg/kg), avec une diminution très lente des doses. En cas de non-réponse, on associe du méthotrexate (15-20 mg/semaine). Un cas de résolution spontanée à l’arrêt du pembrolizumab a été publié(2).
Moins d’une vingtaine de cas ont été rapportés dans la littérature sous anti-PD1/anti-PDL1 (pembrolizumab, nivolumab, cemiplimab, atézolizumab), mais ce chiffre est sans doute sous-estimé.
À noter que les immunothérapies sont responsables d’autres effets secondaires cutanés, certains relativement fréquents (prurit, lésions lichénoïdes ou eczématiformes, rash maculopapuleux, lésions psoriasiformes, vitiligo), d’autres rares (pemphigoïdes bulleuse, alopécie, dermatoses neutrophiliques, dermatose auto-immune telle que fasciite à éosinophiles, dermatomyosite, sclérodermie, morphée, atteinte muqueuse) ; fort heureusement la survenue d'un Lyell ou d'un DRESS est exceptionnelle.
Vasculopathie livédoïde et néoplasie myéloproliférative
Dans ce rare cas, une vasculopathie livédoïde peut être associée à une néoplasie myéloproliférative ou la précéder(3).
Cette vasculopathie de pathogenèse inconnue peut être idiopathique ou secondaire à diverses pathologies telles que l’hypertension veineuse chronique et les varices ou des états d’hypercoagulabilité. Une maladie prothrombotique peut aussi être en cause : anticorps aPL, anomalies protéine C et S, mutation facteur V, mutation de Leiden, mutation prothrombine, hyperhomocystéinémie, déficience en antithrombine III, sticky platelet syndrome.
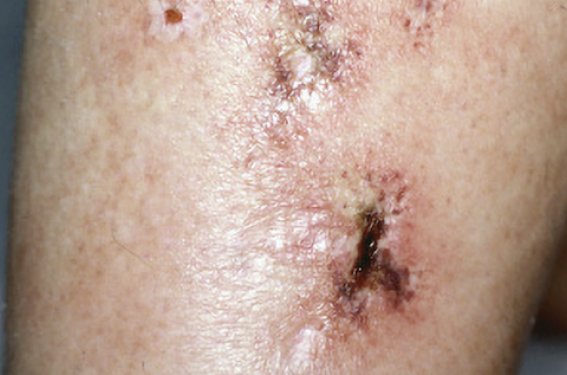
La vasculopathie livédoïde (figure 2) survient principalement chez les femmes jeunes ou d’âge moyen. Le plus souvent elle est localisée aux membres inférieurs, en particulier aux chevilles.
Elle se présente sous forme de purpura rétiforme ou étoilé, avec des ulcères douloureux et perforés. On retrouve aussi des cicatrices blanches, rondes ou étoilées avec des télangiectasies périphériques.
Bien qu’on n’en connaisse pas la pathogenèse, on suppose qu’il s’agit d’une altération du contrôle local ou systémique de la coagulation avec formation focale de thrombi de fibrine dans les vaisseaux sanguins dermiques superficiels.
À l’histologie on observe des thrombi dans les vaisseaux sanguins dermiques et un léger infiltrat lymphocytaire périvasculaire. Il n’y a pas d’inflammation majeure, ni de leucocytoclasie. La biopsie permet d’éliminer le diagnostic de vascularite des petits vaisseaux.
Outre le traitement de la cause, la prise en charge de la vascularite livédoïde repose sur des anticoagulants ; les anti-inflammatoires ne sont pas indiqués en première intention(4).
Une complication rare d'un traumatisme cutané
Autre dermatose inhabituelle, la survenue d’une pemphigoïde bulleuse localisée après un traumatisme cutané. Une centaine de cas ont été décrits dans la littérature. Les traumatismes responsables étaient variés : radiothérapie, ventouse, cicatrice, fistule de dialyse ou urostomie, après PDT, lambeau cutané, brûlures thermiques, UVA, port de bas de contention(5-8). Devant l’apparition de lésions bulleuses, érosives et prurigineuses après un traumatisme cutané, il faut évoquer ce diagnostic qui sera confirmé par immunofluorescence directe.
Deux hypothèses physiopathologiques sont envisagées : le démasquage d’antigènes de la membrane basale épidermique après un traumatisme avec production secondaire d’auto-anticorps ; ou la présence infraclinique d’anticorps circulants anti-BP180 et anti- BP230 qui deviennent pathologiques après exposition des antigènes à la suite du traumatisme.
L’évolution est généralement favorable sous dermocorticoïdes forts(8).
Débusquer les punaises de lit
L’infestation par les punaises de lit (Cimex lectularius) progresse de façon importante depuis une trentaine d’années en France. Il faut savoir y penser devant des lésions cutanées polymorphes, prurigineuses, de disposition linéaire, le plus souvent sous forme de macules et de papules érythémateuses de 2 à 5 mm, parfois de vésicules et plus rarement de lésions purpuriques ou bulleuses. Les éruptions sont récurrentes et siègent de préférence dans les zones cutanées non couvertes par les draps.
Face à ce type de lésions, il faut interroger le patient pour savoir s’il a dormi à l’hôtel ou chez des amis ou s’il a acheté du mobilier de seconde main. Cimex lectularius est un insecte brunâtre qui pique les humains pendant leur sommeil. Entre deux repas de sang, durant la journée, il se cache dans les endroits sombres, les fissures, les meubles, les murs et tout type de textile. La présence de punaises de lit dans une maison est responsable de stress pour ses habitants, ce d’autant plus que Cimex lectularius résiste aux insecticides, obligeant à recourir à des méthodes mécaniques (aspirateur, brosse, lavage) et nécessitant très souvent l’intervention de sociétés de lutte antiparasitaire pour être éradiquées.
D’après les communications de Michael Benzaken et Laurence Feldmeyer, Berne Suisse, JDP 2021.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :