Cheveux, Poils, Ongles
Publié le 24 fév 2021Lecture 4 min
Quand et comment explorer une alopécie androgénique ?
Amélie LE BRIS, Centre de santé Sabouraud, Paris
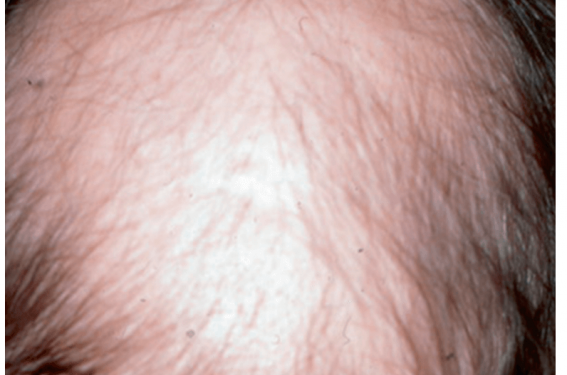
L’alopécie androgénique (AAG) est la cause la plus fréquente d’alopécie diffuse chez l’homme et la femme. Cependant le diagnostic est souvent moins facile chez la femme que chez l’homme.
Les facteurs principaux provoquant l’AAG sont l’imprégnation androgénique, l’hérédité ainsi que l’âge.
L’AAG se caractérise par une miniaturisation progressive des follicules pileux non cicatriciels accompagnée par un raccourcissement de la phase anagène ; la phase télogène reste fixe (12 semaines) amenant à une conversion graduelle des follicules terminaux vers des follicules avec une diminution de leur diamètre pilaire jusqu’à un simple duvet sans valeur cosmétique et une topographie différente selon le sexe(1).
Les follicules pileux ont un équipement enzymatique qui les rend sensibles aux androgènes. L’enzyme 5 alpha réductase est responsable de la transformation de la testostérone en sa forme active la dihydrotestostérone qui entraîne ce processus de miniaturisation des follicules pileux.
Chez la femme en l’absence de pathologie, les androgènes ont un rôle moins important que chez l’homme. En effet, l’aromatase qui a au sein même du cuir chevelu une activité 2 à 3 fois plus importante chez la femme que chez l’homme transforme les androgènes en œstrogènes qui ont un rôle protecteur sur l’action des androgènes par eux-mêmes et en diminuant par ce fait le taux des androgènes.
Chez les hommes la sensibilité des follicules pileux aux androgènes se répartit au niveau des régions fronto-temporale, médiane et du vertex (classification d’Hamilton) tandis que chez les femmes la disposition est plutôt médiane et en couronne ainsi qu’un aspect en « arbre de Noël »(5) avec élargissement des lignes de partage des cheveux (classification de Ludwig), mais la ligne frontale est en général épargnée sauf dans le cadre d’une virilisation.
Nous pouvons évaluer la sévérité de l’AAG grâce aux classifications d’Hamilton et Norwood (7 stades)(2) chez l’homme, et la classification de Ludwig (3 stades) chez la femme.
Le diagnostic positif de l’AAG se fait par l’anamnèse, l’examen clinique et l’examen trichoscopique.
DIAGNOSTIC POSITIF
Alopécie diffuse et chronique depuis plusieurs années.
Examen de la pilosité cutanée, des phanères pour exclure des diagnostics différentiels (pelade, alopécie cicatricielle…).
Examen clinique (topographie évocatrice de l’AAG) et trichoscopique du cuir chevelu et des cheveux (une miniaturisation des follicules pileux dans la zone androgénique ainsi qu’une anisotrichie)(4).
Test de traction positif dans les zones androgéniques.
Il faut vérifier s’il n’y a pas d’autres étiologies qui pourraient être responsables de cette alopécie diffuse (diagnostic différentiel) ou bien aggraver l’AAG diagnostiquée :
causes carentielles (la carence martiale étant très fréquente chez la femme jeune), causes endocriniennes : réaliser un bilan biologique général (NFS, Ferritine, vitamines D, B12, TSH…) ;
effluvium télogène chronique : réaliser un trichogramme en cas de doute ;
médicamenteuses, par des médicaments à base d’androgènes (par exemple les anabolisants qui peuvent être consommés par les sportifs) et corticoïdes ainsi que certains antiépileptiques, bêtabloquants, anticoagulants, fibrates… ;
la prise de contraceptifs inadaptés. En effet certaines pilules peuvent avoir un effet positif sur l’AAG en ralentissant l’évolution de celle-ci tandis que d’autres pilules au contraire aggravent l’AAG. Les pilules progestatives pures, de première et deuxième générations (Cerazette®, Optimizette®, Lutenyl®…) ainsi que les implants et les stérilets à la progestérone (Implanon®, Mirena®, Jaydess®) ont tendance à aggraver l’AAG.
Chez les femmes présentant une AAG il vaut mieux proposer une pilule de 3e ou 4e génération comme Triafemi®, Femi®, Belara®, Jasmine® ou Jasminelle®… contenant des progestatifs anti-androgéniques ; ou à effet androgénique minimum et avec une dose plus importante d’œstrogènes qui protège le cuir chevelu. Cependant, Jasmine® et Jasminelle® qui contiennent comme progestatif de la drospirénone sont plus thrombogène que les contraceptions de 2e génération ; ce qui n’est pas le cas de Femi®, Triafemi® et Belara® qui contiennent de l’acétate de chlormadinone.
Dans la plupart des cas, le bilan hormonal est normal. Il n’y a donc pas d’hyper androgénie centrale. L’hypersensibilité aux androgènes se situe uniquement au niveau du cuir chevelu qui capte trop de testostérone et la transforme en dihydrotestostérone grâce à l’enzyme 5 alpha réductase.
Donc pas de nécessité à effectuer un bilan hormonal sauf si :
à l’anamnèse, on découvre des irrégularités des cycles menstruels (spanioménorrhée, aménorrhée, dysménorrhée) ;
à l’examen clinique, on observe des signes d’hyper androgénie : hirsutisme, acné, hyper séborrhée cutanée et du cuir chevelu, raucité de la voix ;
topographie masculine de l’AAG, aggravation soudaine d’une AAG ou bien apparition brusque et sévère d’une AAG.
EXAMENS COMPLÉMENTAIRES
Chez l’homme aucun examen complémentaire n’est nécessaire mis à part l’examen clinique et trichoscopique.
Chez la femme :
un bilan biologique général : NFS, ferritine, TSH et en cas de signes cliniques d’appel : vitamines D, B12, cortisol 8 h…
un bilan hormonal uniquement en cas de signes cliniques d’hyperandrogénie ou d’anomalies des cycles menstruels ainsi qu’en cas d’AAG brusque et sévère ou bien de topographie masculine : effectuer le bilan à jeun, le matin à 8 heures dans les 3 premiers jours du cycle, en dehors de tout traitement hormonal (arrêt de toute contraception ou de tout traitement corticoïde au moins 2 mois avant) :1- Testostérone
2- Delta 4 androsténédione
3- LH, FS 4- Déhydroépiandrostérone (SDHEA)
5- 17-hydroxyprogestérone ;
consultation gynécologique avec la réalisation d’une échographie ovarienne par voie endovaginale si possible ou bien par voie transabdominale = à effectuer en début de cycle, en l’absence de toute prise de traitement hormonal. Pour rechercher des arguments en faveur d’un syndrome des ovaires polykystiques ;
consultation endocrinologique en cas d’anomalies au niveau du bilan hormonal (encadrés 1 et 2).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :