Publié le 28 jan 2021Lecture 5 min
La dermatite atopique : savoir repérer les pièges diagnostiques
Denise CARO, Paris
Bien que la dermatite atopique soit une pathologie fréquente, en faire le diagnostic n’est pas chose facile du fait de l’hétérogénéité des formes cliniques, d’une terminologie imprécise et d’une identification qui repose (encore) sur des critères cliniques. Un certain nombre de pièges doivent être évités.
En 2014, Eichenfield proposait de fonder la définition de la dermatite atopique sur un certain nombre de critères hiérarchisés en : critères essentiels (dont le prurit et l’eczéma de topographie particulière), critères importants (dé but précoce, antécédents personnels ou familiaux d’atopie, xérose), critères associés (kératose pilaire, réponse vasculaire atypique, lésions des paupières et péribuccales…) et critères d’exclusion, ces derniers ayant le mérite de mettre l’accent sur la nécessité d’écarter un certain nombre de diagnostics différentiels(1).
Selon l’ethnie, l’âge et le stade évolutif de la maladie, les tableaux cliniques (et les profils immunologiques impliqués) seront différents. Par exemple : il y a moins d’atteintes des plis de flexion en Amérique qu’en Europe ; en Asie de l’Est, les formes érythrodermiques et les lésions du scalp sont fréquentes ; en Asie du Sud-Est, on voit beaucoup d’eczémas exsudatifs et de prurigos nodulaires et en Afrique les lésions sont volontiers lichénoïdes(2).
L’âge d’apparition et le mode évolutif sont eux aussi variables : précoce ou tardif, persistant ou régressif. Bien que la dermatite atopique débute le plus souvent dans la petite enfance, dans près de 25 % des cas les signes cliniques apparaissent à l’âge adulte(3). Il s’agira alors le plus souvent d’un diagnostic d’élimination après la réalisation d’examens paracliniques.
Enfin, la terminologie variable — dermatite atopique, eczéma atopique, eczéma — est un facteur de confusion, notamment concernant les données de prévalence(4).
LYMPHOME CUTANÉ ET PEMPHIGOÏDE BULLEUSE
Chez l’enfant, les principales pathologies à éliminer face à une suspicion de DA sont une gale, un eczéma de contact, plus rarement un déficit immunitaire, une carence en zinc ou un syndrome de Netherton. Il faut aussi penser à une dermite séborrhéique de début précoce difficile à distinguer d’une DA.
En réalité, les pièges diagnostiques se posent surtout chez l’adulte. Bien qu’une DA puisse débuter à l’âge adulte, il n’est possible d’en affirmer le diagnostic qu’après avoir éliminé les autres causes possibles des symptômes cutanés en présence ; cela tout spécialement chez le sujet âgé.
Le diagnostic de lymphome cutané ne peut être affirmé que sur une batterie d’examens complémentaires. Il doit être évoqué face à une érythrodermie (mode de début dans 25 % des syndromes de Sézary) ou des lésions prurigineuses non spécifiques ou encore un mycocis fongoïde. Le diagnostic repose sur la recherche de cellules de Sézary, l’histologie, le rapport CD4/CD8 et l’étude du réarrangement du TCR qui montre la présence d’un même clone au niveau cutané et sanguin. L’immunophénotypage montre un rapport CD4/CD8 augmenté et une perte d’expression CD26 et CD7(5). L’étude du marqueur CD158k est un nouveau marqueur très utile au diagnostic de syndrome de Sézary.
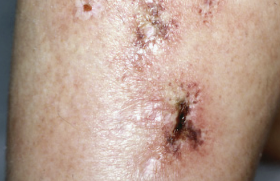
Un autre piège à éviter face à une dermatose érythémateuse chez la personne âgée concerne la pemphigoïde bulleuse. Les lésions profuses peuvent mimer un eczéma. Les signes cutanés sont associés à une hyperéosinophilie. Le diagnostic est confirmé par la mise en évidence de dépôts linéaire d’IgG et/ou de C3 en immunofluorescence directe ainsi que par la mise en évidence d’Ac anti-BPAG1 et 2 en ELISA dans le sang. La biopsie cutanée est peu spécifique (dermite spongiforme).
L’immunofluorescence directe montre une accumulation linéaire au niveau de la basale épidermique d’anticorps antiIgG. Le diagnostic est confirmé par la présence dans le sang d’Ac anti-mb basale, d’Ac antiBPAG1 et d’Ac anti-BPAG2(6).
LES CAUSES DE DERMATOSES ECZÉMATIFORMES
L’une des premières causes à évoquer face à une dermatose eczématiforme prurigineuse est la prise de médicaments. Il faut interroger le patient sur ses prescriptions. Les inhibiteurs calciques ou diurétiques thiazidiques sont responsables de toxidermie.
Autre diagnostic à envisager : un eczéma de contact. En effet une dermatose eczématiforme profuse avec de multiples lésions excoriées et un aspect de prurigo lichénifié peut correspondre, non pas à une DA, mais un eczéma de contact. La réalisation de patch tests identifiera le ou les responsables. « Il ne faut pas méconnaître les cuirs comme source potentielle de contact aux isothiazolinones », a rappelé la Dr Claire Abasq-Thomas.
De fortes démangeaisons associées à des lésions peu spécifiques peuvent être dues à une gale. Trop souvent la scabiose du sujet âgé est étiquetée eczéma avant d’être identifiée.
Enfin, il peut exister des formes frontières entre eczéma et psoriasis dont le diagnostic est difficile à trancher. Chez l’enfant on parle d’eczémoriasis. Le prurit n’est pas un élément discriminant. La biopsie cutanée peut aider en montrant une diminution de la couche granuleuse en cas de psoriasis palmo-plantaire(7).
PENSER À UNE COMPLICATION DE LA DA
Autre piège à éviter, la présence d’une pathologie associée à une authentique DA. Ce peut être le cas d’une surinfection bactérienne ou virale (herpès ou molluscum contagiosum notamment), favorisée par un traitement dermocorticoïde ou immunosuppresseur. Les infections sont plus fréquentes dans les DA sévères avec des sensibilisations alimentaires ou/et un asthme(8).
Enfin, une poussée d’eczéma suintant, très inflammatoire, chez un patient avec une DA, peut être due à l’application d’un produit sensibilisant (par exemple des huiles essentielles). Ces cas ne sont pas rares, même s’il n’y a pas de surrisque d’avoir un eczéma de contact en cas de DA(9).
Les signes cliniques de la DA peuvent être confondus avec d’autres dermatoses — toxidermie iatrogène, lymphome cutané, allergie de contact, pemphigoïde bulleuse, gale — dont on affirmera ou éliminera le diagnostic par des examens complémentaires appropriés. Une DA peut aussi être associée à une autre dermatose qu’il faut savoir reconnaître (infection, allergie, formes frontières entre eczéma et psoriasis).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :