Publié le 24 aoû 2021Lecture 6 min
De l’aphte à l’aphtose, chez l’enfant
Denise CARO, Paris
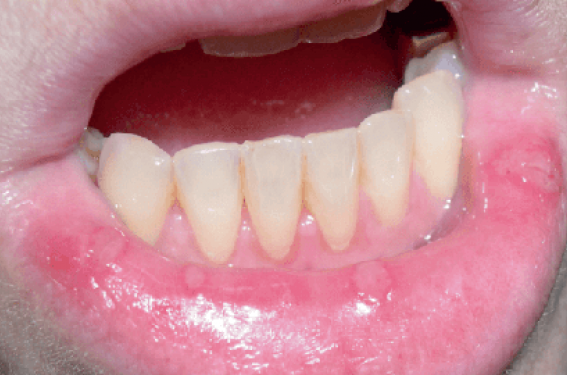
La survenue d’aphtes buccaux est un phénomène banal et fréquent chez l’enfant. Toutefois lorsque les aphtes sont multiples et que les poussées se répètent, ils peuvent être révélateurs d’une pathologie sous-jacente. Enfin, toute perte de substance dans la muqueuse buccale n’est pas un aphte. Une analyse minutieuse de la lésion permet de faire le diagnostic et de définir la conduite à tenir.
Un aphte se présente sous la forme d’une ulcération muqueuse ronde ou ovale à fond jaune (beurre frais) aux contours réguliers bordés d’un liseré rouge inflammatoire ; la perte de substance concerne tout l’épithélium. L’apparition de la lésion est précédée d’une sensation de picotements ou de brûlure au niveau d’une macule érythémateuse, qui s’infiltre ensuite rapidement et se nécrose en son centre. L’évolution spontanée est favorable. L’aphte peut être unique ou multiple. Il mesure de 1 mm à plus d’1 cm. Il se situe dans la cavité buccale antérieure en respectant le palais dur, les gencives et la face dorsale de la langue.
L’extension à toute la bouche ou l’oropharynx est possible, ainsi que l’atteinte des muqueuses anales et génitales.
LES PATHOLOGIES À ÉVOQUER FACE À UNE APHTOSE COMPLEXE
Lorsque les aphtes récidivent, on parle d’aphtose. Il s’agit d’une aphtose simple s’il y a moins de trois poussées par an et d’une aphtose récidi vante si les poussées sont plus nombreuses. Enfin, l’aphtose est dite complexe quand les lésions sont multiples, parfois bipolaires, avec des poussées subintrantes, une cicatrisation longue et un retentissement fonctionnel majeur. Il convient alors de rechercher une pathologie sous-jacente. Si le bilan reste négatif, on conclut à une aphtose primitive et dans le cas contraire à une aphtose secondaire.
Ainsi une aphtose secondaire complexe peut être due à une maladie de Behçet, à une maladie inflammatoire du tube digestif (Crohn ou RCH), à un syndrome auto-inflammatoire (type PFAPA Periodic Fever Aphtous stomatatis Pharyngitis and cervical Adenitis), à une neutropénie cyclique ou à une infection HIV.
D’autres pathologies sont susceptibles de donner des lésions buccales assez similaires à des aphtes ; elles sont cependant difficiles à classer dans les aphtoses secondaires. Il s’agit : des stomatites carentielles (zinc, fer, B12), des ulcérations ou érosions buccales, des connectivites et des vascularites (lupus érythémateux systémique, dermatomyosite, Wegener, périartérite noueuse), des stomatites aphtoïdes multifactorielles des maladies chroniques (malnutrition, carences multiples, déficit immunitaire, réactivations virales, iatrogénie — inhibiteurs mTor —).
Enfin des lésions parfois prises pour des aphtes n’en sont pas et doivent impérativement être identifiées. C’est le cas d’une ulcération buccale chronique ou récidivante mais de topographie fixe, qui doit faire penser chez l’adulte à un carcinome épidermoïde et chez l’enfant à un auto-traumatisme (ou exceptionnellement à une cause tumorale ou infectieuse).
LE BILAN DIAGNOSTIQUE
Le diagnostic d’aphte repose sur un examen minutieux de la lésion ainsi que de l’ensemble des muqueuses et de la peau. L’interrogatoire recherche la notion d’une prise médicamenteuse (AINS, méthotrexate, azathioprine, levamisole, inhibiteurs mTor).
Le bilan biologique standard porte sur une NFS, un taux de CRP (et VS), de ferritine, de vitamine B12, de Zinc, d’albumine et une sérologie VIH.
Il peut être utile de faire remplir au patient un calendrier sur 3/6 mois indiquant la durée, la fréquence, les signes d’accompagnement (prise systématique de température) et le retentissement des poussées.
La réalisation d’une biopsie est rarement utile. Sur le plan histologique l’aphte correspond à une nécrose de la muqueuse associée à un infiltrat inflammatoire (PNN) périvasculaire et à une oblitération artériolaire. L’histologie ne fournit pas d’information sur l’aphte lui-même. En revanche une biopsie peut être utile pour identifier : une hyperplasie gingivale, une macrocheilite ou un granulome dans la maladie de Crohn, une vascularite dans la maladie de Behçet....
Les prélèvements microbiologiques, difficiles à interpréter en raison de l’importance de la flore saprophyte buccale, sont rarement indiqués.
D’autres examens sont prescrits au cas par cas, si on soupçonne une aphtose secondaire. Le bilan à la recherche d’une maladie digestive peut inclure : une recherche d’anticorps sériques (ASCA pour les MICI et AC antiTGM pour la maladie cœliaque), un bilan nutritionnel, une échographie digestive et une endoscopie digestive haute et basse avec biopsies.
Pour la maladie de Behçet, il faut penser à demander un examen ophtalmologique et un typage HLA (à noter que l’HLA-B51 n’a pas de valeur prédictive à l’échelon individuel). En réalité il n’y a pas de critères biologiques ni histologiques spécifiques de la maladie de Behçet, le diagnostic repose sur la clinique : aphtose majeure, localisation buccale diffuse et/ou atteinte vulvaire, signes articulaires, origine ethnique (route de la soie). Il s’écoule en moyenne sept ans entre l’aphtose et le diagnostic de maladie de Behçet.
Le diagnostic de PFAPA est également clinique. Le tableau associe une fièvre récurrente (avec poussées régulières, fréquentes, de courte durée), un début avant l’âge de 5 ans et au moins un des trois symptômes suivants : des aphtes (stomatite aphtoïde miliaire), une pharyngite, et des adénopathies cervicales volumineuses et sensibles. La numération formule sanguine et le taux de procalcitonine sont normaux. La maladie guérit spontanément lorsque l’enfant grandit ou après amygdalectomie.
LA STRATÉGIE THÉRAPEUTIQUE
Le traitement des aphtes n’est pas systématique. Il dépend de la demande de l’enfant et/ou de ses parents. On tient compte du retentissement fonctionnel : difficultés alimentaires, douleurs, hyper-salivation, difficulté de langage, absentéisme scolaire...
Une hygiène bucco-dentaire irréprochable est impérative. Il est préférable de choisir un dentifrice sans sulfate de lauryl sodium.
Des conseils alimentaires peuvent être donnés. Ils consistent à éviter les aliments déclenchants lorsqu’ils sont identifiés, à supprimer lors des poussées les aliments acides, épicés ou durs et à proposer des glaces et une alimentation tiède semi-liquide en cas de dysphagie importante.
Concernant les médicaments contre la douleur, seuls les anesthésiques locaux sont efficaces (Xylocaïne® visqueuse 2 % ou Dynexan® 2 %).
Pour réduire l’inflammation, on peut proposer des bains de bouche (sans avaler) d’acide acétyl salicylique ou une corticothérapie locale sous différentes formes : en crème (Diprosone® ou Diprolène® + Orabase® en quantité égale), en comprimé effervescent (Solupred® 20 à 40 mg dans un verre d’eau), en comprimé à sucer (Buccobet® cp à sucer, 6 à 8 par jour à partir de 6 ans) ou à diluer dans l’eau (cyclines diluées après l’âge de 8 ans).
Des pansements digestifs peuvent être utiles (Sucralfate®, gel de polysilane). Parfois, une cautérisation à l’acide trichloracétique, au nitrate d’argent ou au laser Yag® est proposée. Les traitements systémiques sont à réserver aux formes graves. Ils reposent sur une corticothérapie générale de courte durée à la dose de 0 à 1 mg/kg/j, indiquée dans les cas de poussées sévères et peu fréquentes en tenant compte du risque d’effets secondaires. Une corticothérapie générale au long cours à titre préventif n’est pas acceptable chez l’enfant.
La colchicine est parfois utilisée bien qu’elle ne dispose pas d’AMM dans l’aphtose. Administrée au long cours à la dose de 0,5 à 1,5 mg/j, elle est bien tolérée et peut diminuer la fréquence et la sévérité des poussées.
La thalidomide est le seul traitement dont l’efficacité — suspensive — dans les aphtoses buccales a été confirmée dans un essai contrôlé. Elle a un effet immunomodulateur et anti-TNF. Elle est disponible sur prescription hospitalière réservée à certains spécialistes. Elle fait l’objet d’un plan de gestion des risques avec une surveillance clinique et neurologique. Les mesures préventives concernant sa tératogénicité ne sont pas de mises chez les enfants pré-pubères. Elle est rapidement efficace lors des poussées. Sa tolérance est acceptable (somnolence). Elle est prescrite soit au coup par coup, soit en continu (en recherchant la posologie minimum efficace) en fonction du rythme des poussées.
Enfin des biothérapies (anti-TNF alpha), efficaces dans l’aphtose, peuvent avoir une place dans le cadre du traitement d’une maladie de Behçet, d’une MICI, voire d’une stomatite aphtoïde sévère idiopathique.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :