Publié le 27 juil 2011Lecture 10 min
Quand une mycose ne répond pas au traitement : que faire ?
N. CONTET-AUDONNEAU, Service de parasitologie-mycologie, hôpital de Brabois, Vandoeuvre-lès-Nancy
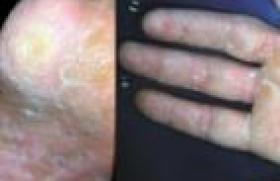
Les causes de non-réponse au traitement d’une mycose sont multiples : tout d’abord s’agit-il bien d’une mycose ? Le traitement est-il adapté (posologie, durée, sensibilité de l’agent fongique) ? L’observance est-elle bonne ? Existe-t-il des facteurs de réinfection dans l’environnement du patient ?
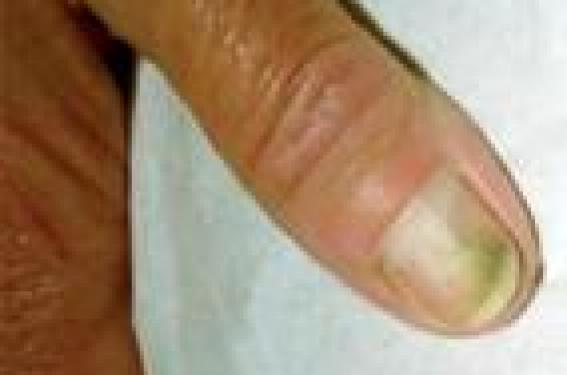
Les mycoses sont dues à trois types de champignons : les dermatophytes, les levures et les moisissures. Les dermatophytes champignons kératinophiles sont toujours parasites de l’homme ou de l’animal. Les levures, Candida ou Malassezia, sont des levures commensales de l’homme et des animaux ; certains Candida sont des exosaprophytes de notre environnement naturel. Les moisissures sont des saprophytes de notre environnement, ce sont des opportunistes. Comme les levures, elles profitent de facteurs favorisants pour s’implanter chez l’hôte. Les mycoses sont des infections fréquentes, qui nécessitent encore actuellement des traitements longs, en particulier lorsqu’il s’agit de dermatophytoses des ongles et des cheveux. Pour cette raison, l’observance des délais de traitement peut ne pas être respectée, entraînant des rechutes (ou des non-guérisons). Les traitements nécessaires peuvent être des topiques en général bien tolérés, mais parfois un traitement systémique est aussi nécessaire. Les traitements systémiques, plus coûteux, peuvent être mal tolérés, d’où la nécessité de mettre en évidence au laboratoire l’agent fongique avant de faire leur prescription. Intérêt des examens de laboratoire L’apport du laboratoire est indispensable pour le diagnostic étiologique des onyxis et dans les suspicions de teignes. C’est la mise en évidence d’éléments fongiques à l’examen direct du produit pathologique (filaments mycéliens, levures, éléments fongiques, spores, etc.) qui affirme le diagnostic de mycose (1). La mise en culture isole l’espèce fongique et aide à la prescription. En effet, le traitement est différent selon les espèces fongiques, certaines peuvent être résistantes aux antidermatophytiques, comme les Scytalidium, agents d’intertrigos et d’onychomycoses chez des patients venant de pays tropicaux. Certaines espèces fongiques rencontrées chez des patients venant de pays tropicaux sont résistantes aux antidermatophytes. Les nouveaux outils de diagnostic, comme la biologie moléculaire, ne sont pas utilisés en routine, en revanche ils sont performants pour étayer l’épidémiologie, en particulier en cas d’épidémie de teignes anthropophiles et pour typer les espèces fongiques inhabituelles, ou stériles en culture, issues de prélèvements biologiques humains. Figure 2. Candidose mimant un onyxis bactérien. Mycologie : examen direct et culture positifs : présence de Candida albicans. Les examens de biologie moléculaire ne sont pas pris en charge par la Sécurité sociale, ils sont hors nomenclature et doivent donc être payés par le patient lui-même, sauf si ce dernier est hospitalisé (2). S’agit-il d’une mycose ? L’atteinte d’un ongle ne signifie pas onychomycose, en effet en moyenne un ongle pathologique sur deux est infecté par un champignon( 3). La clinique peut être trompeuse et il est tout à fait légitime de demander une confirmation biologique par un prélèvement (4). D’après R. Baran, « rien ne ressemble davantage à une onychomycose qu’un psoriasis des ongles » et pour corser la difficulté, aux pieds, un psoriasis unguéal peut s’accompagner d’une mycose(5). De même, une candidose peut être diagnostiquée à tort devant un périonyxis (figure 1) et une atteinte unguéale distale avec coloration brunâtre de l’ongle peut être confondue avec un onyxis bactérien (figure 2). Chez cette patiente, l’examen direct montrait des filaments et des levures typiques d’une candidose (figure 3). Rien ne ressemble davantage à une onychomycose qu’un psoriasis des ongles. Le prélèvement mycologique est un examen simple qui peut, en 10 minutes, par l’examen direct du produit pathologique, affirmer la mycose. La nécessité du prélèvement mycologique est soulignée dans les recommandations de prise en charge des onychomycoses par la Société française de dermatologie en 2007 (6). Figure 3. Examen direct de l’ongle de la figure 2. Présence de mycélium et de rares levures. Coloration avec une solution de noir de chlorazol. Grossissement x 400. De même, certaines lésions cutanées, comme l’eczéma nummulaire (figure 4) ou le pityriasis rosé de Gibert (figure 5), peuvent être prises pour une mycose et traitées comme telle. A contrario, certaines mycoses ne sont pas diagnostiquées et un traitement inadapté va pouvoir entraîner des séquelles. C’est par exemple le cas de cette enfant de 6 ans, qui présentait depuis décembre 2010 une lésion du cuir chevelu traitée pendant 3 mois comme un psoriasis du fait de cas familiaux. Il s’agissait en fait d’un kérion décelable à l’examen direct et transmis par des cochons d’Inde (figure 6). Le traitement est-il bien adapté ? Adaptation à l’espèce fongique Les résultats de la culture permettent une adaptation du traitement en fonction de l’espèce fongique isolée. Les onychomycoses à dermatophytes (Trichophyton rubrum et T. mentagrophytes var. interdigitale) répondent bien habituellement au traitement par terbinafine per os. Un traitement de 3 semaines pour les mains et de 3 mois pour les pieds est en général suffisant. Figure 4. Eczéma nummulaire. Il peut être prolongé 3 mois pour une mycose des ongles de mains et 6 mois pour les ongles de pieds. Il est inutile de poursuivre un traitement plus de 6 mois. En cas d’échec, si l’infection fongique dermatophytique est bien prouvée par la mycologie, une interruption de 6 mois, puis une reprise du traitement apportent en général la guérison. Un traitement topique est nécessaire en cas de décollement de l’ongle et d’hyperkératose. Le traitement des sillons péri-unguéaux, d’un intertrigo associé ou d’une hyperkératose plantaire est indispensable. Candidose unguéale S’il s’agit d’une candidose unguéale, l’élimination des facteurs favorisants locaux et généraux est indispensable pour éviter les rechutes (humidité, macération, soins manucures traumatisants, pose de faux ongles, hyperglycémie, etc.). Le traitement par un imidazolé en topique pendant 3 semaines est en général suffisant. Ce traitement doit être prolongé quelques jours après la guérison clinique pour éviter les récidives. En cas d’échec, il est souhaitable, après un intervalle sans traitement de 8 jours pour une crème, 1 mois pour une solution filmogène et, en théorie, 3 mois pour un traitement per os, de refaire un prélèvement mycologique afin de bien vérifier la persistance du champignon à l’examen direct. Figure 5. Pityriasis rosé de Gibert. La culture est aussi indispensable car le champignon peut être différent, par exemple dans un onyxis des pieds dû à Trichophyton rubrum, une moisissure, comme Scopulariopsis brevicaulis insensible à la terbinafine, peut avoir pris le relais (7). Dans un onyxis des pieds à Trichophyton rubrum, une moisissure, insensible à la terbinafine, peut prendre le relais. Moisissures Le traitement des onychomycoses à moisissures est difficile, car une moisissure colonise une kératine déjà altérée par un traumatisme, une dystrophie, une insuffisance vasculaire sur lesquels le traitement antifongique n’a aucun impact. Adaptation au terrain et au traitement préexistant Des difficultés thérapeutiques existent aussi lorsqu’il s’agit d’un patient fragile recevant un traitement lourd comme des antimitotiques, des anti-rejets ou des corticoïdes. Figure 6. a. Kérion du cuir chevelu chez une fillette. Contamination par des cochons d’Inde. b. Examen direct d’un cheveu de l’enfant figure 4. Coloration au noir de chlorazol. Grossissement x 400. Aspect de teignes microïdes (présence de chaînes de filaments autour du cheveu). Par exemple, cet homme de 46 ans, greffé rénal, ayant un sycosis de la barbe à Microsporum canis, a dû avoir un traitement prolongé par terbinafine (figure 7). Il est aussi nécessaire de vérifier les associations médicamenteuses. Par exemple, chez les personnes traitées par médicaments ayant la particularité d’être des inducteurs enzymatiques (comme le phénobarbital), les doses de griséofulvine doivent être augmentées (supérieures à 20 mg/kg/j). Quand demander un antifongigramme ? Si un traitement antifongique semble être inefficace, peut-on réaliser un antifongigramme ? Oui pour les levures, par exemple, devant une vaginite récidivante (plus de 4 épisodes par an), il est possible de vérifier la sensibilité de la levure aux antifongiques (ou des levures car les associations existent dans 10 % des cas). Candida albicans est habituellement sensible, mais d’autres levures comme Candida glabrata peuvent avoir une sensibilité diminuée (en particulier au fluconazole), et dans ce cas, l’antifongigramme orientera le traitement. Concernant les dermatophytes et les moisissures, les antifongigrammes ne sont pas réalisés en routine. Figure 7. Sycosis de la barbe à Microsporum canis chez un greffé rénal. Par ailleurs, les topiques étant fortement chargés en produit actif au-dessus des CMI, il n’existe pas de réelle résistance, du moins pour les dermatophytes. Les moisissures sont peu sensibles aux antifongiques, il est nécessaire de bien agir sur les facteurs favorisants et de donner un traitement local prolongé, en associant une solution filmogène, une crème pour les lésions plantaires et un spray ou une poudre pour les intertrigos. Un élément qui me semble fondamental est, d’une part, de bien faire la preuve de l’infection par une moisissure par la réalisation de deux prélèvements successifs isolant la même moisissure (isolée ou associée à un dermatophyte) et, d’autre part, que le praticien revoie régulièrement le patient, ou bien l’adresse à un podologue qui a de nombreuses techniques de traitement adaptées à chaque type d’onyxis. L’observance est-elle bonne ? Il est souvent nécessaire d’expliquer le traitement avec de nombreux détails, permettant au patient (ou aux parents) de poser des questions, et de ce fait, de bien comprendre les modalités d’application des traitements. Par exemple, dans le cas des teignes, la griséofulvine étant uniquement fongistatique, les parents doivent comprendre que le produit topique fongicide administré en complément doit être appliqué sur tout le cuir chevelu en cas de teigne anthropophile à petites plaques d’alopécie (teignes trichophytiques), en conseillant un léger massage quotidien du cuir chevelu avec le produit. La durée du traitement d’une teigne par griséofulvine (seul antifongique à avoir l’AMM en France dans les teignes chez les enfants) est au minimum de 6 semaines (6 à 8 semaines). En revanche, l’enfant sous traitement peut retourner à l’école suivant les recommandations du Conseil supérieur d’hygiène de France (mars 2003), car la contagiosité des teignes est modérée : elle a plutôt lieu dans les familles qu’à l’école(8). Existe-t-il des facteurs de réinfection dans l’environnement ? Pour éviter les non-guérisons (ou les récidives), il est nécessaire de vérifier certains paramètres environnementaux et hygiéniques. • Pour les onychomycoses dermatophytiques, les chaussures ont-elles été désinfectées avec une poudre antifongique ? Je conseille personnellement aux patients de pulvériser de la poudre antifongique dans les chaussures une fois par semaine, pendant 4 semaines. Le linge de toilette utilisé est-il personnel ? Le nettoyage des sols (salle de bains) est-il fait régulièrement avec une solution d’eau de Javel ? • Dans le cas des teignes, la fratrie et les parents ont-ils été examinés ? Les ongles des mains ontils aussi été examinés ? Les casquettes, foulards, peignes, tondeuses ont-ils été nettoyés ? Dans les teignes zoophiles, les animaux au contact des enfants ontils été montrés au vétérinaire? Ont-ils été traités ? Il faut savoir qu’il existe de nombreux animaux de compagnie porteurs sains d’un dermatophyte. Actuellement, les cochons d’Inde sont particulièrement vecteurs de dermatophytes et à l’origine de dermatophytoses chez l’enfant (figure 6) (9). • Lorsqu’il s’agit d’une candidose : les facteurs favorisants ontils été éliminés au maximum ? Par exemple, au niveau buccal, lorsqu’il existe des prothèses mal adaptées, la candidose ne guérit pas du fait des traumatismes répétés. • Dans les infections fongiques à moisissures, en particulier dans les onyxis des pieds, les chaussures sont-elles bien adaptées (elles ne doivent pas être trop serrées ou trop larges).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :