Publié le 25 mai 2011Lecture 11 min
Mycoses atypiques
E. DUHARD, Consultations externes de dermatologie, CHU Trousseau, Tours
Les mycoses cutanées et unguéales sont parfois de diagnostic difficile, car atypiques en fonction de l’agent pathogène en cause, de leur localisation, de leur étendue, de leur aspect clinique modifié ou non par des traitements topiques inappropriés. Elles peuvent prendre un aspect particulier du fait du terrain sur lequel elles surviennent (contamination d’une dermatose préexistante ou terrain immunodéprimé).
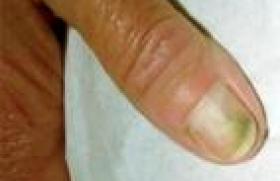
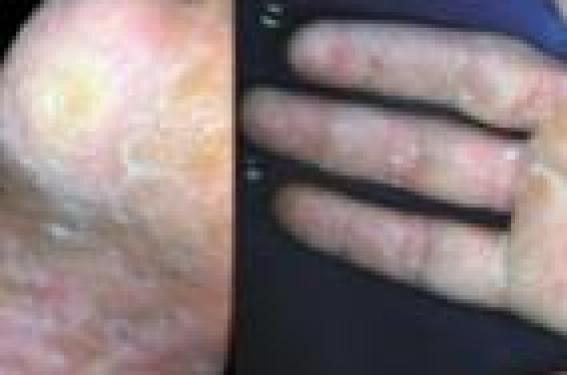
Le pityriasis versicolor C’est la plus fréquente des infections mycosiques. Le pityriasis versicolor se manifeste habituellement par des taches arrondies finement squameuses brun-chamois chez le sujet non exposé au soleil, ou blanches lorsque la peau a été insolée. Débutant habituellement au thorax et d’extension progressive, il a parfois une distribution atypique chez l’enfant avec notamment une atteinte du visage, inhabituelle chez l’adulte. Sur peau noire, les lésions sont souvent plus profuses, polymorphes avec une évolution hypochromique, et l’atteinte cervicale, isolée ou non, n’est pas rare. Des aspects cliniques atypiques ont été décrits : – forme hyperkératosique atteignant la tête et le cou particulièrement résistante aux traitements (1) : cette forme clinique pourrait être rapprochée de la papillomatose confluente et réticulée de Gougerot et Carteaud ; – forme atrophique (2,3) : les lésions arrondies sont déprimées, de couleur ivoire. L’histologie montre la présence de levures dans la couche cornée et également la raréfaction des fibres élastiques qui sont fragmentées (2) ; – forme pseudo-atrophiante induite par la corticothérapie et réversible à l’arrêt de la corticothérapie. Ces formes doivent être connues afin d’éviter les investigations complémentaires inutiles. Les dermatophyties Les agents responsables des dermatophyties de la peau glabre sont le plus souvent des dermatophytes anthropophiles – T. rubrum, T. interdigitale et Epidermophyton floccosum – ou zoophiles provenant d’un animal infecté, en particulier M. canis. Les lésions sont arrondies ou à contours géographiques et la bordure érythémato-vésiculosquameuse d’extension centrifuge est très évocatrice. Microsporum praecox est un dermatophyte tellurique et zoophile lié à l’environnement du cheval, chez lequel il ne provoque pas de lésion. Quelques cas chez l’homme ont été décrits en France et aux États-Unis, dont un cas récent (4). Figure 1. Dermatophytie plantaire bilatérale (a) associée à l’atteinte d’une paume (b). « One hand and two feet disease ». Les lésions cutanées surviennent essentiellement chez les cavalières ou les personnes soignant les chevaux, siègent le plus souvent au niveau de l’avant-bras, de la main ou de la jambe, et sont souvent atypiques évoquant plutôt un eczéma. La dermatophytie plantaire se traduit par une desquamation associée à un érythème débordant sur les faces latérales des pieds avec une limite nette. Le prurit est variable. La desquamation est parfois très discrète ou au contraire très importante avec des lésions hyperkératosiques faisant porter le diagnostic d’eczéma ou de psoriasis. L’atteinte unilatérale oriente le diagnostic. Si elle est bilatérale, l’atteinte associée d’une seule main est très évocatrice de l’infection à T. rubrum (figure 1). Le prélèvement de squames en bordure des lésions et l’examen mycologique confirme le diagnostic. Chez le patient immunodéprimé, des atteintes disséminées se rencontrent chez les sujets ayant moins de 200 lymphocytes CD4/mm3. Au niveau du visage et du thorax, elles prennent souvent l’aspect d’une dermite séborrhéique. Des aspects à type d’érythème polymorphe ou de folliculite érythématopapuleuse ou pustuleuse ont été décrits. Tinea incognito est une dermatophytose dont l’aspect clinique et l’évolution sont modifiés par la corticothérapie locale ou systémique (figure 2). Figure 2. Tinea incognito de la face dorsale de la main. Le même tableau est rencontré avec le pimécrolimus ou le tacrolimus. Le prurit et l’érythème disparaissent. L’atteinte folliculaire peut aboutir à la formation de nodules inflammatoires profonds simulant une rosacée ou une dermite périorale(5). La persistance d’un bourrelet érythémateux en bordure des lésions peut aider au diagnostic clinique, mais il a parfois disparu. Les teignes On distingue quatre types de teignes qui ont des aspects cliniques bien particuliers et évocateurs : la teigne tondante microsporique, la teigne tondante trichophytique, la teigne favique et les teignes inflammatoires ou kérions. Les formes atypiques sont nombreuses, rendant le diagnostic difficile : – état pelliculaire diffus à T. soudanense ; – formes à squames épaisses engainant les cheveux, sans alopécie, associée à M. canis ; – formes inflammatoires à type de kérions modifiées par la corticothérapie ; – formes à type de folliculites en touffes causées par T. Tonsurans (6) ou à type de cellulite disséquante (7) ; – formes à type d’acné chéloïdienne (8) ; – formes simulant une dermite séborrhéique ou un psoriasis chez les immunodéprimés. Points forts Un prélèvement mycologique est nécessaire devant toute lésion cutanée qui ne fait pas sa preuve cliniquement. Les dermatophyties perdent leurs caractéristiques cliniques et sont rapidement extensives chez les sujets immunodéprimés et en cas de corticothérapie locale ou générale. Il faut penser à l’étiologie mycosique devant une desquamation plantaire. Les onychomycoses Le diagnostic d’onychomycose (OM) n’est pas toujours facile, et il a souvent été porté à tort. Mais si l’on sait que toute onychodystrophie n’est pas forcément une onychomycose, il ne faut pas tomber dans l’excès inverse et entreprendre des traitements lourds suite à un diagnostic erroné de psoriasis unguéal, de lichen plan ou d’une autre pathologie unguéale. Figure 3. Onychomycose proximale à T. rubrum chez une jeune fille de 15 ans immunocompétente. Quatre formes cliniques d’onychomycoses sont bien définies : OM distolatérale, OM superficielle, OM proximale, OM endonyx ; ces 4 types évoluant vers une atteinte totale. L’onychomycose proximale est rare. Elle se traduit par une leuconychie ou tache blanche proximale visible à travers la tablette unguéale, qui est lisse, et s’étendant progressivement à la partie distale (figure 3). Sa découverte, d’autant plus si elle envahit plusieurs ongles et est rapi dement extensive, doit faire rechercher une immunodépression, une infection par le VIH ou une défaillance du système lymphocytaire T, un lymphome, une greffe d’organes, une corticothérapie. L’infection fongique est surtout fréquente quand les lymphocytes CD4+ sont inférieurs à 450 cellules/mm3. D’autres formes plus atypiques d’OM proximale peuvent se rencontrer : – leuconychie proximo-distale d’un seul doigt ; – leuconychies en bandes transversales multiples, séparées par des zones d’ongle cliniquement normales ; – association de leuconychies superficielles et profondes. Onychomycoses de l’enfant Classiquement rares, on assiste ces dermières années à une augmentation de la prévalence des onychomycoses de l’enfant(9). Chez le jeune enfant, la forme la plus fréquente est une leuconychie superficielle. Figure 4. Desquamation lamellaire de la tablette unguéale à T. rubrum chez un enfant. Mais parfois l’onychomycose prend la forme d’une friabilité superficielle avec des stries transversales qui s’éliminent facilement au grattage (figure 4), ce qui peut sembler anodin quand on sait que la fragilité de la tablette unguéale est habituelle dans le jeune âge, surtout aux pieds (10). Le traitement local à ce stade précoce permet d’éviter l’évolution vers une forme plus envahissante et de traitement plus difficile. Une autre forme se traduit par des leuconychies transversales multiples séparées par des zones d’ongle sain. Cette forme nécessite un traitement systémique car elle est souvent résistante au traitement local (figure 5). L’onychomycose distolatérale se rencontre également, mais le gros orteil n’est pas toujours atteint ; un des trois derniers orteils est parfois atteint isolément. Mélanonychie longitudinale Une bande noire longitudinale peut faire porter par erreur le diagnostic de mélanome. Les espèces habituellement responsables de lésions noires sont le Scytalidium dimitidum et le T. rubrum (figure 6). L’existence d’une hyperkératose sousunguéale, même discrète, doit faire pratiquer un prélèvement. Ces onychomycoses nigricans sont souvent résistantes aux traitements. Aux doigts, les atteintes distolatérales à T. rubrum se traduisent surtout par une onycholyse ; l’hyperkératose sousunguéale est discrète, voire absente ; l’onycholyse est bordée par une zone érythémateuse en imposant pour un psoriasis (figure 7). L’atteinte unilatérale associée ou non à une desquamation palmaire, l’absence d’antécédent personnel ou familial de psoriasis, l’absence de lésion cutanée psoriasiforme oriente le diagnostic. Figure 5. Leuconychies transversales à T. rubrum chez une fillette de 5 ans. Cela doit faire rechercher une desquamation plantaire uni- ou bilatérale associée ou non à une onycholyse et une hyperkératose sous-unguéale des orteils, et inciter à pratiquer un prélèvement pour examen mycologique. Les onychomycoses à moisissures sont rares, mais on assiste ces dernières années à une augmentation de celles-ci, en particulier à Fusarium (figure 8). Elles se traduisent par des leuconychies superficielles ou profondes ; une paronychie est souvent associée au début de l’infection. Points forts L’onychomycose reste la pathologie unguéale la plus fréquente. Le prélèvement mycologique est indispensable pour un diagnostic de certitude. Les formes cliniques de l’enfant sont trompeuses. Les onychomycoses à moisissures sont en augmentation. Les champignons contaminent plus volontiers des ongles déjà altérés, que ce soit du fait de contraintes mécaniques ou d’une pathologie préexistante. Un psoriasis unguéal peut tout à fait être surinfecté par un dermatophyte qui aggrave alors l’onychodystrophie par un phénomène de Koebner. Dans ce cas, le fait de traiter l’infection fongique améliore souvent le psoriasis. Il ne faut donc pas hésiter à faire un prélèvement au moindre doute. Les candidoses Ce sont des infections opportunistes dues à des levures du genre Candida. Candida albicans est l’agent responsable de la plupart des manifestations pathologiques. Figure 6. Mélanonychie fongique à T. rubrum. Les infections les plus fréquentes sont muqueuses. C. albicans est responsable également d’intertrigos reconnaissables cliniquement à leur bordure pustuleuse ou à leur collerette desquamative, ou d’infection des ongles des doigts se traduisant par une paronychie avec envahissement secondaire de la tablette unguéale. Les formes récidivantes doivent faire rechercher des facteurs favorisants : diabète, obésité, immunudépression, médicaments, environnement humide. Des folliculites candidosiques sont associées à l’héroïnomanie. Des candidoses profuses cutanées et muqueuses se rencontrent au cours des déficits immunitaires. Deux cas d’éruption profuse prurigineuse d’éléments érythématosquameux circinés ou annulaires de la peau glabre associée à des intertrigos multiples, dont tous les prélèvements mycologiques étaient positifs à C. albicans, ont permis de découvrir un lymphome T(11). Les candidoses cutanéomuqueuses chroniques débutent dans l’enfance ou à l’adolescence ; elles se traduisent par une onychomycodystrophie totale d’évolution rapide avec gonflement de la phalange distale. La tablette unguéale est très épaissie, opaque, jaune-brun. Figure 7. Onycholyse distale psoriasiforme des doigts : onychomycose à T. rubrum. Destruction de la tablette unguéale du majeur due à une onychotillomanie surajoutée. L’atteinte des ongles est associée à des formations hyperkératosiques de la peau avoisinante et à une candidose buccale. Et parfois une dermatophytose cutanée. Plusieurs sous-types sont décrits, associés ou non à une endocrinopathie : hypothyroïdie, hypoparathyroïdie, hypocorticisme. Les infections à moisissures Fusariose cutanée Les Fusarium sont des champignons opportunistes ubiquitaires dans le milieu extérieur. Quelques espèces parmi les 200 existantes sont pathogènes pour l’homme (12). Les atteintes cutanées sont rares. On décrit des infections cutanées à type de microabcès, de plaques érythémateuses prurigineuses plantaires parfois ulcérées (12). Une infection à Fusarium oxysporuma récemment été décrite chez une jeune femme immunocompétente à type de lésions pseudotumorales, ulcérobourgeonnantes et à centre nécrotique. Figure 8. Leuconychie proximale associée à une hyperkératose sousunguéale épaisse à Fusarium. Le diagnostic est difficile et nécessite plusieurs examens directs positifs et un isolement de la même souche à plusieurs reprises, des examens histologiques montrant l’envahissement tissulaire. Chez le sujet immunodéprimé, les infections cutanées et unguéales peuvent être la source d’une diffusion systémique. L’aspergillose cutanée primitive est rare. Les manifestations cliniques ne sont pas spécifiques. Ont été rapportés des nodules érythémateux fluctuants, des pustules, des plaques érythémateuses et des bulles hémorragiques. L’évolution nécrotique, la topographie en zones découvertes est évocatrice d’une atteinte primitive. Une fièvre peut être associée. Un cas simulant un kérion au niveau du visage a été rapporté récemment (13). Points forts Les infections cutanées primitives à moisissures sont rares. Elles sont peu spécifiques cliniquement. Le diagnostic nécessite des prélèvements répétés et une biopsie montrant l’envahissement tissulaire. Leur découverte doit faire rechercher une immunosuppression. Conclusion Les mycoses cutanées et unguéales sont fréquentes. De diagnostic relativement aisé, quand elles sont cliniquement typiques, le nombre croissant de patients sous traitement immunosuppresseur ou corticothérapie modifie les aspects cliniques. Le prélèvement mycologique pratiqué au moindre doute permet le diagnostic.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :