Publié le 08 fév 2011Lecture 9 min
Les dysplasies vaginales ou VAIN. Quels traitements ?
J.-L. LEROY, Université de Lille II
L’épithélium vaginal est de type malpighien, en tout point identique à l’épithélium exocervical. Il n’est donc pas surprenant d’y trouver la même pathologie HPV-induite. Une différence est d’importance, c’est l’absence de jonction squamo-cylindrique, qui explique sans doute la moindre fréquence des dysplasies vaginales, comparativement aux dysplasies cervicales. En pratique clinique, il est commode, pour le diagnostic, le pronostic et le traitement, de bien distinguer les VAIN de bas grade des VAIN de haut grade. Les lésions vaginales sont habituellement asymptomatiques.
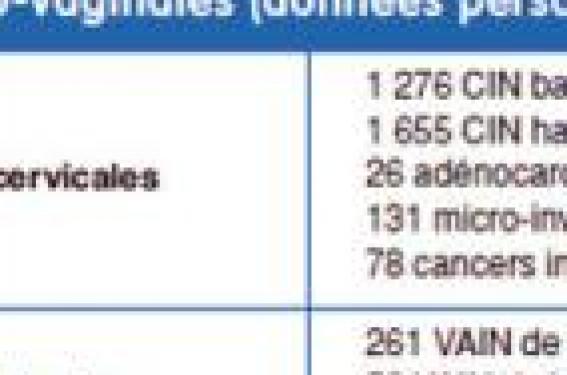
Le diagnostic sera fait : – au cours d’une colposcopie pour frottis anormal ; – parce qu’il existe ou a existé une autre lésion HPV-induite cervico-vulvaire ; – en cas de frottis de dépistage anormal : il faut penser à une lésion vaginale chaque fois que la colposcopie ne montre pas de lésion cervicale ou que le frottis reste positif après un traitement jugé efficace ; – il faut proposer un frottis de dépistage après hystérectomie, surtout s’il existe un antécédent de CIN. Bien sûr, une histologie est indispensable, réalisée par biopsie au centre de la lésion, pour en affirmer la nature. Rappelons la difficulté de la colposcopie des lésions vaginales. Facteurs de risques des VAIN Certains ont été individualisés. Ce sont en fait ceux des CIN : infection HPV persistante, tabac, partenaires multiples. • Un antécédent de CIN ou de cancer du col est fréquemment noté en cas de VAIN, avec un risque relatif important (RR : 6,69), qui est encore de 4,61, 10 ans après la lésion cervicale. (Edgren 2007). • L’hystérectomie pour CIN est un autre facteur de risque, essentiellement pour les VAIN de haut grade : – l’hystérectomie pas plus que la conisation ne met à l’abri de la récidive. Le risque de VAIN après hystérectomie pour CIN2+ est de 0,6 à 7,4 % (Shockaert 2008) avec un délai moyen de 35 mois (5-103) ; – on retrouve un antécédent d’hystérectomie au moment du diagnostic de VAIN de haut grade dans un nombre important de cas (55 % Rome ; 69,7 % Murta ; 22 % Dodge ; 59,6 % Leroy). • Enfin, un déficit immunitaire (infection HIV, traitement immunosuppresseur pour greffe) ou une irradiation pelvienne sont d’autres facteurs de risque. Données personnelles Ces 20 dernières années (1987- 2007), parmi les patientes adressées pour frottis anormal à la consultation de colposcopie, nous avons dépisté 313 VAIN et 3 166 lésions cervicales soit un ratio de 10 lésions cervicales pour 1 lésion vaginale (tableau 1). L’association à une lésion cervicale est détaillée dans le tableau 2. Ce sont les CIN de bas grade qui sont plus souvent associées à des atteintes vaginales, en général également de bas grade : 14,3 %, comparativement à 5,4 % les CIN de haut grade et 6,2 % des lésions invasives précoces. VAIN de bas grade Les VAIN de bas grade sont rarement isolées (5,4 %) et s’observent dans un contexte d’infection génitale à HPV plus ou moins généralisée : cervicovaginale et vulvaire, volontiers associée à une atteinte du partenaire. Les patientes sont plus jeunes (âge moyen de 29,9 ans). L’antécédent d’hystérectomie est plus rare (2,3 %). En colposcopie, on met en évidence des lésions multifocales, diffuses à tout le vagin avec, en particulier, un lugol viral typique fait de zones iodonégatives inhomogènes. Au plan morphologique, on peut individualiser plusieurs aspects : formes acuminées, spiculées, planes, colpite condylomateuse. VAIN de haut grade Les lésions vaginales de haut grade s’associent volontiers à une CIN de haut grade : 37/52 (71,2 %). Il peut s’agir d’une prolongation de la lésion cervicale ou d’une lésion distincte, voire d’un antécédent de CIN. Les patientes sont plus âgées (âge moyen de 45,7 ans ; 32-72 ans). Ces lésions sont surtout découvertes après hystérectomie : 31/52 dans notre série, dont 16 cas pour CIN. Dans 15 cas, on n’avait pas la notion de CIN sur l’histologie de la pièce opératoire d’hystérectomie. En colposcopie, la lésion est acidophile, complètement iodonégative, avec une surface légèrement verruqueuse. Elle est unifocale, siégeant au niveau du fond vaginal. Elle peut être multifocale, mais les localisations au tiers inférieur du vagin sont rares. Le repérage sera difficile si la lésion siège dans un récessus latéral du fond vaginal après hystérectomie. On peut rencontrer des formes acuminées de grande taille, mais avec des papilles irrégulières et très vasculaires. Risque de cancer invasif du vagin • Il est classique de dire que le risque carcinologique de lʼHPV est maximal au niveau du col, moyen au niveau de la vulve, rare au niveau du vagin. Cependant, l’évolution invasive des lésions vaginales est possible, même chez la jeune femme. Compte tenu de l’anatomie du vagin, le stade de micro-invasion est plus difficile à évaluer, d’autant que leur rareté fait que les micro-invasions sont quasi anecdotiques. Le cancer malpighien primitif du vagin est classiquement un cancer de la femme âgée, mais dans des séries récentes, on constate un certain rajeunissement ; 5 à 10 % des cancers malpighiens survenant avant 40 ans, le rôle du virus HPV est alors incriminé. • La découverte d’une invasion dans le bilan de ce qui semblait être une VAIN est loin dʼêtre négligeable dans les séries de la littérature : Ireland 1988 : 28 % ; Bornstein 1988 : 28 % ; Hoffman 1992 : 28 % ; Chang 1999 : 5/35 ; Rome 2000 : 13 % ; Indermaur 2005 : (N:52) 12 % ; Leroy 2007 : 3/52 VAIN de HG (316 lésions vaginales). • Le risque invasif d’une VAIN n’a été apprécié que dans une seule étude (Aho 1990) qui a suivi 23 patientes non traitées pendant 3 à 15 ans : régression 78 % ; persistance 13 % ; progression vers l’invasion 9 % (18 VAIN1-2 : 1 cancer invasif à 5 ans ; 5 VAIN3 : 1 cancer invasif à 4 ans). • Enfin, on peut apprécier le risque d’invasion après une VAIN traitée, qui est essentiellement le fait des VAIN de haut grade (tableau 3). Le terrain On attribue à un déficit immunitaire la diffusion des lésions dysplasiques du vagin et de la vulve, mais cette assertion peut être relativisée. Dans notre expérience, on trouve un problème immunitaire sévère (VIH, traitement immunosuppresseur pour greffe d’organe ou chimiothérapie antimitotique) dans 7 % des 313 VAIN vs 2,1 % des 3 062 CIN. Les pathologies dysimmunitaires sont surtout associées à des lésions vaginales de bas grade, particulièrement récidivantes après traitement, mais nous n’avons pas constaté de risque invasif majeur, du moins à court terme. En cas de déficit immunitaire, la récidive après traitement est quasi inéluctable pour les VAIN de bas grade, si bien qu’on peut même discuter de la légitimité de ce traitement. Traitement Les moyens thérapeutiques Comme pour les lésions cervicales, il est des traitements destructeurs et des traitements d’exérèse. • L’application locale de 5 FU est maintenant abandonnée. Des résultats positifs ont été obtenus sur des lésions de bas grade au prix d’ulcérations difficiles à cicatriser sans compter l’adénose séquellaire. • La vaporisation laser est le traitement destructeur de référence. On retrouve, comme au niveau cervical, les mêmes avantages : précision de la destruction, possibilité de traitements itératifs. La difficulté réside dans l’anatomie vaginale qui fait que le tir est souvent tangentiel et que les cornes vaginales latérales posthystérectomie sont d’accès difficile. La diffusion des lésions est un autre écueil. Rappelons que le diagnostic préthérapeutique doit être fiable puisqu’il n’y aura pas de contrôle histologique et qu’il faudra attendre le suivi pour découvrir une éventuelle invasion manquée. Enfin, le coût du matériel est important. • La chirurgie d’exérèse comporte l’avantage du contrôle histologique de la lésion. Après un repérage par le test au lugol, l’infiltration de sérum ou de xylocaïne adrénalinée permet une dissection facile et contrôlée en profondeur de la lésion, dont on a précisé au préalable la nature intraépithéliale. On peut rencontrer des difficultés d’accès au fond vaginal surtout après hystérectomie. On respecte une marge de sécurité de 2 mm en périphérie et de 5 mm en profondeur. La perte de substance reste en général modérée, sans conséquence sur les possibilités sexuelles ultérieures. Le recours à des techniques de plastie vaginale est rare. Certains ont pu utiliser avec succès une anse diathermique, mais on a rapporté avec cette technique des accidents de perforation de la vessie et du rectum. • Les techniques carcinologiques de prise en charge des cancers invasifs associés sont un autre problème. Indications On doit tenir compte de l’âge de la patiente, de la gravité de la lésion, de la taille et du siège de la lésion, de son éventuelle diffusion, des lésions associées et du terrain immunitaire. • Pour les lésions de haut grade, notre préférence va à la résection vaginale localisée après repérage colposcopique au lugol. C’est le même principe que la conisation avec les mêmes arguments. Sur les 52 VAIN de haut grade, il y a eu 18 vaporisations laser et 31 exérèses chirurgicales. Pour les 3 autres cas, le traitement du cancer invasif cervical associé a prévalu. • Les lésions de bas grade, localisées sont souvent détruites par traitement destructeur, en particulier la vaporisation laser. On peut se poser la question de l’utilité du traitement des lésions diffuses, particulièrement récidivantes, qui nécessiteraient des vaporisations étendues. Sur les 261 VAIN de bas grade, nous avons réalisé 167 vaporisations laser, 9 applications de 5 FU, 23 traitements divers et une simple surveillance dans 62 cas. Suivi Il doit être prolongé et concerner toute la filière génitale basse puisque les récidives concernent toute cette filière. On utilisera la cytologie et la colposcopie. L’avenir nous dira si le suivi virologique a un intérêt. • Pour les lésions de bas grade, 94 patientes ne se sont pas présentées au contrôle des 6 premiers mois ; 36 des 167 patientes contrôlées présentaient une lésion résiduelle. Nous avons observé 32/131 récidives dysplasiques de bas grade à plus d’un an et aucune récidive invasive (durée moyenne de suivi : 5,3 ans). • Pour les lésions de haut grade, nous avons observé 2 cancers invasifs, 3 et 4 ans après vaporisation laser chez des patientes non suivies, ce qui nous incite à recommander l’exérèse chirurgicale des VAIN de haut grade (tableau 4). Conclusion Les VAIN de bas grade posent surtout le problème de leur IST causale. Elles ont un excellent pronostic et le risque ultérieur de cancer semble minime. Elles peuvent être simplement surveillées du moins au début. Les VAIN de haut grade sont moins fréquentes. Elles sont associées aux CIN de haut grade, mais peuvent exister isolément. C’est en particulier le cas après une hystérectomie, même réalisée pour une lésion non dysplasique. Leur dépistage ne doit pas être négligé et il ne faut pas sous-estimer le risque invasif de ces lésions dont l’ablation chirurgicale semble préférable.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :