Publié le 24 aoû 2008Lecture 11 min
Le prépuce : un site à risque
O. AYNAUD, Institut de recherche en pathologie des organes génitaux, Paris
Si le prépuce peut être un site anatomique à risque pour l’acquisition des infections génitales ou pour le développement du cancer pénien, aucune étude n’apporte de réponse permettant de justifier son exérèse comme une pratique prophylactique. Le prépuce, tissu anatomique, n’est abordé que dans le champ médicochirurgical dans son concept d’hygiène ou concept de prévention. Aucune approche dans le champ des rites et coutumes ou le champ religieux n’est discutée ici.
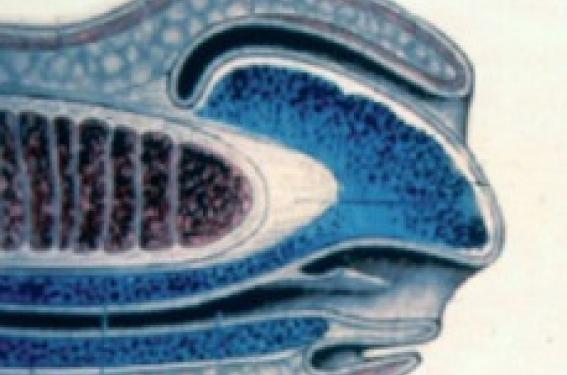
La période anglaise victorienne a amené un important courant hygiéniste à la fin du XIXe et au début du XXe siècle avec, dans certains pays industrialisés, une importante pratique de l’exérèse du prépuce. Actuellement, le taux d’hommes circoncis varie selon les pays (tableau 1). L’évolution de la maturation du prépuce montre que les garçons non circoncis décalottent dans 90 % des cas entre l’âge de 5- 7 ans. Les complications chirurgicales de l’exérèse du prépuce en périnatalité sont peu fréquentes et sont évaluées de 0,9 à 1,5 % des cas selon les études. Aspects histophysiologiques Le pénis, 1 % de la surface corporelle, est constitué d’un fourreau se prolongeant par le prépuce recouvrant la portion méato-balanique. Le prépuce adulte, 3 par 5 cm, est constitué par l’épithélium malpighien kératinisé (Ek), le derme (D), le dartos (Da), le chorion ou lamina propria (C) et l’épithélium malpighien non kératinisé (E) (figure 1). Figure 1. Aspect physiologique du prépuce. La muqueuse interne du prépuce est histologiquement similaire à la muqueuse vaginale et buccale : – riche en fibres nerveuses, en cellules lymphoïdes ; – riche en capillaires et en fibre élastique ; – pauvre en collagène et absence de mélanocyte. L’étude histologique décrit des cellules épithéliales de Langerhans abondantes au niveau de la face cutanée et rares au niveau de la face muqueuse. Ces cellules de Langerhans joueraient un rôle dans la réduction de réponse immunitaire à un antigène cutané. Des travaux chez l’animal évoquent la présence de facteurs immunoprotecteurs au niveau du prépuce : par exemple, chez le macaque, la lamina propria est riche en cellules de Langerhanslike. Perception de l’utilité du prépuce Dans une récente étude(1), les auteurs ont mené une enquête sur la perception dans une population donnée de la notion de bénéfice ou non de conserver le prépuce. Pour 70 % des personnes interrogées, l’exérèse du prépuce permet une hygiène du pénis. En revanche, d’autres perceptions sont légèrement contradictoires : – 40 % pensent que l’exérèse du prépuce prévient le cancer du pénis, les infections urinaires et les infections sexuellement transmissible (IST) ; – 21 % pensent que l’exérèse du prépuce prévient contre le sida ; – 32 % pensent que l’exérèse du prépuce prévient contre les infections génitales de la partenaire. Le prépuce favorise-t-il les infections urinaires, les infections sexuellement transmissibles, le cancer du pénis et les néoplasies intraépithéliales du col utérin ? Le prépuce et les infections urinaires Plusieurs études ont démontré que les enfants non circoncis ont un risque augmenté d’infection urinaire à gram- E coli (OR : 3,72) par la présence de ce germe en zone péri-urétrale. L’étude de J.M. Hutson et coll.(2) montre que l’exérèse du prépuce réduit le risque d’infection urinaire de 7‰ à 2 ‰. En revanche, d’autres études ne montrent pas de différence statistique entre les enfants circoncis et non circoncis(3). En Europe, le risque d’infections urinaires parmi les enfants noncirconcis est évalué à 1,2 % ; ce taux est similaire (OR : 0,7 % à 1,4 %) aux États-Unis et au Canada, alors que la fréquence d’enfants circoncis est trois fois plus importante. Le prépuce et les infections sexuellement transmissibles (IST) En Europe, l’analyse épidémiologique des IST hors VIH depuis les quinze dernières années montre une progression de certaines IST telles que gonorrhoea et syphilis. L’augmentation de ces IST bactériennes est en relation avec plusieurs facteurs, en particulier le facteur béhavioriste. L’étude de K.A. Fenton et coll.(4) montre une différence de la fréquence de dépistage de certaines IST bactériennes en fonction des comportements sexuels entre deux périodes (1991- 95 et 1995-2000), alors que la politique de prévention était indépendante de la présence ou non du prépuce (tableau 2). Le facteur comportemental est également évoqué dans l’étude de C. Hooykaas et coll.(5), menée à Amsterdam, qui relève une augmentation de la prévalence des IST bactériennes parmi la communauté turque (47 % versus 21 % pour la communauté allemande), dans laquelle les hommes sont majoritairement circoncis. Dans cette série, les hommes circoncis prendraient plus de risques et utiliseraient moins fréquemment le préservatif, augmentant ainsi leur prévalence des IST bactériennes. La progression actuelle de certaines IST dépend plus des comportements que de la présence ou non du prépuce. Dans leur série, L.S. Cook et coll.(6), aux États-Unis, ne montrent pas de différence significative globale de fréquence des IST entre les hommes circoncis (2,32 %) versus les hommes non circoncis (2,16 %). En revanche, il existe des différences statistiques significatives lorsque l’analyse s’intéresse au type d’infection et aux germes en cause (tableau 3). R.A. Diseker et coll.(7), aux États-Unis, retrouvent les mêmes résultats – une augmentation des gonorrhoea et de la syphilis parmi les hommes non-circoncis vs circoncis –, mais un risque similaire pour les chlamydiae. De même, la série de S.S. Dave et coll.(8) au Royaume-Uni ne retrouve pas de différence significative entre les hommes circoncis ou non, toutes IST confondues (11,1 % vs 10,8 %, p = 0,81) : – IST bactériennes : 6,4 % vs 5,9 % (p = 0,628) ; – IST virales (hors VIH) : 4,7 % vs 4,5 % (p = 0,786). D’autres études(9-11) n’apportent pas de preuve quant au rôle protecteur et prophylactique de l’exérèse du prépuce vis-à-vis des IST (hors VIH). Il existe ainsi une discordance entre les séries et l’augmentation du risque d’IST associé à la présence ou non du prépuce. Protection vis-à-vis du VIH ? Ces discordances sont encore plus remarquées avec le VIH. Dans leur métaanalyse (36 publications), J. Weiss et coll.(12) recherchant une corrélation entre les hommes circoncis/ non circoncis et l’infection VIH, n’apportent pas de conclusion certaine sur la prophylaxie par l’exérèse du prépuce (15 corrélations négatives, 4 corrélations positives et 16 sans différence significative). Autre discordance, dans la série de S.J. Reynolds et coll.(13), les auteurs retrouvent une forte protection de la circoncision envers le VIH-1 et pas de protection envers le HSV-2, la syphilis et la gonorrhoea. R. Szabo(14), en Ouganda, montre une augmentation du risque d’acquisition du VIH-1 parmi les hommes non circoncis, car 89 % des hommes n’utilisent pas de préservatif et, seconde hypothèse, la présence des cellules de Langerhans intervient probablement comme un cofacteur de l’augmentation du risque d’acquisition du VIH. L’ensemble des études apporte des éléments contradictoires. J.M. Baeten et coll. (15) montre une faible augmentation de l’acquisition VIH-1 entre les hommes circoncis versus les non-circoncis au Kenya. Les hypothèses décrites sont essentiellemement comportementales : multipartenariats, faible utilisation des préservatifs et contacts avec les péripatéticiennes. Les études sont discordantes quant au rôle protecteur de la circoncision vis-à-vis du VIH. À partir des différentes séries, quatre hypothèses sont proposées pour expliquer l’acquisition du VIH au niveau du prépuce : – l’absence de kératinisation de la muqueuse balanique ; – les traumatismes mineurs ; – la présence de micro-organismes de la muqueuse ; – la co-infection avec d’autres IST. R. Kaul(16) montre que les lésions génitales, ulcères, etc. augmentent l’acquisition du VIH. Il est certain que toutes les plaies et ulcérations sont des portes d’entrée pour des agents infectieux (figures 2 et 3). Figure 2. Microulcération du prépuce. Figure 3. Lésions PVH-induites. L’essai ANRS 1 265 montre que la circoncision diminuerait de 65 % les risques d’acquisition de l’infection par le VIH. Des travaux complémentaires sont nécessaires, car le taux de morbidité de l’exérèse du prépuce dans des pays en voie de développement est élevé. Ce taux de morbidité est estimé à 11 % des hommes : infections, perte partielle du pénis. Par ailleurs, l’annonce d’une protection importante par la circoncison vis-à-vis de l’acquisition du VIH peut entraîner des modifications des comportements, notamment l’abandon du préservatif. Les hommes circoncis, n’étant pas exempts de lésions balano-préputiales, peuvent contractrer toutes les IST, y compris le VIH. Pouvons-nous, dans une politique d’éducation pour la santé comme dans une politique de prévention, annoncer que l’exérèse d’un tissu anatomique permet d’éviter une maladie ? Le prépuce et le cancer du pénis L’incidence des cancers péniens est estimée à : – 0,9 à 1/100 000 aux États-Unis ; – 0,82/100 000 au Danemark ; – 3 à 7/100 000 au Brésil ; – 2 à 10/100 000 en Inde. Sa prévalence varie elle aussi selon les pays, indépendamment de la présence ou non du prépuce : – Finlande : 0,5 % ; – États-Unis : 0,8 % ; – Suède : 1,1 % ; – Asie, Afrique : 10-20 % ; – Brésil : 17 %. Trois facteurs peuvent prédisposer à un cancer pénien : – le phimosis (figure 4) ; – le lichen scléreux (figure 5) ; – les papillomavirus humains (PVH). Figure 4. Phimosis chez un adulte. Figure 5. Lichen scléreux hyperplasique + lésion de stade PIN III. L’hypothèse liée à la présence du smegma n’est plus justifiée. C. Maden et coll. (17), dans leur série, décrivent des cancers péniens chez : – 20 % des hommes circoncis à la naissance ; – 17 % des hommes circoncis à l’âge adulte ; – 65 % des hommes non circoncis. Plusieurs études confirment que le prépuce n’est pas le seul facteur prédisposant à un cancer pénien. Le cancer épidermoïde du pénis est associé à une étiologie de lichen scléreux dans 15 à 20 % des cas (figures 5 et 6) et à un PVH oncogène dans 30 à 45 % des cas (figure 7). Figure 6. Cancer épidermoïde sur lichen scléreux. Figure 7. Cancer épidermoïde sur lésion PVH-induite. La fréquence du lichen scléreux génital comparée entre les hommes circoncis et non circoncis a peu été étudiée. La fréquence de lésions génitales à PVH-induites ne semble pas significativement différente entre les circoncis et les non-circoncis. En revanche, il existerait une différence significative pour les lésions PIN III PVH-induites entre circoncis et non-circoncis. L'American Cancer Society (ACS) ne considère pas la circoncision de routine comme une méthode de prévention des cancers génitaux, de réduction du risque de cancer du pénis. Cependant, devant toutes dermatoses chroniques, infectieuses ou non, entraînant une altération récidivante de la muqueuse préputiale, il est nécessaire de proposer l’exérèse du prépuce. La posthectomie doit être proposée devant toute lésion altérant durablement la muqueuse préputiale. Figure 8. Carcinome intraépithélial balanique (PIN III). Figure 9. Cancer épidermoïde ulcéré. Prépuce et néoplasies du col de l’utérus Le premier cas de cancer cervical a été notifié au XIXe chez une nonne de Vérone par Rigonni- Stern. Les facteurs favorisant une néoplasie cervicale(18) sont : – la précocité du début de l’activité sexuelle ; – le nombre de partenaires sexuels ; – le tabac ; – les papillomavirus humains (PVH). Dans la série de X. Castellsague et coll.(19), les femmes dont le partenaire est circoncis ont un risque plus faible de développer une néoplasie intraépithéliale cervicale. En revanche, une étude israélienne( 20) détecte le PVH chez 24 % des hommes dont la partenaire présente un CIN. Ce taux d’ADN PVH est similaire à celui d’autres études européennes. De même, pour le risque de développement d’une néoplasie du col utérin, le Register Cancer Israël montre qu’il n’existe pas de différence significative chez les femmes juives russes dont les maris étaient non circoncis par rapport à la population israélienne globale. C.K. Gajalakshmi(21), en Inde, décrit une plus faible incidence du cancer du col utérin parmi les femmes musulmanes versus les femmes hindoues et chrétiennes dont les partenaires masculins sont non circoncis, à la différence du Mali, où une augmentation du risque de développer un cancer du col utérin est retrouvée (OR : 5,3 %) lorsque le mari a plus de deux femmes, en sachant que les hommes maliens sont circoncis(22). Les différentes études, parfois contradictoires, ne permettent pas de mettre en évidence un rôle protecteur de l’exérèse du prépuce par rapport au risque de développer une néoplasie du col utérin. Le rôle protecteur de l’exérèse du prépuce par rapport au risque de développer une néoplasie du col utérin n’est pas démontré. Pour la pratique, on retiendra Le prépuce n’est pas toujours une muqueuse à risque. Il est indispensable et nécessaire de savoir proposer et pratiquer l’exérèse du prépuce en fonction de données cliniques. Devant toutes altérations récidivantes de la muqueuse préputiale, telles qu’un lichen plan, lichen scléreux, tumeurs PVH, etc., une posthectomie sera pratiquée, afin d’éviter toutes complications pour le patient et sa partenaire. Il est nécessaire d’être prudent lorsque nous présentons un site anatomique comme étant un site à risque. D’autant que le risque est souvent plurifactoriel et certains facteurs peuvent masquer d’autres variables. Aussi, une politique de prévention nécessite d’évaluer l’efficience des comportements individuels, des risques et des coûts économiques. Une politique ciblée d’éducation pour la santé et de prévention en santé est l’outil le plus pertinent pour réduire les inégalités sociales en matière de santé.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :