Publié le 04 sep 2006Lecture 9 min
La photothérapie en 2006, un pilier de la thérapeutique dermatologique
Laurent SICSIC, d'après une interview du Dr Michel JEANMOUGIN CHU, hôpital Saint-Louis, Paris

La photothérapie reste un des grands traitements du psoriasis. Ces dernières années ont vu s’intensifier l’utilisation de la TL01 (UVB) moins contraignante pour les patients. Les indications et les modalités de la PUVA et de la TL01 ont été précisées. Le Dr Michel Jeanmougin est dermatologue à l’hôpital Saint-Louis, expert à l’Afssaps et auprès du ministère de la Santé ; il a par ailleurs participé à la commission de réglementation des cabines esthétiques.
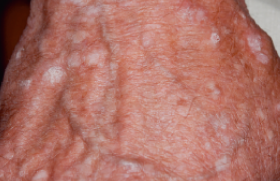
PUVAthérapie ou photothérapie UVB TL01 ? Deux types de photothérapie sont pratiquées en dermatologie : la PUVAthérapie (psoralène + UVA) et la thérapie UVB TL01. Nous disposons d’un recul de 30 ans avec la PUVAthérapie (1974), et de 18 ans avec la photothérapie TL01 plus récente (1988). Pour la PUVA, l’administration de psoralène (Méladinine®) impose une protection oculaire et cutanée dans les 8 h qui suivent la prise du médicament. La TL01 a globalement les mêmes indications que la PUVAthérapie, mais elle est plus facile à utiliser car elle ne nécessite pas la prise de comprimés. Cela explique l’engouement pour la TL01 et certains ont pensé qu’elle allait remplacer la PUVA, et ce d’autant plus que la TL01 est réputée comme moins cancérigène. Les UVB pénètrent dans la peau de l’épiderme au derme superficiel et sont donc indiqués pour les dermatoses à prédominance épidermique. Dans la PUVAthérapie, l’effet recherché est l’activation du psoralène, les UVA n’étant pas en eux-mêmes thérapeutiques. Toutefois, dans leur mode d’action, les deux photothérapies ont en commun des effets antiprolifératifs, anti-inflammatoires et immunosuppresseurs. PUVAthérapie et UVB TL01 ont en commun des effets antiprolifératifs, anti-inflammatoires et immunosuppresseurs. Pendant un temps, la nouvelle nomenclature n’envisageait le remboursement des photothérapies que dans les indications de psoriasis et de mycosis fongoïdes. Cette position a heureusement été révisée, et les photothérapies sont de nouveau prises en charge pour toutes les indications dermatologiques, à partir du moment où il s’agit d’actes thérapeutiques. Les deux modes de photothérapies sont regroupés sous une même codification QZRP en fonction de la localisation et de l’étendue (02 : mains et pieds ; 03 : cabine corporelle totale). La question de la carcinogenèse La carcinogénicité de la PUVAthérapie est aujourd’hui bien démontrée. Dans une étude récente (Raiss M et coll. Ann Dermatol Venerol 2004 ; 131 : 437-43), portant sur 106 patients ayant reçu plus de 150 séances de PUVAthérapie, l’équipe grenobloise a démontré que le risque cancérigène de la PUVA est dose-dépendant. Au cours du suivi, un carcinome cutané a été diagnostiqué chez 13 patients (12 %) ; il s’agissait très majoritairement de spinocellulaires et dans tous les cas ces carcinomes sont survenus chez des sujets ayant dépassé 200 séances. Ce qu’il faut aussi retenir, c’est que ces carcinomes sont survenus soit au cours de la période de PUVA, soit des années, voire une dizaine d’années, après l’arrêt des séances. La survenue du cancer a eu lieu de 6 à 27 ans après la première séance, et de 1 à 17 ans après l’arrêt de la PUVAthérapie. Cette étude a confirmé le seuil de 200 séances et de 2000 joules cumulés à ne pas dépasser, et la nécessité d’une surveillance régulière des personnes traitées par PUVAthérapie. Tous les cas de carcinomes sont survenus chez des sujets ayant dépassé 200 séances de PUVAthérapie. Dans l’absolu, la TL01 est, elle aussi, cancérigène, mais peut-être pas plus que le soleil naturel. Les tubes TL01 se sont révélés génotoxiques chez l’animal. Chez l’homme, la durée de suivi des cohortes est encore trop courte pour affirmer ou quantifier la carcinogénicité de la TL01. La seule étude connue est une étude écossaise avec un suivi de 5 ans. Cependant, avec le recul de 15 ans dont nous disposons aujourd’hui, aucun article ne rapporte des cas de cancer, et il est dès lors probable que la TL01 soit moins carcinogène que la PUVA. Par prudence, elle ne doit cependant être prescrite que dans des indications de dermatoses sévères. Des indications précises et bien codifiées Les indications et les modalités de la PUVAthérapie ont été précisées. La nouveauté est l’utilisation croissante de la photothérapie TL01 depuis 5 ans, en milieu hospitalier et en ville. Les indications entre PUVAthérapie et UVB-TL01 sont aujourd’hui plus précises et encadrées par des recommandations pour la pratique. Le psoriasis Pour le dermatologue, le psoriasis est la grande indication de la photothérapie. Les deux modalités sont efficaces avec des différences en fonction du type des lésions. Globalement, pour une cure de 30 séances, la PUVAthérapie est capable de blanchir 90 % des lésions chez 95 % des patients contre 85 % avec la TL01. Depuis environ 5 ans, nous pouvons mieux cerner les indications. Dans les psoriasis en grandes plaques épaisses, la PUVA est plus efficace que la TL01. Dans les psoriasis en petites plaques superficielles, les deux techniques sont à égalité, mais nous préférons utiliser la TL01 en raison de sa plus grande souplesse. Il a été démontré par des études récentes que le rythme des séances requis (pour un nombre de séances cumulées identique) est de 3/sem avec la TL01 alors qu’il peut être de 2/sem avec la PUVA. Dans les psoriasis en petites plaques, la TL01 peut être préférée en raison de sa plus grande souplesse d’utilisation et de sa moindre carcinogénicité. La PUVA et la TL01 peuvent être associées synergiquement aux traitements locaux du psoriasis, corticoïdes inclus. De même, l’association photothérapie + rétinoïdes (acitrétine) a montré un réel bénéfice en diminuant le nombre de séances nécessaires et augmentant le nombre de malades blanchis. Le méthotrexate et la ciclosporine ne peuvent pas en revanche être associés à la photothérapie. Il est utile de rappeler que les nouvelles thérapies biologiques sont 2 à 3 fois moins efficaces que la photothérapie, et qu’elles ont un coût et des effets secondaires bien supérieurs. Elles ne sont indiquées qu’en cas d’échec ou d’intolérance des traitements « classiques » incluant les photothérapies, le méthotrexate et la ciclosporine. Le mycosis fongoïde La PUVAthérapie est le traitement de référence du mycosis fongoïdes au stade initial. Il a été montré qu’une cure de 30 séances de PUVA conduit au blanchiment des lésions dans plus de 70 % des cas, mais en raison du risque de récidive à l’arrêt du traitement, il est recommandé de poursuivre la PUVA pendant au minimum 5 ans, à un rythme diminué progressivement. En ce qui concerne la TL01, le blanchiment est obtenu assez rapidement, mais la récidive est très rapide après l’arrêt, et sera donc réservée en cas de contre-indication à la PUVA. La dermatite atopique (DA) La photothérapie UVB TL01 (voire UVB + UVA) est intéressante en cas de poussée chez l’adulte et l’enfant (> 2 ans), mais elle ne permet pas de guérir la DA. La PUVAthérapie n’est pas indiquée dans la DA. Le vitiligo disséminé et récent du visage, du cou et du thorax est une bonne indication de la photothérapie TL01. Le vitiligo Il n’y a pas aujourd’hui de traitement satisfaisant du vitiligo. La meilleure association thérapeutique est l’association tacrolimus (Protopic® hors AMM) + photothérapie TL01. La meilleure indication est le vitiligo disséminé et récent (< 2 ans ; aucune efficacité sur un vitiligo ancien), en sachant que certaines zones répondent mieux que d’autres au traitement. Les localisations très répondeuses sont le visage, le cou et le thorax, où la TL01 entraîne une repigmentation quasi complète ; l’efficacité est modérée, de l’ordre de 50 % pour l’abdomen, les fesses et la racine des membres ; elle est mauvaise pour les mains et les pieds. Prévention des photodermatoses Une autre grande indication de la photothérapie (PUVA ou TL01) est la prévention des photodermatoses, essentiellement de la lucite estivale bénigne. Une vingtaine de séances sont nécessaires pendant les 2 mois qui précèdent le départ en vacances. Elle est réservée aux cas de lucites invalidantes qui échappent au traitement médicamenteux oral (antipaludéens de synthèse et b-carotène). Même si les deux techniques sont aussi efficaces, il est préférable d’utiliser la TL01 du fait de sa simplicité d’utilisation et de son moindre danger. Les autres indications Elles sont très nombreuses, plus ponctuelles et moins reconnues. Parmi les plus intéressantes, citons le lichen plan disséminé, où le dermatologue est assez démuni quand les lésions sont très étendues. Les deux modalités de photothérapie sont efficaces (efficacité récemment démontrée pour la TL01). La photothérapie (PUVA ou TL01) a une certaine efficacité dans tous les prurits (polyglobulie, prurigo nodulaire, insuffisance rénale, etc.). Signalons aussi d’autres indications intéressantes, comme les granulomes annulaires, la pelade et le parapsoriasis en gouttes. Les cabines esthétiques Les Français sont relativement peu consommateurs d’UV esthétiques comparés à nos voisins d’Europe du Nord (Allemagne ou pays scandinaves), aux Américains ou aux Australiens. Les cabines esthétiques ne délivrent que des UVA (très faible quantité d’UVB). Étant donné qu’il existe très peu de dermatoses sensibles aux UVA seuls, il n’y a théoriquement pas de risque concurrentiel entre les UV esthétiques et les UV thérapeutiques dans les pathologies telles que le psoriasis. Les UV esthétiques sont inefficaces pour prévenir la lucite estivale bénigne. En revanche, la quantité d’UVA délivrée lors des séances de bronzage peut être très importante et le risque cancérigène est bien établi ; le risque de cancers cutanés est multiplié par 2 ou 3 chez les personnes pratiquant une dizaine de séances/an d’UV esthétiques pendant plusieurs années. Cependant, tout est question de dose, et on peut estimer que 2 ou 3 séances/an sont a priori sans risque cancérigène majeur. Conclusion Retenons des 5 dernières années que la TL01 a été confirmée comme une alternative efficace à la PUVAthérapie. Les deux techniques se complètent et il bon que les dermatologues puissent les pratiquer toutes les deux, et ce d’autant qu’il existe aujourd’hui des cabines mixtes pouvant délivrer les deux types de rayonnement. Les indications ont été précisées. Le suivi au long cours de la PUVAthérapie a permis de mieux encadrer la pratique pour réduire le risque cancérigène.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :