Publié le 08 oct 2008Lecture 4 min
Des virus sexuellement transmissibles
Dr Claire Boilon
Le nombre d’individus infectés par le VIH dans le monde est aujourd’hui de 38,6 millions. Le risque de transmission de femme à homme varie de 1/700 à 1/300 rapports sexuels, d’homme à femme de 1/200 à ½ 000 et il est d’homme à homme d’environ 1/10. Les infections sexuellement transmissibles (IST) augmentent l’infectivité du VIH et la susceptibilité à l’attraper.
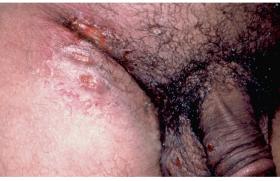
Le risque de transmission du VIH est maximal d’une part au début de l’infection (forte concentration virale dans le sperme) et d’autre part au stade tardif. C’est soit le virus qui est directement transmis, soit des cellules contenant le virus (mode le plus fréquent). Dans ce dernier cas, il s’agit plus exactement d’un pro-virus qui n’est pas accessible au traitement anti-viral. La production virale peut alors commencer chez l’hôte qui reconnaît ces cellules et multiplie son nombre de CD4, lesquels deviennent des cibles idéales pour la diffusion du virus. C’est l’herpès qui a joué le plus grand rôle dans l’augmentation de prévalence du SIDA en Afrique. Dans les lésions d’herpès, on retrouve des taux très élevés de VIH chez les patients infectés. Les co-récepteurs VIH sont stimulés dans les ulcérations génitales d’origine infectieuse. Ainsi, ces ulcérations ne constituent-elles pas seulement une altération de la barrière à la transmission du virus mais aussi une véritable cible pour le VIH. En conclusion, le contrôle des IST est indispensable pour lutter contre la dissémination du VIH. Traitement précoce pour l’herpès La nécessité d’un traitement précoce dans l’herpès est confirmée, celui-ci devant intervenir si possible avant la phase des vésiculo-pustules. Un traitement minute par famcyclovir (1grammeX2) s’avère efficace, avec un pourcentage de lésions abortives de 20 % vs 5 % sous placebo. Une étude a comparé ce traitement minute à un traitement de 3 jours de valacyclovir (posologie recommandée aux USA et qui donne les-mêmes résultats que 5 jours de traitement !) : le taux des lésions abortives a été d’environ 33 % dans les deux groupes, ce qui est très élevé. Les temps de cicatrisation ont été également similaires. Il a été montré récemment qu’un traitement anti-herpétique préventif n’avait pas d’impact sur l’acquisition du VIH (659 femmes traitées 12 à 30 mois), résultats confirmés par ceux d’un autre essai sur plus de 3 000 hommes et femmes. Les résultats de l’étude sur le vaccin anti-herpès sont attendus en 2009. Un nouveau médicament inhibant la réplication précoce de l’ADN (helicase primase inhibitor) est en cours d’évaluation dans l’herpès et le zona. Le dermatologue et le vaccin anti-papillomavirus Deux vaccins contre les infections à papillomavirus (PVH) sont actuellement disponibles. Le Gardasil® de Merck (contre les types 6,11,16,18) et le Cervarix® de GSK (contre les types 16 et 18). Ces vaccins ont été évalués chez un total de 11 000 femmes dans le monde. Ils s‘avèrent efficaces (recul de 5 ans) et sûrs. Actuellement en France, le vaccin n’est présenté qu’aux seuls gynécologues, médecins généralistes et pédiatres. Or, les dermatologues ont certainement un rôle à jouer ici. D’une part, ils prennent en charge les IST (notamment à PVH !), d’autre part ils voient beaucoup de jeunes filles de la tranche d’âge concernée par le vaccin : 38 % des 11-14 ans ont déjà consulté un dermatologue et 46 % des 15-17 ans. Il faut en effet se souvenir que l’acné représente 41,4 % des consultations en dermatologie. Le vaccin étant plus efficace avant tout contact avec le PVH, l’âge auquel il est recommandé de l’administrer est de 14 ans (ou 15 à 23 ans en l’absence de rapport sexuel ou dans l’année suivant le premier rapport). De fait, en France l’âge moyen du premier rapport est toujours de 18 ans. Les injections sont pratiquées à 0, 2 et 6 mois pour Gardasil®, 0, 1 et 6 mois pour Cervarix®. Nous ne disposons aujourd’hui d’aucune donnée sur ce qui se passe au-delà de 6 ans après la vaccination. Le vaccin n’est pas recommandé chez l’homme en France. Le cancer du col de l’utérus est la deuxième cause de cancer féminin dans le monde. Mais il faut savoir que les PVH 16 et 18 ne sont responsables que de 70 % de ces cancers. Ainsi, les vaccins, bien qu’efficaces à 100 %, ne préviendront pas tous les cancers du col.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :