Publié le 29 jan 2021Lecture 3 min
Contrôler le psoriasis : une réalité en 2020 ?
Michèle DEKER, Paris
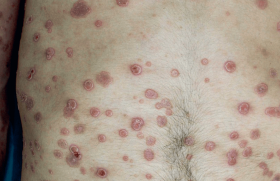
Le psoriasis est une maladie polyforme selon la localisation, l’âge et les comorbidités. Les formes sévères sont relativement rares et les recours à l’hospitalisation exceptionnels. La gravité de la maladie tient surtout au risque infectieux principalement observé dans les formes érythrodermiques et pustuleuses.
Néanmoins, il faut apprécier la sévérité clinique du psoriasis avant d’instaurer un traitement systémique.
Des critères de sévérité ont été listés par le Groupe de recherche sur le psoriasis de la SFD, notamment la surface corporelle atteinte et le retentissement psycho-social évalué par le DLQI, qui précisent les conditions d’éligibilité à un traitement systémique. Il faut aussi tenir compte de l’impact la maladie sur le bien-être psychologique et physique, dans la vie quotidienne et professionnelle des patients, de l’échec des traitements topiques. Le choix du traitement est également fonction du polymorphisme clinique et des comorbidités. Les symptômes considérés comme les plus gênants par les patients sont d’abord le prurit, suivi par l’hyperkératose et la desquamation, alors que les dermatologues considèrent que la taille de l’atteinte cutanée est le principal facteur de gravité de la maladie, avec la localisation des plaques.
Le psoriasis est une maladie polygénique signant une susceptibilité génique à des signaux de danger représentés par des agents pathogènes ou plus globaux regroupés sous le nom d’exposome, qui induisent une activation de la réponse immunitaire innée via l’activation et la production de défensines et l’activation de récepteurs (toll-like). Sont principalement impliqués les kératinocytes et les cellules dendritiques plasmacytoïdes au niveau dermique et épidermique. Il s’ensuit la production de cytokines inflammatoires (interféron, TNF alpha) conduisant à la réponse immunitaire adaptative s’accompagne de la production de cytokines, notamment l’IL-23. Nous disposons de plusieurs sortes de thérapies, agissant à différents niveaux du processus pathogène.
Les recommandations thérapeutiques comportent deux propositions d’algorithme sur les objectifs thérapeutiques à atteindre et tiennent compte à la fois du point de vue du patient et de celui du dermatologue. Une notion apparaît, celle de PASI absolu, c’est-à-dire le chiffre exact obtenu en cotant le PASI (de 0 à 72). On considère que le traitement est efficace quand le PASI absolu est < 3, ce qui encourage à continuer le traitement. A contrario, si le PASI absolu est > 6, il convient de modifier le traitement ; lorsqu’il est entre 3 et 6, le DLQI intervient : si le patient a peu de démangeaisons (DLQI < 5), le traitement peut être poursuivi.
LES BESOINS ET ATTENTES DES PATIENTS ATTEINTS DE PSORIASIS SONT-ILS COMBLÉS PAR LES ANTI-IL-23 ?
Le tildrakizumab est l’un des trois anti-IL-23 enregistrés et remboursés dans l’indication du psoriasis en France, dont les données d’efficacité reposent sur le PASI absolu, avec un suivi jusqu’à 5 ans fournies par deux études de phase 3, reSURFACE 1 (Tildra 100 ou 200 mg vs placebo) et reSURFACE 2 (Tildra 100 ou 200 mg vs étanercept vs placebo). La surface cutanée at teinte était d’environ 30 %, le PASI moyen aux alentours de 20 et le DLQI de 13-14.
À la semaine 28, 65 % environ des patients du bras tildrakizumab 100 mg ont obtenu un PASI ≤ 3, 70 %. Chez les patients répondeurs (amélioration ≥ 75 % du PASI), 85 % des patients à S28 avaient un PASI < 3, lequel a été maintenu jusqu’à la fin de l’étude. À S28, 50 % des patients ont un DLQI 0/1, ce qui traduit l’absence de retentissement de la maladie sur la qualité de vie.
Des données sur la tolérance à long terme sont disponibles, sur trois types d’effets secondaires importants à considérer pour une biothérapie qui mobilise l’axe TH17 : la survenue d’événements cardio-vasculaires, de cancers et d’infections sévères.
Sur 928 patients environ exposés à la dose de 200 mg pendant 5 ans, et 872 patients exposés à la dose de 100 mg, l’incidence des événements cardio-vasculaires majeurs a été faible, 0,7/100 patient-années et 0,5/100 PA, respectivement. De faibles taux de tumeurs cutanées malignes ont été observés sous traitement (0,4/100 PA aux deux doses de tildrakizumab), la plupart des carcinomes étant de type basocellulaire. Quant aux autres cancers, on note une faible incidence de 0,6-0,7/100 PA. Le taux global d’infections sévères pour les 5 années de suivi sous traitement est de 1,3-1,2/100 PA.
Au total, le profil de sécurité du tildrakizumab est très favorable à long terme chez les patients souffrant de psoriasis en plaques modéré à sévère. Aucun nouveau signal de sécurité n’a été rapporté durant les études reSURFACE. Au vu des résultats d’efficacité et de sécurité, il semblerait que les anti-IL-23 comblent en grande partie les attentes des dermatologues et des patients : notamment au moins 50 % des patients sont blanchis. Clairement, les anti-IL-23 apportent un nouveau mécanisme d’action.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :