Publié le 21 sep 2018Lecture 8 min
Photodermatoses exogènes
Martine AVENEL-AUDRAN, Angers
Attention au soleil qui ne fait pas bon ménage avec certains médicaments systémiques et topiques, certains produits de protection solaire ou certaines plantes ! Les photodermatoses exogènes qu’il provoque sont importantes à reconnaître.
On entend par photodermatoses exogènes ou photosensibilisations exogènes, les photodermatoses en relation avec une photosensibilisation due à l’introduction dans l’organisme d’un agent photosensibilisant soit par voie interne, soit par contact avec la peau. Elles s’opposent aux photosensibilisations endogènes dans lesquelles l’agent photosensibilisant est présent dans l’organisme comme les porphyrines, par exemple. Phototoxicité et photoallergie en sont les deux mécanismes responsables (tableau 1).
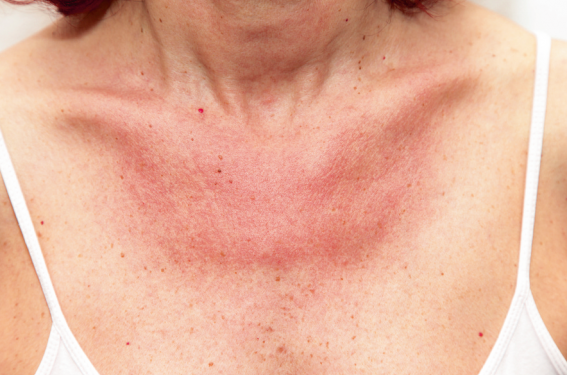
La phototoxicité est due à une augmentation de la réactivité aux UV, tant UVB que UVA. Elle a toutes les caractéristiques d’un coup de soleil (photo 1) mais survient dans des conditions de faible exposition. La photoallergie se traduit le plus souvent par un eczéma (photo 2) et survient comme toute réaction allergique chez un petit nombre d’individus, après un délai de sensibilisation. Les UV responsables sont les UVA le plus souvent, et une très courte exposition suffit. Dans les deux cas, l’éruption siège sur les parties découvertes, exposées au soleil, toutes si l’agent photosensibilisant est introduit par voie systémique, uniquement sur des zones localisées en contact avec l’agent photosensibilisant en cas d’application cutanée.
Photo 1. Phototoxicité au vémurafénib.
Photo 2. Photoallergie de contact au kétoprofène.
Quand penser à une photosensibilisation exogène ?
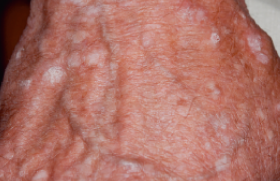
Toute éruption des parties découvertes doit faire évoquer une possible photosensibilisation. Une dermatose aéroportée peut prêter à confusion. L’examen soigneux permet de retrouver un respect des zones non exposées au soleil comme le triangle sousmentonnier (photo 3), la région sous-narinaire et le fond des plis. Dans la dermatose aéroportée, les aéroallergènes peuvent s’infiltrer sous les vêtements et se concentrer à la ceinture et aux grands plis, axillaires notamment qui sont le siège de lésions, ce qui la différencie d’une photo-allergie (photo 4).
Une éruption érythémato-vésiculo-bulleuse, bizarre, plus ou moins linéaire, laissant une pigmentation est facilement évocatrice d’une dermite des prés due à une réaction phototoxique au contact de plantes de la famille des Apiacées comme la redoutable grande berce ou le panais sauvage ou des Moracées comme le figuier.
Photo 3. Photodermatose : respect du pli sous-mentonnier (photo J.-L. Peyron).
Photo 4. Dermatose aéroportée : atteinte de la ceinture.
Du plus simple au plus complexe
Certaines phytophotodermatoses donnent des lésions bulleuses qui peuvent prêter à confusion.
Ce peut être une dermite des prés discrète (photo 5) par simple projection de fragments d’herbe ou une maladie trompeuse comme la lime disease due au contact du citron vert qui a pu faire évoquer à tort, en particulier chez l’enfant, des diagnostics d’impétigo, d’érythème polymorphe, voire même de syn - drome des enfants battus. Le contact avec la rue de jardin provoque aussi des brûlures sévères chez les enfants qui la manipulent et les amateurs d’escalade qui la rencontrent sur les rochers (photo 6). La classique dermite en breloque en relation avec l’application de produits parfumés contenant de la bergamote peut ne donner qu’une pigmentation. Son caractère localisé, avec parfois des traînées correspondant à la coulée du parfum est toutefois évocateur (photo 7).
La photoallergie de contact se présente comme un eczéma de contact, et l’interrogatoire est indispensable pour retrouver le produit responsable qui doit conduire à faire des photo patchtests. Le problème est que quelquefois le rôle du soleil n’est pas évoqué parce que le patient n’y pense pas, les UVA déclenchants passant à travers les nuages, les vitres et les vêtements légers… Si on n’a pas la notion du potentiel photosensibilisant du produit appliqué, le simple patch-test risque d’être négatif. Cela devient plus compliqué encore lorsque le contact n’est pas direct, mais se fait par l’intermédiaire d’un vêtement imprégné porté à nouveau sans avoir été lavé, ou par manuportage sur une zone exposée alors que l’application en zone couverte ne montre pas de lésion ou encore avec une tierce personne (conjoint, enfant) ayant appliqué le produit photosensibilisant (photo 8). Il faut penser aux médicaments topiques comme le kétoprofène ou le chlohydrate d’isothipendyl (photo 9) que le patient oublie souvent de mentionner ou dont il n’a pas connaissance qu’il lui a été appliqué comme par exemple, lors d’un massage par un kinésithérapeute... C’est l’habituelle enquête allergologique, nécessairement intrusive qui permet de trouver l’agent responsable.
Photo 5. Dermite des prés après tonte de pelouse.
Photo 6. Phototoxicité due à la rue chez un amateur d’escalade (photo A. Du Thanh).
Photo 7. Dermite en breloque.
Photo 8. Photoallergie par procuration à l’octocrylène (enfant tenu dans les bras).
Photo 9. Photoallergie au chlorhydrate d’isothipendyl diagnostiquée au bout de 10 ans.
Quels sont les agents photosensibilisants ?
Les médicaments
En premier lieu il faut penser à un médicament systémique ou appliqué sur la peau. La liste des médicaments photosensibilisants, tant par voie systémique que locale, est longue et de nouveaux apparaissent régulièrement ; ils peuvent être responsables de phototoxicité, de photoallergie, quelquefois des deux. Ils sont listés dans le tableau 2 établi à partir de publications récentes.
L’enquête médicamenteuse est importante dans la recherche du responsable, complétée d’une recherche bibliographique et d’une exploration photodermatologique si besoin.
Les plantes
Les plantes qui contiennent des furocoumarines provoquent des réactions phototoxiques parfois sévères. Elles appartiennent à quatre grandes familles :
• Les Apiacées comprennent des plantes sauvages comme le persil, le fenouil, le panais, la grande berce… ou cultivées comme le céleri et le panais, de plus en plus consommés en purée et dont le contact avec la peau peut provoquer des brûlures si le repas a lieu dehors, en particulier chez les bébés.
• Les Moracées, famille à laquelle appartient le figuier dont il faut particulièrement se méfier l’été, toutes les parties de l’arbre étant riches en psoralènes.
• Les Rutacées qui rassemblent tous les agrumes, en particulier le fameux citron vert et la bergamote, ainsi que d’autres plantes dont il est préférable d’éviter le contact en extérieur, la fraxinelle, et surtout la rue fétide ou rue de jardin sous peine de voir apparaître dans les heures qui suivent de grosses bulles.
• Les Fabacées représentées par Psoralea corylifolia d’où vient le nom de psoralène.
Les cosmétiques
Parmi les cosmétiques, à côté des parfums qui peuvent contenir des furocoumarines phototoxiques, certains ingrédients sont photosensibilisants.
Ce sont en premier lieu les agents photoprotecteurs qu’on trouve dans les produits de protection solaire, mais aussi dans des crèmes de jour ou des produits pour cheveux (shampooings, soins après shampooings). Ceux le plus souvent en cause aujourd’hui sont les benzophénones, surtout la benzophénone-3 ou oxybenzone et l’octocrylène. L’oxybenzone est responsable d’eczéma photoallergique et aussi de réactions mixtes, urticarienne initiale suivie d’eczéma retardé. L’octocrylène est responsable de photoallergie de contact chez l’adulte avec une plus grande fréquence chez les patients photoallergiques au kétoprofène. Cette association se voit aussi avec l’oxybenzone qui a le même noyau benzophénone et elle s’explique par une allergie croisée mais ce n’est pas le cas de l’octocrylène qui n’a pas de parenté chimique avec le kétoprofène. Il est possible qu’une photoréactivité particulière des patients qui ont fait une photoallergie au kétoprofène en soit l’explication.
D’autres agents photoprotecteurs peuvent occasionner des réactions photoallergiques, en particulier le butylméthoxydibenzoyle méthane, seul filtre qui protège des UVA, mais aussi les cinnamates et d’autres...
Un autre ingrédient a été récemment découvert comme responsable de photoaggravation et de photosensibilisation persistant malgré son éviction. C’est le mélange méthylchloro-isothiazolinone-méthylisothiazolinone et la méthylisothiazolinone seule, conservateurs très ubiquitaires, présents en particulier dans de nombreux cosmétiques (shampooings, lingettes, etc.) et dans les peintures acryliques, mieux connus depuis la récente épidémie d’eczémas de contact. Enfin, seul dans sa catégorie, l’olaquindox est un antibiotique qui est aussi un promoteur de croissance ajouté à l’alimentation des porcs. Certains éleveurs ont présenté un eczéma photoallergique dû à ce produit dont l’usage est maintenant interdit en Europe, mais il est encore utilisé dans d’autres pays.
Comment prendre en charge une photodermatose exogène ?
Aucune exploration n’est nécessaire en cas de phototoxicité. L’aspect clinique et l’histoire sont habituellement suffisants. La guérison est rapide en quelques jours après mise à l’ombre comme pour un coup de soleil. Une exploration photodermatologique peut toutefois s’avérer intéressante dans les cas de la découverte d’un nouveau médicament, afin de déterminer son spectre d’action. Il importe de conseiller une photoprotection lors de la prescription d’un médicament réputé phototoxique. Celle-ci doit être adaptée au spectre d’action du médicament, aux produits de protection solaire avec un SPF > 50 pour l’UVB. La protection vestimentaire est la seule efficace pour l’UVA. En revanche, en cas de photo-allergie, une exploration photodermatologique comprenant au moins des photo-patch-tests est incontournable afin de trouver l’agent responsable de la photosensibilisation. L’eczéma est traité par dermocorticoïdes et les photo-patch-tests sont pratiqués à distance de l’épisode aigu, dès la guérison en cas d’eczéma de contact, au moins 2 mois après en cas de médicament systémique. Les allergènes standardisés à tester et les produits utilisés par le patient sont posés dans le dos en double exemplaire avec le même matériel que pour les patch-tests. L’un reste couvert et l’autre est exposé au bout de 24 heures à une dose conventionnelle de 5 J/cm2 d’UVA. Deux lectures, à 48 ou 72 heures et 96 heures sont effectuées en comparant patch-tests et photo-patchtests (tableau 3).
Comme dans le cas d’un eczéma de contact les photo-patch-tests sont très utiles en cas de photoallergie de contact. En cas de photo-allergie systémique, comme il s’agit le plus souvent de médicaments, la problématique est la même que celle des patch-tests dans les toxidermies. Il faut savoir qu’un photo-patch-test négatif ne permet pas d’éliminer la responsabilité du médicament pris par voie systémique.
Lorsque les photo-patch-tests ont permis de retrouver l’agent responsable, il est important d’expliquer au patient comment l’éviter en lui donnant la terminologie INCI s’il s’agit d’un ingrédient cosmétique ou la DCI s’il s’agit d’un médicament et en lui apprenant à lire les étiquettes des produits qu’il utilise. Il est essentiel aussi de lui fournir la liste des médications ou des ingrédients cosmétiques à risque d’allergie croisée qu’il devra aussi éviter (photo 10).
Photo 10. Photoallergie systémique à l’acide tiaprofénique chez un patient photoallergique ou kétoprofène.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :