Publié le 25 mar 2024Lecture 3 min
Efficacité du némolizumab dans le prurigo nodulaire - Résultats d’un essai de phase III contre placebo
François CHASSET, service de dermatologie et allergologie, hôpital Tenon, Paris
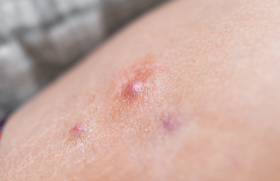
Le prurigo nodulaire est une maladie inflammatoire chronique survenant avec une fréquence identique chez les hommes et les femmes, plutôt âgés et plus souvent chez les personnes d’origine africaine.Une association avec le diabète, l’insuffisance rénale chronique et le VIH a été mise en évidence.
Cette pathologie est souvent réfractaire au traitement, et le prurit en est l’une des plaintes principales. Près d’un tiers des patients avec un prurigo ont une dépression et près de 20 % des idées suicidaires. La physiopathologie du prurigo est mal comprise, mais il a été montré une hypersensibilité des neurones au processus de prurit et à l’activation des voies de l’inflammatoire chronique. En particulier, l’interleukine 31 (IL-31) est 50 fois plus transcrite dans les biopsies de prurigo nodulaire par rapport à la peau saine. Le némolizumab est unAc monoclonal anti-IL 31. Nous avions rapporté dans cette veille bibliographique les données de l’essai de phase 2 contre placebo qui étaient prometteurs. Nous rapportons ici les résultats d’un essai de phase 3 contre placebo. Il s’agit d’un essai multicentrique, randomisé et en double aveugle, qui a inclus 274 patients adultes ayant un prurigo nodulaire modéré à sévère définit par un score sur l’échelle numérique du prurit maximal (PP-NRS) ≥7 (maximum 10 points). Les patients ont été répartis en deux groupes 2 : un pour recevoir soit du némolizumab 60 mg en dose de charge puis 30 mg, soit un placebo par injections souscutanées toutes les 4 semaines pendant 16 semaines. Il existait une adaptation de dose pour les patients de plus de 90 kg qui recevaient 60 mg toutes les 4 semaines. Les critères d’évaluation principaux étaient une réponse au prurit (une réduction de ≥ 4 points sur l’échelle PP-NRS) et une réponse à l’évaluation globale de l’investigateur (IGA, un score de 0 [clair] ou 1 [presque clair] sur l’IGA et une réduction de ≥ 2 points par rapport à baseline) à la semaine 16. Il y avait également cinq critères d’évaluation secondaires clés liés à l’intensité du prurit, à la qualité du sommeil et à la guérison des lésions. Pendant la durée de l’essai, l’utilisation des dermocorticoïdes ou du tacrolimus topique était interdite. L’essai a utilisé un plan hiérarchique pour contrôler le risque d’erreur de type 1 pour les critères d’évaluation multiples.
Au total, 183 ont reçu du némolizumab et 91ont reçu un placebo. L’âge moyen était de 52,7 ans +/- 14,6 avec une grande majorité de patients caucasiens (78,5 %). Environ 78,8 % des patients avaient reçu des traitements topiques, 58,8 % un traitement systémique, principalement des antihistaminiques (38 %), des corticoïdes (20,8 %) et des immunosuppresseurs (19 %). Le prurigo évoluant en moyenne depuis 8-9 ans. À la semaine 16, un pourcentage significativement plus élevé de patients dans le groupe némolizumab que dans le groupe placebo a présenté une réponse au prurit (56,3 % contre 20,9 %) et une réponse à l’IGA (37,7 % contre 11,0 %), avec des différences ajustées de 37,4 et 28,5 points de pourcentage, respectivement (p < 0,001 pour les deux comparaisons). Les bénéfices ont également été observés pour les cinq critères d’évaluation secondaires clés, avec des différences ajustées allant de 18,8 à 33,4 points de pourcentage en faveur du némolizumab (p < 0,001 pour toutes les comparaisons). Les autres critères d’évaluation secondaires ont également suggéré des améliorations plus importantes dans le groupe némolizumab que dans le groupe placebo pour les aspects supplémentaires des lésions cutanées, du prurit rapporté par le patient, de la perturbation du sommeil, de la fréquence et de l’intensité de la douleur, de l’évaluation globale de la maladie et du traitement, de la qualité de vie liée à la santé et des symptômes d’anxiété et de dépression. Le taux d’effets indésirables était similaire dans les deux groupes, 61,2 % dans le groupe némolizumab versus 52,7 % dans le groupe placebo.Un patient a présenté une pemphigoïde dans le groupe némolizumab. Les effets indésirables les plus fréquents dans le groupe némolizumab étaient des céphalées et surtout des poussées de dermatite atopique (5,5 % des cas vs 0 %) considérée comme d’intensité faible.
En conclusion, le némolizumab en monothérapie est efficace dans le prurigo nodulaire et pourrait être une option thérapeutique efficace et sûre pour les patients atteints de cette maladie invalidante avec une tolérance satisfaisante. Il serait intéressant d’avoir des résultats versus dupilumab, lequel a obtenu une AMM dans cette indication.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :