Publié le 01 juin 2022Lecture 7 min
Hidradénite suppurée ou maladie de Verneuil
Mouna KOURDA, Hôpital Razi-La Manouba, Tunis (Tunisie)

L’hidradénite suppurée ou maladie de Verneuil ou acné inversée est due à une infection chronique des glandes apocrines des grands plis. Elle pose un problème physiopathologique et surtout thérapeutique. Le retentissement psychologique est très important.
Épidémiologie
L’hidradénite suppurée (HS) est une maladie chronique et fréquente : son incidence est estimée à 1 % de la population générale et sa prévalence, de 1 à 4 %. Elle touche surtout les femmes, le sex-ratio est de 3 femmes pour 1 homme, et apparaît après la puberté, prédominant à l’âge adulte : l’âge varie de 18 à 44 ans avec une évolutivité fortement corrélée à la période d’activité génitale.
Des comorbidités sont fréquemment associées à la HS et doivent être systématiquement dépistées (tableau 1).
La présence de ces comorbidités entraîne une prise en charge globale du patient, contribue à la sévérité de la HS et impose un traitement adapté.
Physiopathologie et facteurs prédisposants
La physiopathologie de la HS est aujourd’hui encore mal connue. Pour certains auteurs, il s’agit d’une atteinte suppurative des glandes apocrines avec extension secondaire au follicule pilo-sébacé. Pour d’autres, la HS correspond à une atteinte primitive du follicule pilo-sébacé avec une occlusion porale. Actuellement, on considère la 1re hypothèse physiologique comme la plus plausible.
Récemment, le microbiote et les cytokines pro-inflammatoires, notamment le TNFα et l’IL17, ont été incriminées dans la physiopathogénie de la HS avec des implications thérapeutiques. Les facteurs favorisants ou aggravants ›de la HS sont variés (tableau 2).
Clinique
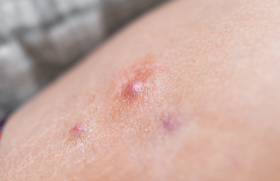
La HS se caractérise par la survenue chronique de lésions nodulaires, inflammatoires et douloureuses évoluant vers la suppuration et la fistulisation. La lésion élémentaire est un nodule isolé, indolore, mobile, dur sous-cutané qui devient sensible et fluctuant en 3 ou 4 jours (figures 1 à 3).
À ce stade, le diagnostic de la HS est difficile. Ultérieurement, les abcès multiples deviennent profonds et se drainent à la peau ou profondément vers les structures voisines avec fistules, aboutissant à des zones de fibrose et de cicatrices pseudo-chéloïdiennes (figures 4 à 10). À ce stade évolué, dent. Il peut s’y associer une acné sévère (figure 11).
Les lésions se localisent dans les zones corporelles riches en glandes apocrines, principalement axillaires, inguinales, périnéales et fessières, avec possibilité d’autres sites atteints cités par ordre de fréquence dans le tableau 3. Une ou plusieurs localisations peuvent être touchées successivement ou simultanément. L’atteinte prédomine dans les régions axillaires chez la femme et les zones périnéales chez l’homme.
Scores de sévérité
Plusieurs scores de sévérité sont utilisés, chacun avec leurs avantages et limites.
– Le score de Hurley comporte 3 stades (tableau 4). Il permet d’évaluer la sévérité initiale dans les différentes localisations ; il n’est pas un outil dynamique et ne permet pas de définir la gravité globale. Chaque localisation atteinte doit être évaluée indépendamment. Ce score permet de planifier la stratégie thérapeutique.
– L’International Hidradenetis Suppurativa Severety Scoring System (IHSSSS ou IHS4) permet d’évaluer la sévérité de la HS. L’IHS4 = nombre de nodules (x 1) + nombre d’abcès (x 2) + nombre de fistules (x 4). La valeur totale permet de classer la HS en légère (score ≤ 3), modéré (score de 4 à 10) et sévère (score ≥ 11).
D’autres scores sont utilisés pour évaluer l’intensité de la douleur qu’il faut prendre en charge, la qualité de vie ainsi que la réponse aux traitements.
Explorations complémentaires
Le diagnostic de la HS est clinique ; aucun examen complémentaire n’est indispensable. Néanmoins, des examens para-cliniques sont demandés exceptionnellement dans des conditions particulières.
La microbiologie des lésions de la HS varie selon le stade lésionnel. Au stade I du score de Hurley, il s’agit de staphylocoques et de cutibacterium ou de germes anaérobies. Au stade II et III, le plus souvent, une flore anaérobie complexe est mise en évidence.
Le traitement de la HS est probabiliste, ne nécessitant pas de prélèvements bactériologiques. En revanche, en présence inhabituelle de fièvre et de syndrome infectieux, le prélèvement s’impose.
La biopsie cutanée est pratiquée en cas de suspicion d’une transformation en carcinome épidermoïde des lésions.
L’échographie et l’IRM périnéale sont demandées en cas de lésions profondes, mettant en évidence une fistule qui ne communique pas avec l’anus, et qui permet de distinguer la HS de la maladie de Crohn.
Diagnostic
Le diagnostic positif est clinique, nécessitant trois critères indispensables au diagnostic définitif :
– nodules ou abcès douloureux évoluant vers la suppuration, la fistulisation et/ou la formation de cicatrices ;
– localisation typique : aisselles, plis inguinaux, région périanale, et/ou périnéale, seins, plis sous-mammaires, plis interfessiers et pubis ;
– caractère chronique et récidivant des lésions avec au moins 2 poussées en 6 mois.
Le diagnostic différentiel varie selon la topographie. Peuvent se discuter un abcès, un furoncle ou un anthrax, une syphilis ou une tuberculose, un sinus pilonidal voire une maladie de Crohn.
Évolution et complications
L’évolution est chronique avec fréquentes poussées.
Les complications sont d’ordre esthétique, fonctionnel, rarement infectieux et exceptionnellement néoplasique avec transformation des lésions en carcinome épidermoïde.
Les complications infectieuses sont à type d’érysipèle ou de fasciite nécrosante.
La fistulisation peut se faire à la peau ou dans les organes avoisinants dans l’urètre, la vessie, le rectum ou le péritoine.
Le retentissement psychologique est très important entraînant une anxiété et une dépression voire un risque suicidaire notable ; sa prise en charge est fondamentale.
Traitements
Les règles hygiéno-diététiques sont très importantes et consistent à :
– éviter le port de sous-vêtements serrés ;
– réduire la surcharge pondérale ;
– arrêter l’intoxication tabagique ;
– déconseiller l’usage de déodorants anti-transpirants, le rasage et l’épilation à la cire sont aussi déconseillés, qui risquent d’entraîner une irritation et d’augmenter le risque infectieux ;
– éviter l’exposition prolongée à la chaleur et à l’humidité qui est source de macération.
Le traitement médical est purement symptomatique et reste suspensif, il varie selon la sévérité de la maladie et selon la fréquence des récidives.
Les soins locaux comportent une toilette quotidienne à l’eau et au savon ou avec un antiseptique (chlorhexidine).
La prescription d’acide fusidique topique est à proscrire, car pouvant favoriser les résistances bactériennes.
La clindamycine locale à 1 % (lotion ou solution) est préférée à l’acide fusidique.
Le traitement lors des poussées comporte l’association d’antibiotiques alors que le traitement prophylactique préconisé entre les poussées ne comporte la prescription que d’un antibiotique.
Les recommandations françaises pour la prise en charge de la HS sont résumées sur le tableau 5.
En cas de résistance aux antibiotiques, une biothérapie est préconisée telle que l’adalimumab qui a obtenu l’autorisation de mise sur le marché (AMM) dans cette indication, et le remboursement par la Sécurité sociale en France depuis le 3 août 2021. L’efficacité et la sécurité de ce traitement ont été confirmées ainsi que l’amélioration de la qualité de vie des patients. Aucun paramètre clinique ne semble prédictif de bonne réponse à l’adalimumab. Les immunosuppresseurs pourraient influencer négativement. Il existe une corrélation inverse entre le délai thérapeutique (délai entre l’apparition de la HS et le début du traitement par adalimumab) et la réponse au traitement. Ainsi est-il nécessaire de prescrire ce traitement à un stade précoce, au cours des phases inflammatoires de la maladie. Ceci valide le concept de « fenêtre d’opportunité » dans le traitement des HS par les biothérapies.
La prise en charge aux stades avancés de la HS (stade II et III) doit être multidisciplinaire associant la chirurgie au traitement médical. Seule une exérèse large en superficie et en profondeur permet un traitement radical de la maladie. Les modalités chirurgicales préconisées selon le type de lésions sont résumées dans le tableau 6.
Les gestes mineurs (incision, exérèse limitée, curetage, drainage) sont toujours suivis de récidive. En cas de traitement chirurgical, si les sutures sont impossibles, la fermeture de la perte de substance se fait soit par cicatrisation dirigée, soit par greffe ou par lambeau.
Le deroofing (marsupialisation) des petites lésions au punch est préférable au drainage simple. Cette méthode consiste à inciser la peau puis la poche de l’abcès, à la vider et à la maintenir ouverte sur l’extérieur. Pour refermer la poche, on suture les bords avec ceux de l’incision cutanée. La cavité ainsi formée va se combler et cicatriser progressivement, sans risquer d’être le siège d’une nouvelle infection. Cette méthode permet une épargne des tissus sains.
Les lasers apportent un bénéfice dans la prise en charge de la HS. Ils sont utilisés dans différentes indications :
– laser épilatoire à visée préventive ;
– laser CO chirurgical pour le traitement des fistules et des abcès ;
– laser fractionné indiqué pour les cicatrices.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :