Publié le 27 nov 2006Lecture 10 min
Conduite à tenir devant un mélasma
G. LAMY et J. DELESCLUSE Service de dermatologie, Clinique César de Paepe, Bruxelles
Le mélasma, hyperpigmentation bénigne du visage, est un motif de consultation fréquent en dermatologie. Son traitement a fait l’objet de nombreuses études mais reste cependant un véritable défi pour le dermatologue. Voici un résumé des connaissances actuelles concernant la prise en charge de cette pathologie.
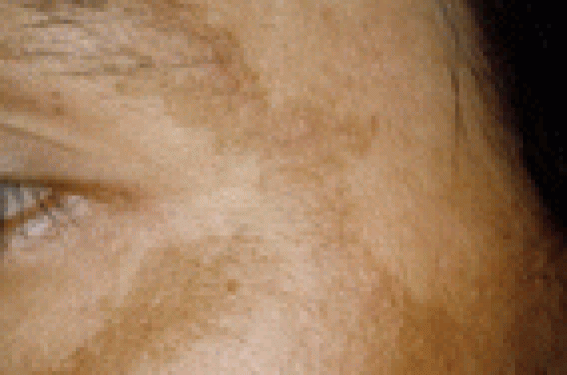
Le mélasma (encore appelé de façon erronée chloasma ou masque de grossesse) est une hyperpigmentation acquise le plus souvent bilatérale et symétrique touchant les parties photo-exposées du visage (essentiellement les tempes, le front et les joues). Il se caractérise par des macules à contours flous respectant la bordure du cuir chevelu et dont la couleur varie du jaune ocre au noir (figures 1 et 2), avec une accentuation lors de l’exposition solaire. Il touche neuf femmes pour un homme. Les femmes enceintes, dont le phototype est foncé, sont les plus fréquemment concernées par cette hyperpigmentation. S’il est important de rassurer le patient quant au caractère bénin de l’affection, la dimension psychologique doit être prise en compte dans la décision thérapeutique. L’impact psychosocial d’une hyperpigmentation sur une zone aussi exposée aux regards que le visage peut être en effet très important, et est souvent le premier motif de consultation. Figures 1 et 2. Mélasma chez un homme de phototype foncé. Étiologie et facteurs favorisants Si la pathogénie précise du mélasma reste mal comprise, plusieurs facteurs étiologiques ont cependant été mis en évidence : – les situations de stimulation hormonale : grossesse, prise de contraceptifs, d’hormones de substitution ou de traitements hormonaux dans certains types de cancers (cancer prostatique par exemple) ; – l’exposition aux ultraviolets ; – la prédisposition génétique ; – la prise de certains médicaments (notamment les antiépileptiques). Histopathologie À l’examen anatomopathologique, on observe une hyperpigmentation d’origine mélanique sans que le nombre de mélanocytes ne soit augmenté. Il s’agit donc d’une hyperproduction de mélanine par les mélanocytes de la couche basale de l’épiderme. Ce pigment mélanique peut se situer au niveau épidermique et/ou dermique, ce qui permet de distinguer trois types de mélasma : – le type épidermique (70 %) ; – le type mixte (20 %) ; – le type dermique (10 %). Cette distinction a une importance d’un point de vue clinique, puisque la plupart des traitements dépigmentants habituels sont inefficaces sur le pigment dermique. Dans la pratique, un simple examen en lumière de Wood permet de reconnaître le type de mélasma. L’hyperpigmentation sera accentuée par la lumière de Wood dans le type épidermique, alors qu’elle sera estompée dans le type dermique. Le type mixte donnera un mélange des deux images (certaines zones accentuées et d’autres estompées). L’examen est non contributif chez les patients de phototype VI. Prise en charge thérapeutique Méthodes « limitantes » Dans le but d’éviter une extension et/ou une accentuation de l’hyperpigmentation, la première mesure importante à prendre est de conseiller au patient l’usage quotidien de filtres solaires à large spectre (UVA et UVB) et à indice de protection élevé, et ce durant toute période ensoleillée. Cette protection solaire doit être poursuivie à long terme. Par ailleurs, il est recommandé, dans la mesure du possible, de supprimer les facteurs étiologiques en modifiant par exemple la méthode contraceptive. Méthodes curatives À côté de ces méthodes « limitantes », certaines mesures plus ou moins curatives (parfois seulement atténuantes) existent. Elles ne sont cependant efficaces que dans les cas de mélasma de type épidermique ou mixte. Les traitements ne sont efficaces que dans les mélasmas épidermiques et mixtes. Concernant le mélasma dermique, on conseillera plutôt au patient de s’orienter vers l’utilisation de maquillages couvrants, les traitements à proprement parler restant très insatisfaisants pour ce type d’atteinte. Les méthodes curatives sont de deux types : les topiques dépigmentants et les méthodes physiques. Topiques dépigmentants Trois molécules ont une action scientifiquement prouvée dans le mélasma : l’hydroquinone, la trétinoïne et l’acide azélaïque. L’association de ces différentes molécules a fait l’objet de petites études randomisées par de nombreuses équipes, mais la place et le bénéfice exacts de chaque association reste l’objet de résultats divers. • Hydroquinone L’hydroquinone est un dérivé phénolique qui, via l’inhibition de l’activité tyrosinase des mélanocytes épidermiques, empêche la transformation de dopa en mélanine. Le pigment dermique, situé dans les macrophages (qui n’ont pas d’activité tyrosinase) est insensible à l’hydroquinone. Il est donc illusoire de vouloir traiter un mélasma dermique avec cette molécule. Une directive européenne de 2000 interdit l’utilisation d’hydroquinone dans les cosmétiques dépigmentants. Il convient donc de préciser les modalités de sa prescription magistrale. Les préparations à base d’hydroquinone sont instables et s’oxydent rapidement à la lumière. Il est donc nécessaire d’ajouter un antioxydant (acide ascorbique et/ou trisulfate sodique à 0,1 %), et de conserver la préparation à l’abri de la lumière et au frais. L’hydroquinone peut se préparer dans une crème hydrophile ou dans une solution hydro-alcoolique (éthanol et propylène glycol à parts égales), cette dernière assurant une meilleure résorption percutanée. La concentration d’hydroquinone choisie dépend de différents paramètres. L’hydroquinone à 2 % est souvent inefficace au départ, mais peut constituer un bon traitement d’entretien. Le meilleur équilibre entre activité dépigmentante et effet irritant est obtenu avec des concentrations de 3 à 5 %. Au-delà et jusqu’à 10 %, on obtient une concentration très efficace mais fréquemment irritante. On réservera donc ces fortes concentrations aux cas les plus résistants. Outre l’irritation, l’allergie de contact et la dépigmentation en confettis au niveau des zones d’application (et plus rarement à distance) constituent les effets secondaires les plus fréquemment rencontrés. Quelques rares cas d’ochronose exogène ont été décrits chez des patients de type VI ayant utilisé de fortes concentrations de manière prolongée. L’ajout d’acide trétinoïque dans une préparation à base d’hydroquinone peut augmenter son efficacité en prévenant son oxydation et en facilitant sa pénétration cutanée. La célèbre formule de Kligman associe ainsi dans une crème hydrophile de l’hydroquinone à 5 %, de l’acide trétinoïque à 0,1 % et de la dexaméthasone à 0,1 % pour diminuer l’effet irritatif des deux autres composants. Personnellement, nous préférons associer un corticoïde non fluoré moins puissant (surtout pour la zone du visage), comme de l’hydrocortisone à 1 %. Nous proposons d’utiliser la formule suivante : – Hydroquinone 4 % ; – Acide trétinoïque 0,05 % ; – Hydrocortisone 1 % ; – Acide ascorbique 0,1 % ; – Éthanol et propylène glycol à parts égales. L’utilisation de cette association (hydroquinone, trétinoïne et corticoïde) a prouvé sa supériorité face à une préparation d’hydroquinone seule(2) et constitue un bon traitement « d’attaque » (les premières 8 semaines par exemple). En entretien, on préférera une préparation sans corticoïde, vu le risque d’atrophie, et moins concentrée en hydroquinone pour éviter tous risque d’ochronose. L’association hydroquinone, trétinoïne et corticoïde a prouvé sa supériorité sur l’hydroquinone seule. • Acide azélaïque L’acide azélaïque possède une activité antiproliférative et cytotoxique sur les mélanocytes anormalement hyperactifs et dans une moindre mesure une activité inhibitrice de la tyrosinase. Cette action ciblée implique son absence d’activité sur peau saine. Fréquemment utilisé à une concentration de 20 %, cet acide dicarboxylique aurait une efficacité supérieure à une solution d’hydroquinone à 2 %(3). LM. Balina et K. Graupe(4) ont démontré, sur une série de 329 patients, une efficacité comparable à 24 semaines d’une solution d’acide azélaïque à 20 % et d’une solution d’hydroquinone à 4 %. Plus récemment, un traitement séquentiel (8 semaines d’application de propionate de clobétasol à 0,05 %, puis 16 semaines d’acide azélaïque à 20 %) a été comparé à 24 semaines d’application d’acide azélaïque à 20 % ; le traitement séquentiel semble permettre d’atteindre une amélioration clinique comparable mais plus rapide, ce qui pourrait être intéressant pour améliorer la compliance du patient(5). Au vu de son innocuité sur une peau saine, les effets secondaires sont rares (allergies de contact et phototoxicité). On peut, cependant, observer des sensations de prurit ou de picotements de manière transitoire dans les premiers jours du traitement. L’action ciblée de l’acide azélaïque implique son absence d’activité sur peau saine. • Trétinoïne Le mode d’action précis de l’acide trétinoïque (ou trétinoïne) n’est pas connu. Son efficacité en monothérapie a été établie, mais l’amélioration est beaucoup moins rapide qu’avec l’hydroquinone(6). L’acide trétinoïque est donc surtout utilisé en combinaison avec d’autres substances dépigmentantes dont il potentialise l’action (cf. paragraphe sur l’hydroquinone). Comme les deux molécules précédentes, il peut entraîner des phénomènes irritatifs transitoires en début de traitement. • Autres molécules Plusieurs autres molécules ont une action dépigmentante, dont l’action est moins bien étayée scientifiquement : l’acide kojique, l’isopropylcatéchol et le N-acétyl-4-S-cystéaminophénol. – L’acide kojique est un métabolite fongique, comme l’acide azélaïque. Il inhibe l’activité catécholate de la tyrosinase in vitro. Il pourrait potentialiser l’action d’une préparation à base d’hydroquinone(7), mais est essentiellement utilisé en association à l’acide glycolique dans les peelings. – L’isopropylcatéchol et le N-acétyl-4-S-cystéaminophénol sont deux dérivés phénoliques qui ont été essayés avec succès, mais chacun dans le cadre d’une seule étude et sur de petites séries. Méthodes physiques • Peelings Le peeling, technique de décapage chimique, permet d’éliminer le pigment mélanique plus ou moins profondément en fonction de la molécule utilisée et de sa concentration. Le phénol, l’acide trichloracétique, le résorcinol et les a-hydroxyacides sont ainsi utilisés avec des résultats variables. L’acide glycolique est le plus fréquemment utilisé, à des concentrations de 50 à 70 %, seul ou en association à l’hydroquinone ou à l’acide kojique, pour améliorer la pénétration percutanée. Outre des phénomènes irritatifs fréquents mais le plus souvent transitoires, une hyperpigmentation réactionnelle peut survenir après un peeling superficiel. Les peelings profonds (utilisation de phénol) peuvent entraîner des dépigmentations définitives voire des cicatrices hypertrophiques. Ces effets secondaires sont d’autant plus fréquents que le phototype du patient est foncé. On réservera donc ce type de technique au mélasma résistant du patient de phototype clair. Les effets secondaires des peelings sont d’autant plus fréquents que le phototype est foncé. • Lasers et lampes flash pulsées L’efficacité de différents types de lasers (alexandrite, Nd : YAG, rubis) a été largement démontrée dans différentes formes de lésions pigmentaires. En ce qui concerne le mélasma, le succès des lasers reste beaucoup plus mitigé. Quelques équipes rapportent des résultats positifs, même dans certains cas de mélasma dermique, mais les séries sont encore petites. Ces résultats demandent donc à être confirmés par des études sur de plus grandes séries. Plus récemment, la technique « d’intense pulsed light » ou lumière flash pulsée a été testée dans le mélasma. Les premiers résultats sont encourageants et semblent aussi positifs dans certains cas de mélasma mixte et dermique ne répondant pas aux autres types de traitement. On attend donc avec grand intérêt des résultats sur de plus grandes séries. Que ce soient pour les lasers ou pour les lampes flash pulsées, la prudence reste cependant de mise. Ces techniques peuvent en effet entraîner de l’atrophie cutanées, des cicatrices hypertrophiques, de l’hyperpigmentation et de la dépigmentation, surtout chez les patients de phototype foncé. La prudence est de mise avec les lasers et les lampes flash.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :