Infectiologie
Publié le 03 jan 2010Lecture 7 min
Ça ressemble à une mycose
C. VIGUIÉ, Service de parasitologie, hôpital Cochin Tarnier, Paris
Le diagnostic de mycose est souvent fait par excès, devant un aspect clinique qui semble évident. Certains signes cliniques permettent d’aider au diagnostic, mais seul l’examen mycologique certifie la mycose et permet un traitement approprié. Le prélèvement est un acte simple, indolore et rapide, mais qui nécessite une bonne connaissance des lésions à prélever. L’examen direct est obtenu en moins d’une heure ; la culture, qui précise le genre et l’espèce du champignon, nécessite 3 à 4 semaines. Les agents pathogènes sont différents selon les lésions et le traitement doit être adapté au parasite.
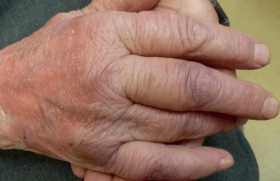
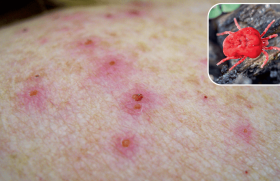
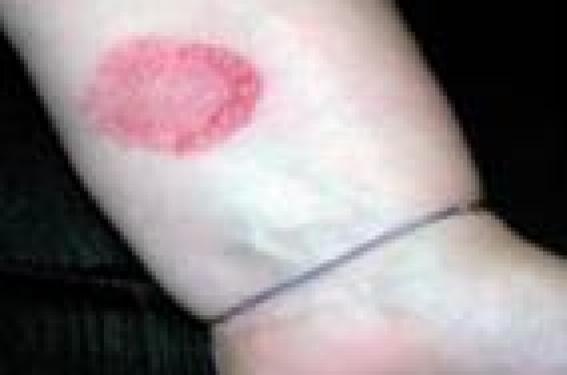
Dermatophytoses sur peau glabre Les dermatophytoses de la peau glabre, encore appelées herpès circiné, tinea corporis ou tinea circinata, donnent des lésions prurigineuses, arrondies, d’évolution centrifuge, avec un centre sain et un rebord actif. Elles se développent au niveau du contact avec l’agent pathogène (figure 1). Figure 1. Mycose à Trichophyton mentagrophytes. Elles sont dues à des dermatophytes zoophiles (transmises par un animal), géophiles (par le sol ou le museau d’un animal) ou anthropophiles (contamination interhumaine). La lésion est évidente environ 3 semaines après la contamination. On recherchera des lésions semblables sur le corps, les pieds, le cuir chevelu (1). On notera l’existence de personnes atteintes dans l’entourage ou la présence d’un animal de compagnie, la fréquentation des haras, ou encore la notion d’un séjour à la campagne ou sous les tropiques. En fonction des réponses, on évoque un agent pathogène ou un autre. Diagnostics différentiels Les lésions cutanées circinées ne sont pas l’apanage des dermatophyties. Il faut savoir éliminer : L’eczéma de contact (figure 2). L’aspect de la lésion dessine la zone de contact de l’allergène avec la peau (parfum ou autres substances allergisantes). Chez l’enfant, il faut éliminer un eczéma atopique (lésions des plis des coudes ou des genoux) et rechercher des antécédents personnels ou familiaux d’atopie (rhinite, asthme). Les eczématides achromiques ou non sont aussi des lésions arrondies que l’on trouve sur les membres et les joues des enfants (figure 3), et se voient au retour des vacances. L’emploi de substances desséchantes (plusieurs douches par jour, savon moussant et parfumé) sont souvent en cause. Le traitement d’épreuve par antifongiques n’a pas de valeur, car ils ont un pouvoir anti-inflammatoire et peuvent améliorer la peau du patient. Le psoriasis peut se manifester par des lésions arrondies, mais elles sont inflammatoires, d’apparition soudaine, plus ou moins prurigineuses et sans évolution centrifuge. On recherchera des lésions typiques du cuir chevelu, des coudes, des genoux ou du sacrum. Comme pour l’eczéma, le traitement par corticoïdes locaux est efficace, alors que sur une mycose ils sont responsables d’une extension rapide des lésions avec pénétration du champignon dans le derme. Le pityriasis rosé de Gibert est une éruption virale, saisonnière, qui survient au printemps ou en automne par petites épidémies. La première lésion qui dure une dizaine de jours est arrondie et tout à fait comparable à une lésion mycosique. L’éruption à la phase d’état comporte des lésions de petite et de grande taille sur le thorax, qui évoluent par poussées sur une durée de 6 à 8 semaines (figure 4). Figure 2. Eczéma de contact (sparadrap). Figure 3. Eczématide achromique. Figure 4. Pityriasis rosé de Gibert. L’erythema chronicum migrans est l’aspect typique du début de la borréliose de Lyme. Il s’agit d’une macule érythémateuse de croissance annulaire et centrifuge. Le centre ne s’éclaircit pas et certaines lésions peuvent avoir un aspect en cocarde comme les mycoses. On cherche la notion de promenade en forêt et la trace d’une piqûre de tique. D’autres pathologies peuvent donner des lésions d’aspect arrondi : ● un granulome annulaire ; ● l’érythème annulaire centrifuge de Darrier ; ● une dermite de contact ; ● une morphée inflammatoire à sa phase initiale : ● la nécrobiose lipoïdique du diabétique de la face antérieure des tibias ; ● la maladie de Hailey-Hailey ; ● l’eczéma variqueux d’une personne âgée ; etc. À retenir Mycose sur peau glabre : ● petit nombre de lésions ; ● extension centrifuge lente ; ● prurit ; ● recherche d’autres lésions (pieds, cuir chevelu). Les lésions des grands plis L’eczéma marginé de Hebra est une mycose à dermatophyte du pli de l’aine, unilatérale, prurigineuse, évoluant par poussées et due à Trichophyton rubrum le plus souvent (anthropophile). Cette lésion est surtout décrite chez l’homme, mais peut exister chez les femmes (figure 5). Figure 5. Eczéma marginé de Hébra à Trichophyton rubrum. Elle est rarement isolée, et le même champignon est retrouvé au niveau des pieds. Malassezia sp. peut aussi atteindre le pli de l’aine. Candida albicans peut atteindre les grands plis (aine, pli interfessier, sous les seins), il faut alors rechercher des lésions muqueuses (vagin, anus) ou une candidose des ongles des doigts à l’origine des lésions. On notera l’atteinte du fond du pli, l’évolution centrifuge avec des lésions pustuleuses en bordure de la lésion principale. Diagnostics différentiels L’érythrasma Les lésions sont symétriques, chamois, évoluent par poussées et sont dues à la transpiration. Les récidives surviennent surtout après la pratique de sport. Le diagnostic se fait par une fluorescence rouge corail caractéristique sous les ultra- violets de la Lampe de Wood (LW) (figure 6). Figure 6. Érythrasma. L’agent pathogène est une bactérie gram +, Corynebacterium minutissimum, et le traitement fait appel aux antibiotiques (érythromycine). Lichen plan Au niveau de la vulve, c’est le diagnostic différentiel le plus fréquent. Il donne des lésions prurigineuses et récidivantes, douloureuses lors des rapports, mais sans mycose associée. De nombreuses mycoses récidivantes sont en fait des lichens plans vulvaires (figure 7) ou d’autres affections plus rares comme une maladie de Paget extra-mammaire. Figure 7. Lichen plan vulvaire. Autres pathologies Il faut savoir éliminer : ● un psoriasis inversé, parfois limité aux plis et sous la couche chez les enfants (Napkin psoriasis) ; ● un Acanthosis nigricans, qui se traduit par des placards épais, symétriques, bruns au niveau des grands plis (aine, aisselles, nuque) ; c’est un marqueur d’endocrinopathies, d’insulinorésistance ou d’obésité ; ● un impétigo. Il faut y penser devant des lésions arrondies d’évolution très rapide ; ● une dermite des couches chez le jeune enfant, qu’il faut différencier de la candidose de la vulve (atteinte des convexités et non des plis). Il suffit de calmer les lésions par des cicatrisants en évitant les produits occlusifs. À retenir Lésion dermatophytique du pli de l’aine : ● unilatérale au début, récidivante, prurigineuse, d’évolution lente ; ● augmente après effort (humidité et chaleur) ; ● associée à des lésions des pieds. Malassezia sp. Ce sont des levures lipophiles à l’origine de pathologies facilement reconnaissables qu’il faut savoir évoquer. Une dizaine d’espèces de Malassezia sont identifiées par PCR. Le pityriasis versicolor Le pityriasis versicolor est une mycose fréquente, visible au retour des vacances sur peau bronzée. Au début, il s’agit de macules arrondies, chamois, finement squameuses, de taille variable en période hivernale (figure 8). Figure 9. Malassezia sp. inguinal. Au soleil, les lésions ne bronzent pas et les taches deviennent achromiques. Localisées au tronc le plus souvent, peu prurigineuses, elles peuvent déborder sur le cou, le visage, le pourtour du cuir chevelu ou le pli de l’aine (figure 9). Les lésions augmentent en cas de transpiration importante, par exemple lors d’un entraînement sportif ou d’un séjour sous les tropiques. Le diagnostic est facile car les lésions sont fluorescentes jaune verdâtre sous la LW. Un prélèvement au scotch transparent permet la mise en évidence de la levure sous le microscope (2). Devant un tel aspect, il faut éliminer : Le vitiligo Celui-ci peut débuter par des lésions achromiques des membres ou du tronc. La LW montre l’aspect bien net du bord des lésions, la discrète hyperpigmentation en bordure, mais pas de fluorescence. Les eczématides achromiques des bras chez les adolescents, des joues des enfants ; elles sont fréquentes l’été. Les affections inflammatoires d’autre nature peuvent cicatriser en laissant des traces blanches sur la peau. Figure 10. Folliculite à Malassezia sp. Des lésions d’atrophie blanche, qui se développent sur les bras et les jambes des sujets trop souvent exposés au soleil. Ces lésions de vieillissement s’accompagnent de lésions pigmentées et d’angiomes stellaires. Chez ces patients, il faut rechercher des kératoses actiniques à détruire, ou encore des carcinomes basocellulaires, voire spinocellulaires. Les folliculites à Malassezia Ce sont des lésions folliculaires du thorax, accompagnées d’un aspect brillant de la peau. Ces lésions sont l’apanage des hommes jeunes et sont plus fréquentes en cas d’immunodépression( 3). Le diagnostic se fait sur l’histologie ou par la mise en évidence de la levure en culture sur des milieux spéciaux (figure 10). N.D.L.R. : Les teignes et les onychomycoses feront l’objet chacune d’un article à part.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :