Maladie de système, Médecine interne
Publié le 17 mar 2021Lecture 5 min
Formes trompeuses - Quel diagnostic évoquer ?
Jeanne DUBOIS, Suisse, Dominique TENNSTEDT, Belgique
Monsieur X, âgé de 79 ans, est pensionné et voyageur. Il est envoyé en dermatologie par les internistes de l’hôpital qui « y perdent leur latin » ! Monsieur X est bon vivant et est connu de longue da te pour un diabète de type 2 non insulino-requérant, une hyper uricémie et une hypertension artérielle traitée.
Son traitement général n’a pas changé depuis plusieurs années : acide acétylsalicylique, propranolol, simvastatine, metformine et allopurinol. Depuis environ 6 mois, il se plaint d’asthénie, de sensations de froid quasi permanente, de paresthésies intermittentes dans les membres, en particulier à la main gauche, et d’arthralgies fugaces et récidivantes répondant à la prise occasionnelle d’anti-inflammatoires non stéroïdiens. Par ailleurs, il a présenté des épisodes intermittents de paralysie faciale spontanément résolutifs pour lesquels le neurologue consulté a instauré une corticothérapie per os de courte durée. Depuis 15 jours, le patient accuse une baisse de l’état général accompagnée de palpitations. Dès lors, il est hospitalisé en médecine interne pour investigations.
Le bilan sanguin permet de mettre en évidence un faible syndrome inflammatoire et une uricémie élevée. La glycémie, les enzymes hépatiques, la fonction rénale, l’immunoélectrophorèse, la créatinine, le facteur antinucléaire, les diverses sérologies rhumatismales sont sans particularité.
Le cardiologue consultant décèle la présence d’un bloc auriculo-ventriculaire de novo (non retrouvé aux ECG comparatifs, datant de 6 mois).
Un avis neurologique objective une polyneuropathie sensitive axonale relativement sévère.
Les rhumatologues repèrent une oligo-arthrite du coude gauche avec « tuméfaction des téguments », associée à un œdème de la main ipsilatérale. Un diagnostic de goutte, voire de tophus goutteux, est évoqué. Un scanner de la main et du coude est réalisé sans que la présence de tophus soit décelée. La ponction de la capsule articulaire du coude permet la mise en évidence d’un liquide visqueux, clair, contenant environ 150 éléments/µl.
La radiographie des mains est normale, celle du coude gauche indique la présence de petites lésions osseuses de type ostéolytique. Ces lésions semblent aspécifiques pour le radiologue consulté.
Le diagnostic différentiel reste ouvert : toxidermie médicamenteuse, algoneurodystrophie, sarcoïdose, goutte cutanée et arthropathique, dermatomyosite.
Afin de compléter les avis spécialisés, un avis dermatologique est demandé.
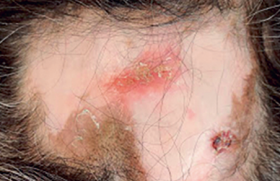
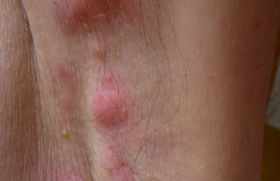
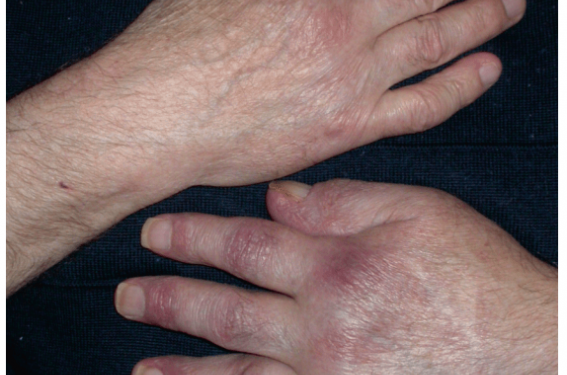
À l’examen clinique cutané, il existe une coloration violacée essentiellement située à la main gauche, en particulier en regard des articulations. Les téguments prennent un aspect papyracé et sont nettement atrophiques. Une induration de l’ensemble de la main, de l’avant-bras et du coude est également notée (figures 1 à 6).
Une biopsie cutanée est réalisée au dos de la main gauche.
QUEL DIAGNOSTIC ÉVOQUER ?
1/ une cryopathie sévère ?
2/ un lupus érythémateux aigu ?
3/ une dermatomyosite ?
4/ une maladie de Buerger ?
5/ une sclérodermie systémique ?
6/ un syndrome antiphospholipides ?
7/ une pathomimie ?
8/ un syndrome de Raynaud ?
9/ un syndrome du défilé ?
10/ une malformation artériolaire tardive ?
11/ une sarcoïdose ?
12/ une algoneurodystrophie ?
13/ une goutte cutanée et articulaire ?
13/ une lèpre tuberculoïde ?
14/ une toxidermie médicamenteuse ?
15/ une autre patholologie ?
Ces diagnostics « se valent » tous et pourraient être envisagés, et pourtant…
DIAGNOSTIC : ACRODERMATITE CHRONIQUE ATROPHIANTE
Sur le plan dermatologique, au vu de la clinique et de l’atteinte unilatérale des lésions, le diagnostic d’acrodermatite chronique atrophiante de Pick-Herxheimer est proposé.
Les résultats de l’examen anatomopathologique plaident très nettement en faveur de ce diagnostic. La biopsie au niveau de la main permet de mettre en évidence un épiderme aminci avec basale rectiligne. Le collagène est horizontalisé et les fibres élastiques sont détruites ou fragmentées. Une dégénérescence du tissu conjonctif est visible dans la zone subépidermique. On constate également l’existence d’un infiltrat lympho-plasmocytaire avec raréfaction des follicules pilosébacés. Il existe une inflammation périnerveuse (ainsi que périvasculaire) très caractéristique (figures 7 à 9).
La PCR, réalisée sur une autre biopsie, est positive pour Borrelia burgdorferi. La recherche de l’antigène flagellaire (immunoblotting) de Borrelia (41 kDa) est également positive.
Le diagnostic est corroboré par le résultat d’un sérodiagnostic de borréliose qui est franchement positif en IgG.
Vu la sévérité de l’affection et la présence de nombreuses manifestations extra-dermatologiques, une thérapeutique par ceftriaxone est entreprise à la dose de 2 g IV1 fois/jour pendant 3 semaines.
L’amélioration est spectaculaire, tant sur le plan dermatologique que sur le plan cardiaque, rhumatologique et neurologique. Seul l’aspect atrophique des téguments reste évident.
Bien entendu, le diabète, l’hypertension et l’hyperuricémie subsistent.
L’acrodermatite chronique atrophiante (ACA), ou maladie de Pick-Herxheimer, n’est pas une maladie comme son nom pourrait le laisser paraître, mais bien un symptôme, une manifestation de la borréliose (maladie de Lyme). Elle correspond au deuxième ou troisième stade de cette zoonose bien connue, dont les vecteurs sont les Borrelia afzelii, burgdorferi et garinii, transmis par les piqûres de tique. Elle ne semble concerner que les formes européennes, ou presque. L’ACA est une manifestation dermatologique qui peut apparaître des mois, voire des années après l’évènement aigu.
Au contraire de l’érythème chronique migrant qui, lorsqu’il est bien circonscrit, est pathognomonique et permet un diagnostic clinique rapide, la symptomatologie de l’ACA est bien plus insidieuse.
Son apparition est progressive et son aspect évolue avec le temps. Elle se présente principalement sous forme de plaques infiltrées isolées sur les régions saillantes (mains, fesses, genoux, pieds).
Ensuite, une atrophie dermo-épidermique peut s’étendre depuis le point de départ topographique jusqu’aux parties plus proximales (coudes, hanches). Sa couleur varie du rose pâle au bleu violacé. Les téguments se plissent et s’affinent davantage lors de l’extension de la lésion. Bientôt, ils ressemblent à une longue étendue de papier de cigarette transparent (réseau veineux apparent) et froissé. L’aspect clinique peut initialement se confondre avec le lichen plan, mais ensuite la coloration devient plus particulière, se teintant d’un rose violacé, aux reflets bruns et bleus.
Au cours de l’atrophie, la peau perd complètement de son élasticité, et devient anormalement lâche, tel un enfant qui se retrouverait avec la surface de peau d’un adulte.
Sur le plan du diagnostic, une sérologie de la borréliose (IgG) doit être réalisée. Toutefois, celle-ci a plutôt un intérêt de valeur prédictive négative pour infirmer le diagnostic, en cas de doute clinique. La vitesse de sédimentation, l’électrophorèse des protéines, et parfois les cryoglobulines peuvent également aider au diagnostic.
Mais ce dernier repose essentiellement sur les deux éléments suivants : la clinique et l’histologie.
Selon le stade à auquel la lésion est analysée, l’anatomopathologie permet de mettre en évidence tantôt un infiltrat dermique lymphoplasmocytaire, tantôt un épiderme anormalement mince surmontant un derme marqué par la disparition des follicules pilosébacés. Les fibres collagènes sont horizontalisées et les fibres élastiques fragmentées.
Les traitements sont ceux de la borréliose. Bien entendu, les lésions atrophiques sont le plus souvent irréversibles.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :