Publié le 25 nov 2020Lecture 7 min
Dermatoses de la grossesse : Une approche simplifiée des manifestations cutanées
Boutros SOUTOU 1, Selim ARACTINGI 2, 1. Faculté de médecine, université Saint-Joseph, Service de dermatologie, Hôtel-Dieu de France, Beyrouth, Liban 2. Faculté de médecine, université de Paris, Service de dermatologie, hôpital Cochin Tarnier, Paris
Les manifestations cutanées de la grossesse peuvent être physiologiques comme le mélasma, les angiomes stellaires et les vergetures, ou pathologiques comme les éruptions atopiques ou polymorphes de la grossesse et la pemphigoïde gestationnelle.
Des manifestations cutanées toutes particulières peuvent survenir au cours d’une grossesse. Il est actuellement classique de les répartir en modifications cutanées physiologiques d’une part, et dermatoses spécifiques d’autre part. Par ailleurs, il ne faut pas négliger les infections cutanées intercurrentes qui peuvent compromettre le pronostic foetal, ni les dermatoses préexistantes, qui risquent de s’aggraver au cours de la grossesse.
Les modifications cutanées physiologiques
Ces modifications peuvent être pigmentaires, vasculaires, structurales ou annexielles. Elles sont considérées comme physiologiques, car elles résultent de la compression causée par l’utérus gravidique, de l’expansion du volume sanguin intravasculaire materno-foetal, ou de la hausse des taux sériques des hormones et des médiateurs sécrétés par les ovaires et/ou le placenta (oestrogènes, progestérone, human placental lactogen, facteur de croissance placentaire…).
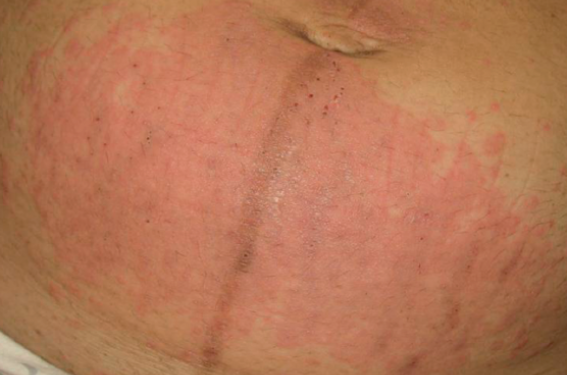
L’hyperpigmentation serait la modification cutanée physiologique la plus fréquente. Elle apparaît au premier trimestre. De larges macules gris marron sur le front, les joues ou la « moustache » constituent le mélasma. La ligne blanche, ligne verticale médiane du ventre, devient la linea nigra, plus intensément sous l’ombilic (figure 1).
Figure 1. Grossesse au 8e mois : a- linea nigra, b- éruption polymorphe de la grossesse avec des papules urticariennes confluentes et abdominales basses.
Les aréoles mammaires, les grands plis et les cicatrices peuvent également foncer.
Les modifications vasculaires apparaissent après le 2e trimestre et incluent :
les angiomes stellaires : constitués d’une artériole dilatée au centre de capillaires radiaires, ils sont nombreux sur le visage et les membres supérieurs, territoires de drainage de la veine cave supérieure (figure 2) ;
les signes de congestion veineuse : à part les varicosités du vagin et la teinte bleutée de la muqueuse génitale, lesquelles sont deux manifestations très précoces de la grossesse, peuvent apparaître des hémorroïdes, des varicosités des membres inférieurs et un érythème palmaire, lequel peut être diffus ou limité aux pulpes des doigts et aux éminences palmaires ;
les signes de prolifération vasculaire, comme les épulis des gencives ou les petits hémangiomes superficiels des mains et du cou, spontanés ou secondaires à un léger traumatisme.
Figure 2. Grossesse au 7e mois : quelques angiomes stellaires du pouce.
Les modifications structurales peuvent se manifester à partir du 2e ou 3e trimestre. Des acrochordons ou molluscums pendulums peuvent croître sur le cou et les grands plis. Des vergetures, stries linéaires d’abord rouges, ensuite violacées, et enfin, blanches atrophiques, peuvent atteindre l’abdomen et les cuisses ; leurs principales causes sont l’étirement mécanique, l’élasticité réduite par les hormones et une prédisposition génétique ; les facteurs de risque seraient un âge jeune, une histoire familiale de vergetures, un poids maternel élevé, une prise de poids excessive pendant la grossesse et une ma crosomie. Les modifications des annexes comprennent une hyperpilosité essentiellement faciale, des cheveux épais et brillants, une croissance et une brillance accrue des ongles, plus rarement une onycholyse distale, des sillons transverses ou une mélanonychie longitudinale. De même, les glandes sébacées deviennent plus actives et, à partir de la 6e semaine de gestation, elles s’hypertrophient et se transforment en papules brunes sur les aréoles mammaires (figure 3). Une hyper sudation généralisée peut survenir.
Figure 3. Grossesse au 9e mois : hyperplasie des glandes sébacées sur les aréoles mammaires (glandes de Montgomery).
La majorité de ces manifestations disparaît de façon spontanée et progressive après l’accouchement. Le traitement, souvent à visée esthétique, doit être reporté jusqu’à la fin de la grossesse ou de l’allaitement. Les principales situations où il faudra intervenir sont :
une augmentation rapide et anormale du nombre d’angiomes stellaires. Une vérification de la fonction hépatique est alors recommandée, les hépatopathies pouvant réduire le catabolisme des oestrogènes ;
un oedème persistant du visage et des mains. Une prééclampsie est à rechercher. Par contre, en fin de grossesse et en début de journée, les paupières et les jambes peuvent devenir transitoirement oedémateuses ;
un purpura pétéchial des chevilles. Ce purpura en fin de grossesse est possible, mais rare. La recherche d’une thrombopénie est recommandée.
Les dermatoses spécifiques de la grosesse
Trois éruptions sont actuellement considérées comme spécifiques : la pemphigoïde gestationnelle, l’éruption polymorphe de la grossesse et l’éruption atopique de la grossesse, lesquels surviennent exclusivement au cours ou immédiatement après une grossesse.
La pemphigoïde gestationnelle est la plus rare (1/7 000 grossesses) et la plus grave de ces dermatoses. C’est une maladie auto-immune avec une prédisposition génétique (allèles HLA-DR3 et C4 nul). Pour évoquer le diagnostic, il s’agira d’une femme multipare qui présente au 2e ou 3e trimestre une éruption de plaques urticariennes prurigineuses, rarement associées à des bulles tendues, d’abord sur la peau péri-ombilicale, ensuite sur le ventre et les membres (figure 4). Le visage et les muqueuses sont épargnés. Le prurit est intense et précède souvent l’éruption.
Figure 4. Grossesse au 6e mois : Plaques urticariennes annulaires abdominales périombilicales d’une pemphigoïde gestationnelle.
Pour confirmer le diagnostic, il faut réaliser une biopsie cutanée où l’histologie montre un oedème dermique avec parfois une vésicule sous-épidermique, un infiltrat monocytaire périvasculaire modéré et une présence d’éosinophiles, et l’immunofluorescence directe montre un dépôt linéaire fin du facteur 3 du complément et/ou d’immunoglobulines le long de la membrane basale. Une immunofluorescence indirecte détecte des auto-anticorps IgG1 anti-hémidesmosomes dans 60 à 90 % des cas. Le western blot met en évidence des anticorps circulants anti-BPAg1 (230 kD), mais surtout an ti-BPAg2 (180 kD).
Tous ces examens peuvent être actuellement remplacés par une tech nique ELISA sensible et spécifique qui met en évidence des anticorps contre un site antigénique, le NC16a du domaine non collagénique du BPAg2 (180 kD). Le traitement de première intention consiste en l’application quotidienne d’un dermocorticoïde très puissant jusqu’au contrôle de la maladie, suivie d’une réduction progressive de la fréquence d’applications. Un contrôle échographique obstétrical est recommandé, d’autant plus qu’un retard de croissance intra-utérin est possible si l’éruption débute au 2e trimestre et inclut un nombre élevé de bulles. Le pronostic maternel est bon et la rémission est spontanée après l’accouchement. Toutefois, les récurrences sont plus précoces et plus graves lors d’une grossesse ultérieure ou après prise de contraceptifs oraux.
L’éruption polymorphe a une incidence de 1/125-250 grossesses. Le primum movens de cette dermatose est mal connu. Pour évoquer le diagnostic, il s’agira d’une femme primipare qui présente au 3e trimestre des lésions très prurigineuses urticariennes (50 % des cas) ou eczématiformes (50 % des cas), dont la localisation initiale est abdominale basse et proche des vergetures (figure 1). La peau péri-ombilicale est épargnée. Le diagnostic est clinique. Le traitement est fait de dermocorticoïdes puissants. Le pronostic materno-foetal est bon. Les récurrences sont rares.
L’éruption atopique de la grossesse est la dermatose spécifique la plus fréquente (1/16 grossesses). Les modifications hormonales influent sur le profil immunitaire, avec d’une part, une diminution de l’activité lymphocytaire T helper 1, et d’autre part, une polarisation vers l’immunité humorale et une sécrétion accrue de cytokines T helper 2 (IL-4, IL-10), expliquant l’amélioration fréquente des maladies à profil T helper 1 comme le psoriasis et l’aggravation des maladies à profil T helper 2 comme le lupus érythémateux et la dermatite atopique. Une histoire personnelle ou familiale d’atopie est assez évocatrice. L’éruption, très prurigineuse, survient au 1er ou 2e trimestre.
Elle est faite de plaques d’eczéma aigu sur fond de xérose diffuse, débutant aux plis du coude et aux creux poplités. Dans un tiers des cas, il s’agit d’un prurigo aigu papuleux ou nodulaire. Le taux sérique des IgE peut s’élever dans à peu près la moitié des cas. Le traitement associe des émollients aux dermocorticoïdes puissants. Une photothérapie UVB aide à contrôler les formes graves. Le pronostic maternofoetal est bon, mais les récurrences sont fréquentes dans les grossesses ultérieures.
Autres manifestations cutanées
La survenue au 3e trimestre d’un prurit nocturne intense sine materia évoque une cholestase intrahépatique gravidique. Un dosage à jeun des titres sériques des sels biliaires et de l’alanine aminotransférase (ALAT) est nécessaire pour confirmer le diagnostic. Le risque de souffrance foetale est élevé, nécessitant parfois d’avan cer la date de l’accouchement. Entre-temps, la cholestyramine ou l’acide ursodésoxycholique peuvent améliorer le prurit et la cholestase. L’accouchement est suivi d’une guérison rapide, mais les récurrences sont fréquentes lors d’une nouvelle grossesse ou d’une prise de contraceptifs oraux.
Une poussée de psoriasis pustuleux généralisé, appelée impétigo herpétiforme, est ra rement rapportée. Il s’agit le plus souvent d’une femme primipare dans son 3e trimestre de grossesse, avec un antécédent personnel de psoriasis dans seulement un tiers des cas. L’éruption est pré-érythrodermique et s’accompagne d’une fièvre, de troubles digestifs et de convulsions. Une hypocalcémie secondaire à une hypoalbuminémie est à rechercher systématiquement. Une mort in utero par insuffisance placentaire est possible. Les récurrences sont fréquettes. Les principaux médicaments sont les corticoïdes, la ciclosporine et les anti-TNF.
Les infections cutanées les plus fréquentes au cours de la grossesse sont les candidoses génitales et les trichomonases vaginales. Celles les plus à risque pour le foetus sont les infections génitales à papillomavirus humain ou herpès simplex et l’infection au VIH.
Le lupus érythémateux systémique peut s’aggraver au cours de la grossesse et augmenter le risque d’éclampsie chez la mère et de prématurité chez le foetus. Un syndrome des anticorps antiphospholipides associé peut occasionner des accidents thromboemboliques maternels et un avortement ou une hypotrophie foetale.
Conclusion
Reconnaître les manifestations cutanées de la grossesse est essentiel afin d’intervenir convenablement dans certaines situations ou s’abstenir de toute investigation ou de tout traitement inutiles dans beaucoup d’autres.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :