Publié le 09 juin 2020Lecture 3 min
Un médicament qui fait tache
Christian ROUX, Pédiatrie générale, CHU Ambroise-Paré, Boulogne-BIllancourt
Thomas, 13 ans, est adressé en consultation d’allergologie pédiatrique par son médecin traitant pour une suspicion d’allergie à l’amoxicilline. Il a un asthme contrôlé sous traitement de fond par l’association budésonideformotérol.
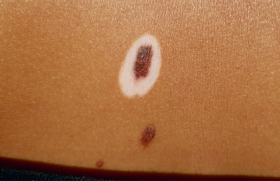
Depuis plusieurs années, à chaque traitement par amoxicilline, sa mère remarque l’apparition immédiate d’une tache lombaire droite, érythémateuse les premiers jours de la prise, et devenant hyperpigmentée par la suite (figure). Cette tache s’aggrave à chaque nouvelle prise : elle devient plus étendue, l’hyperpigmentation persistante est plus marquée.
L’examen clinique retrouve une macule unique bien délimitée, hyperpigmentée, non douloureuse, non prurigineuse, sans autre signe associé.
Le diagnostic retenu est celui d’un érythème pigmenté fixe médicamenteux, sur cette histoire anamnestique et clinique typique.
Tache lombaire droite qui apparaît après chaque traitement par amoxicilline : érythémateuse les premières jours et hyperpigmentée ensuite.
Commentaires
Ce cas clinique illustre l’érythème pigmenté fixe (EPF) dans sa présentation la plus classique.
Il s’agit d’une réaction cutanée médicamenteuse, dont l’histoire clinique et l’aspect dermatologique sont pathognomoniques. Son incidence est méconnue. L’EPF concerne tous les âges, avec un sex ratio équilibré. De nombreux médicaments peuvent être impliqués. En France, il est essentiellement provoqué par le paracétamol, les AINS, les antibiotiques (bêtalactamines, quinolones, sulfamides, cyclines, macrolides, etc.).
Sa physiopathologie est atypique. L’EPF met en jeu une hypersensibilité retardée (de type IV) aux médicaments, médiée par des lymphocytes T CD8 (LT-CD8). Il se distingue par sa rapidité de survenue (quelques heures, contre plusieurs jours, voire semaines pour les autres réactions d’hypersensibilité retardée). Les LT-CD8 impliqués sont des lymphocytes « effecteurs mémoires » : ce sont des cellules mémoires ayant également une capacité d’activation rapide et un tropisme cutané. Elles de - meurent sur le site de la première lésion, expliquant les récidives isotopiques (modèle voisin des réactivations des virus herpétiques au site de l’infection initiale). Ces LT-CD8 sont activés par un stimulus : le médicament inducteur et détruisent les kératinocytes à proximité par cytotoxicité.
La clinique qui en résulte est typique : macules uniques ou multiples, rondes ou ovalaires, à bordures bien délimitées, érythémato-violacées ou brunes, de topographie variable mais identique pour un individu donné (face et tronc essentiellement, localisation muqueuse possible). Des formes bulleuses plus rares sont également décrites. Leur délai d’apparition est de quel ques jours à 2 semaines après la première exposition sensibilisante, puis de quelques heures lors des reprises du médicament. L’évolution est spécifique : les lésions récidivent au même site à chaque réintroduction et cicatrisent avec une pigmentation résiduelle. Si une biopsie cutanée est réalisée, l’histologie montre des nécroses kératinocytaires, avec un infiltrat lymphocytaire à polynucléaires éosinophiles et polynucléaires neutrophiles et, dans les formes avec récidives, une accumulation de mélanophages dans le derme, expliquant l’hyperpigmentation. Les diagnostics différentiels sont représentés par les hématomes, les hyperpigmentations séquellaires d’eczéma ou de psoriasis, les morsures d’araignée, les morphées (sclérodermies en pla ques) ou encore l’impétigo en cas de lésion bulleuse.
Le diagnostic peut être retenu sur les données de l’anamnèse et la clinique dans les formes typiques. Des patch-tests sur la zone de réaction et en peau saine sont réalisables. En cas de négativité, on peut compléter l’enquête avec des tests d’applications répétées de la préparation. Un test de provocation par voie orale ne doit être pratiqué qu’en cas d’important doute diagnostique. L’érythème pigmenté fixe est une contre-indication à la reprise du médicament inducteur. En cas de réadministration, il existe un risque d’extension des lésions sur d’autres sites et de cicatrices séquellaires définitives, mais également un risque d’aggravation avec apparition d’un EPF bulleux généralisé. Au stade aigu, les dermocorticoïdes sont utiles pendant la phase inflammatoire érythémateuse.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :