Allergologie
Publié le 25 oct 2019Lecture 11 min
Allergies de contact « per- et postopératoires »
Dominique TENNSTEDT, Marie BAECK et Jean DUBOIS
Les allergies de contact « peropératoires » ne peuvent en principe et par définition qu’être des allergies de type I. L’urticaire de contact aux protéines du latex en représente l’exemple majeur, bien que leur fréquence ait nettement diminué depuis quelques années. Les eczémas allergiques de contact « peropératoires » (allergie de type IV) ne surviennent jamais pendant les opérations chirurgicales mais bien en « postopératoire » ! S’ils sont déclenchés pendant l’intervention, ils ne s’observent qu’au cours des jours qui suivent. Les dermatites de contact allergiques aux accélérateurs de vulcanisation des gants de caoutchouc (naturel ou synthétique) restent d’une actualité brûlante et représentent un problème majeur tant pour le personnel travaillant en salle d’opération que pour le patient « subissant » une intervention chirurgicale !
Cet article complète, actualise et illustre la publication antérieure écrite par les auteurs : Tennstedt D, Baeck M. Allergies peropératoires. Revue française d’allergologie 2018 Vol. 58, no 3 p.149-54.
ALLERGIE DE CONTACT AUX PROTÉINES DU LATEX : ENCORE Y PENSER EN 2019 ?
À l’heure actuelle, le nombre de cas d’allergie immédiate aux protéines du latex a nettement diminué et ce essentiellement au cours des interventions chirurgicales en raison de l’abandon progressif du port de gants chirurgicaux en latex naturel(5).
Par contre, il existe toujours de très nombreux cas d’allergie retardée (à type d’eczéma de contact) au sein du personnel hospitalier en salle d’opération, liés aux accélérateurs de vulcanisation et antioxydants des gants synthétiques qui ont remplacés les gants en latex d’origine naturelle.
Symptomatologie des manifestations de l’allergie aux protéines du latex
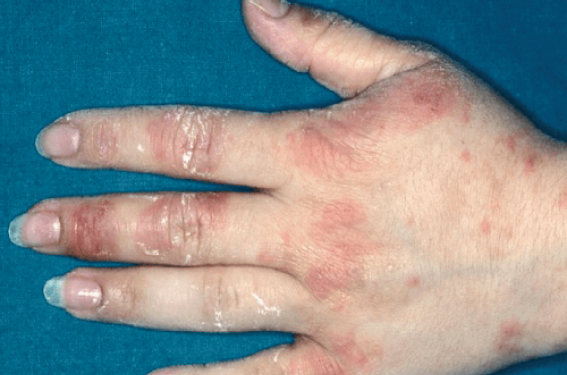
L’urticaire de contact au latex se caractérise, chez des sujets prédisposés, par l’apparition d’une éruption papuleuse urticarienne survenant dans les suites immédiates d’un contact avec du latex (le plus souvent le port de gants de latex) et ce généralement après 5 à 30 minutes suivant la quantité de protéines allergisantes contenues dans l’objet et le degré de sensibilisation du patient. L’éruption, qui s’associe en général à un prurit intense, se localise préférentiellement aux poignets et au dos des mains (mais dépend bien sûr de l’objet en latex utilisé...) (figures 1, 2 et 3).
Cependant elle peut exceptionnellement entreprendre les paumes. Dans certains cas, les lésions urticariennes peuvent gagner les avant-bras et les bras puis se généraliser à l’ensemble du corps. Un angiœdème peut être observé. Dans certains cas, seules des excoriations liées au prurit sont visibles et témoignent d’une « ancienne » poussée d’urticaire de contact (figures 4, 5 et 6).
Par ailleurs, de véritables urticaires de contact aéroportées sont possibles (poudre des gants véhiculant ces protéines potentiellement aérodispersables). Ces urticaires de contact aéroportées surviennent essentiellement dans lesquartiers opératoires (surtout dans les salles de petite chirurgie, au sein desquelles de nom breuses opérations sont programmées successivement) et donc peuvent toucher des membres du personnel de santé ou du personnel de nettoyage ne portant pas directement des gants en latex (ou d’autres objets en latex). Ces accidents sont surtout observés dans les minutes qui suivent le déballage de paires de gants en latex et auraient plus volontiers lieu dans des salles d’opération mal ventilées (ou ventilées en circuit fermé). Lors d’atteintes du visage, il existe, la plupart du temps, une conjonctivite allergique associée (figures 7, 8 et 9). Le nombre de paires de gants utilisées par les chirurgiens ou les anesthésistes jouerait donc un rôle essentiel car, lors de l’ouverture de l’emballage, de nombreuses particules allergisantes sont projetées dans l’air. Il semblerait que les paires de gants contenant de l’amidon de maïs seraient plus susceptibles de provoquer des sensibilisations car cette poudre « volatile » véhiculerait dans l’air ambiant des protéines allergisantes dont elle s’est imprégnée. Les personnes à risque sont bien entendu celles qui ont été sensibilisées préalablement aux protéines du latex.
D’autres manifestations sont classiques et peuvent dans certains cas être observées isolément (tableau 1).
Les chocs peropératoires ou postopératoires liés au latex surviennent classiquement 15 à 120 minutes après l’induction de l’anesthésie, alors que ceux mettant en cause les anesthésiques eux-mêmes surviennent beaucoup plus précocement, en général 2 à 10 minutes après l’induction. Cette différence de délai est donc un bon élément d’orientation diagnostique. L’allergie aux protéines du latex est considérée comme maladie professionnelle pour le personnel de salle d’opération.
Épidémiologie
Au sein de la population générale, la fréquence de l’allergie aux protéines du latex est de 1 à 1,5 %.
L’allergie aux protéines du latex est une maladie à caractère essentiellement professionnel, qui affecte 5 à 12 % environ des membres du personnel soignant : infirmières, médecins, dentistes, chirurgiens, etc. Des patients ayant fait l’objet de soins peuvent également être concernés par cette forme particulière d’urticaire. Certains auteurs considèrent que 10 à 20 % des chocs anaphylactiques survenant en salle d’opération pourraient être liés à une sensibilisation des patients au latex. Il faut noter par ailleurs que les gants chirurgicaux ne sont pas seuls en cause. En effet, une urticaire de contact peut également survenir, quoique plus rarement, avec des gants à usage ménager. D’autres objets et articles en latex se retrouvant au sein de la salle d’opération peuvent également être responsables de manifestations d’hypersensibilité immédiate (tableau 2).
Les patients qui sont atteints de dermatite atopique, de dermatite d’irritation et/ou d’eczéma de contact allergique (particulièrement aux accélérateurs de vulcanisation du caoutchouc) présentent une prédisposition bien documentée à développer une hypersensibilité immédiate aux protéines du latex. L’atopie en général multiplierait le risque par un facteur de 2 à 5 environ ! Le brossage fréquent et l’utilisation d’antiseptiques chez le personnel de santé et de détergents chez le personnel de nettoyage jouent un rôle consi-dérable, fragilisant la barrière cutanée et donc la pénétration des antigènes.
D’autre part, la répétition des contacts, en particulier avec les muqueuses, peut accentuer, lors d’interventions chirurgicales, la sensibilisation d’un individu, en augmentant la quantité d’allergènes protéiques à laquelle il est exposé (tout enfant ayant subi plus de 3 interventions chirurgicales doit être considéré comme patient à risque !).
Certains groupes à risque doivent être informés et prévenus de la possibilité de développer une telle hypersensibilité (tableau 3). Un dépistage systématique parmi ceux-ci pourrait être utile, voire dans certains cas, indispensable.
Mise au point
Le prick-test aux protéines de latex, à réaliser de préférence en milieu hospitalier, permet de confirmer le diagnostic évoqué cliniquement d’urticaire de contact aux gants en latex. Chez le personnel de santé, les protéines de latex (allergènes majeurs) provenant de l’Hévéa brasiliensis, les plus habi-tuellement en cause sont les suivantes : Hev b 2, Hev b 5, Hev b 6.01 et 6.02, Hev b 7 et Hev b 13. Les Hev b 1 et Hev b 3 impliqués chez les patients multi-opérés (spina bifida)(6).
La sensibilisation à l’Hev b 8 (profiline), protéine du cytosquelette retrouvée dans de nombreux végétaux et panallergènes, n’est pas liée à des réac-tions cliniques d’allergie au latex. Les patients ayant des IgE positives au latex avec une monosensibilisation à l’Hev b 8, une absence de symptômes d’allergie au latex et un prick-test négatif au latex ne sont pas considérés comme allergiques au latex et peuvent être en contact avec du latex lors d’in-terventions médicales et chirur-gicales sans risques.
Une recherche spécifique par prise de sang peut donc être aussi envisagée (tableau 4).
Traitement prophylactique et prise en charge
La prévention de l’allergie aux protéines du latex nécessiterait une série de mesures préventives, incluant notamment le port de gants ne contenant plus aucune trace de protéines allergéniques. Le respect de ces mesures doit être d’autant plus strict et rigoureux qu’il existe des manifesta-tions systémiques parfois vitales concomitantes à l’éruption. Pour les médecins ou paramédicaux qui sont allergiques aux protéines du latex, il existe dans le commer ce des gants en caoutchouc synthétique ne contenant pas de protéines allergisantes : Derma-prène®, Esteem®, Elastyren®, Neolon®, Neutralon®, etc.
Ces gants présentent l’inconvénient d’être moins fins, parfois plus désagréables à porter que les gants chirurgicaux conventionnels (en latex) ou caoutchouc naturel. Les chirurgiens leur reprochent essentiellement de gêner le sens tactile fin, si impor-tant dans la réalisation correcte de nombreux gestes techniques. Il est possible également de trouver sur le marché des gants plus souples, en polystyrène synthétiques, de type Tactylon®. Les gants des marques Triflex® vinyle et True Touch® sont constitués de vinyle. Ils sont, eux aussi, plus fragiles et nettement moins agréables à porter, mais ils peuvent au besoin être stérilisés. Ces gants en vinyle sont exceptionnellement allergisants. En outre, les patients qui présentent une urticaire de contact immunologique au latex doivent impérativement éviter tout autre type de contact au latex (préservatifs en latex, ballons de baudruche, bonnets de bain, etc). S’ils ont présenté des manifestations d’intolérance générale, une notice explicative accompagnant leurs documents d’identité est hautement souhaitable, pour éviter des complications sévères en cas d’intervention chirurgicale (opération d’urgence, révision utérine, etc).
Prévention primaire
La prévention primaire consiste en une éviction totale, au sein de l’hôpital, de tout objet contenant du latex naturel. Ceci n’est pas facile étant donné le caractère ubiquitaire du latex présent dans l’hôpital (gants en particu-lier) ainsi que du fait que beau-coup de ces matériaux ne sont pas clairement « labellisés ». Il est désormais recommandé que les chirurgiens, anesthésistes et tout le personnel infirmier utilisent des gants sans latex et évitent tout matériel contenant du latex. Tous les gants en latex naturel devraient être supprimés et remplacés par des gants « latex free ». Ces gants « latex free » sont bien entendu toujours susceptibles d’engendrer des réactions allergiques de type IV (eczéma de contact allergique) en raison des accélérateurs de vulcanisation et antioxydants qui sont toujours présents dans les gants (même « latex free ») !
Prévention secondaire
Il s’agit de reconnaître le patient allergique au latex ou à grand risque de l’être et de prendre les précautions nécessaires pour éviter le déclenchement d’une réaction anaphylactique.
En consultation d’anesthésiologie, l’interrogatoire recherche systématiquement les notions d’atopie et de réactions allergiques, surtout chez les patients qui font partie de la population à risque. Une anamnèse « d’anesthésies antérieures sans problème » doit être appréciée avec prudence, car ces procédures ont également été pour le patient (enfant en particulier) autant d’occasions de se sensibiliser aux produits utilisés, dont le latex. Outre le fait d’appartenir à une population à risque, les éléments anamnestiques suivants doivent faire soupçonner un risque d’allergie au latex :
le patient qui a présenté une réaction « bizarre » dont la cause est restée inexpliquée lors d’une intervention précédente : bronchospasme, hypotension prolongée…
l’enfant qui présente un gonflement des lèvres et/ou du visage et/ou des problèmes respiratoires lorsqu’il manipule un ballon de baudruche.
La notion d’allergie ou de suspicion d’allergie au latex doit être clairement notée dans le dossier du patient, signalée au chirurgien et à toute l’équipe soignante, tant au quartier opératoire, qu’en unité d’hospitalisation afin que toutes les précautions décrites ci-après puissent être prises.
Le matériel de soins contenant du latex devrait être progressivement remplacé par un équivalent sans latex (seringues et trousses de perfusion en particulier). Il est également utile de disposer d’une liste du matériel contenant du latex établie par le pharmacien hospitalier et facilement disponible, car il ne restera plus que de rares instruments très spécifiques qui n’ont pas (encore) d’équivalent sans latex et qui seront signalés par une étiquette prévenant l’utilisateur de la présence de latex. Ceci ne sera plus nécessaire lorsque l’hôpital sera véritablement « latex free ».
DERMATITES DE CONTACT AUX ACCÉLÉRATEURS DE VULCANISATION DES GANTS EN CAOUTCHOUC SYNTHÉTIQUE : À NE PAS OUBLIER EN 2019
Problématique et symptomatologie des manifestations de l’allergie aux accélérateurs de vulcanisation des caoutchoucs synthétiques
Afin de remplacer les gants en caoutchouc naturel ou latex, responsables de nombreuses dermites de contact, immédiates et retardées, des gants en caoutchouc synthétique sont de plus en plus utilisés (figures 10 et 11).
Depuis peu, beaucoup d’hôpitaux ont remplacé les gants chirurgicaux en latex par des gants en caoutchouc synthétique de type polyisoprène ou autre.
Une recrudescence du nombre de dermatites de contact allergiques de type IV est constatée et liée aux accélérateurs de vulcanisation et antioxydants contenus dans ces gants, principalement parmi les chirurgiens et le personnel de salle d’opération, qui n’avaient jamais eu de problème de dermatite des mains auparavant(7-10) (figures 12 à 17).
Les caoutchoucs synthétiques sont des polymères de substitution, aux propriétés élastiques relativement similaires à celles du caoutchouc naturel. Il existe beaucoup de polymères de substitution différents, comme le polyisoprène, le nitrile et le butadiène styrène. La production de ces gants nécessite des processus de vulcanisation similaires. Les allergies de contact à ces gants en caoutchouc synthétique sont principalement causées par les accélérateurs de vulcanisation qui y sont ajoutés, incluant les dithiocarbamates, les thiurames, le 2-mercaptobenzothiazole (MBT) et le 1,3-diphénylguanidine (DPG). Le retardateur de vulcanisation le plus fréquemment utilisé est le cyclo-hexylthiophthalimide. Ils peuvent également contenir des anti oxydants, des agents lubrifiants, et des agents anti-microbiens (comme le chlorure de cétylpyridinium), à l’origine d’éventuels eczémas de contact(11-12).
Le personnel travaillant en salle d’opération est particulièrement atteint. De nombreux patients (chirurgiens et infirmier(e)s de salle d’opération) présentent des tests positifs pour un ou plusieurs accélérateurs de vulcanisation, et/ou pour le cyclohexylthiophthalimide (en particulier pour les gants Esteem® micro).
Les accélérateurs de vulcanisation utilisés pour la fabrication des gants chirurgicaux synthétiques sont : le 1,3-DPG, les dithiocarbamates et les dérivés du mercaptobenzothiazoles MBT (ils contiennent en général de moins en moins de thiurames).
Parmi ces allergènes, le 1,3-DPG (présent dans le carba mix) est un allergène nettement émergent. Ces résultats sont cohérents avec ceux retrouvés notamment en Suède et aux États-Unis. Cependant, les sujets allergiques aux dithio-carbamates ne supportent jamais des gants en caoutchouc contenant des thiurames (allergie croisée)(13-15).
L’augmentation du nombre de réactions allergiques aux gants en caoutchouc synthétique pourrait être expliquée par l’ajout à ces gants de chlorure de cétylpyridinium (agent de glissement et composant antiseptique) qui est un irritant, et qui pourrait augmenter le risque de sensibilisation aux additifs du caoutchouc, ou par le fait que ces gants pourraient contenir des concentrations plus élevées en accélérateurs de vulcanisation. Plus rarement, d’autres composants comme l’hexaméthylènetétramine (accélérateur) peuvent être en cause. La benzisothiazolinone peut également être un allergène potentiel en cas de dermite de contact à des gants en vinyle (conservateur de PVC)(16-19).
Mise au point
Devant une suspicion d’eczéma de contact allergique des mains susceptible d’être dû aux gants portés en salle d’opération, la réalisation de tests épicutanés sous forme de patch-tests avec les allergènes de la batterie standard européenne est indispensable.
Elle comporte en effet plusieurs ingrédients entrant dans la composition des caoutchoucs, comme les thiurames, le mercaptobenzothiazole.
En cas de suspicion de sensibilisation cutanée à des gants en caoutchouc (naturel ou synthétique), des tests complémentaires avec les composants de la batterie spécialisée des caoutchoucs devraient toujours être également effectués. Pour les gants en PVC, les principaux allergènes de la batterie additionnelle colles et matières plastiques pourraient être utiles.
Il est important par ailleurs de prévoir des patch-tests avec les gants portés eux-mêmes (fragments de gants humidifiés testés tels quels, voire investigations complémentaires avec extraits de gants préparés en laboratoire spécialisé…).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :





