Cancérologie
Publié le 21 mar 2019Lecture 9 min
Tumeurs adipeuses palpables : diagnostic et prise en charge
Cécile FARGES, Radiologue, Paris
Toutes les masses palpables ne sont pas des lipomes. Comment reconnaître le liposarcome au milieu des très fréquents lipomes ? Lorsqu’un lipome fait plus de 10 cm, la vigilance s’impose.
Les masses des parties molles sont extrêmement fréquentes. Elles peuvent être le motif de consultation, ou découvertes fortuitement lors de l’examen clinique, donc par des médecins non spécialisés (généralistes, gynécologues, etc.). Le patient est rarement inquiet devant ces masses si elles se développent lentement. Il n’en parle que tardivement à son médecin, voire pas du tout. Ces différents facteurs peuvent entraîner une mauvaise prise en charge dès le départ. Cet article a pour objectif de rappeler quels sont les problèmes posés par les tumeurs adipeuses et quelle doit être leur prise en charge, en raison du risque de liposarcome (LS).
Parmi les formations palpables, les tumeurs adipeuses sont très fréquentes. Elles concernent environ 2 % de la population générale. Rarement, il s’agira d’un liposarcome.
Les liposarcomes : généralités et imagerie
Alors que le lipome simple concerne 2 % de la population, il y a 250 cas de liposarcomes diagnost iqués par an en France(1).
Le lipome ne dégénère jamais en liposarcome.
Le liposarcome est une formation de novo qui peut être de 4 types :
Le LS bien différencié
C’est le plus fréquent, d’évolution lente. Il est nommé liposarcome s’il est tronculaire profond, ou tumeur lipomateuse atypique s’il est situé sur les membres ou la paroi du tronc. Il ne métastase jamais. En revanche, l ’agressivi té locale et les limites floues entraînent des récidives dans 20 % des cas. Plus le sarcome récidive localement, plus il risque de se transformer en liposarcome dédifférencié.
Les trois autres types
Ils ont un potentiel de récidive locale et surtout métastatique important (environ 30 %) :
• Le liposarcome dédifférencié : c’est souvent l’évolution d’un liposarcome bien différencié. C’est une masse tissulaire rehaussée associée à de la graisse.
• Le liposarcome myxoïde : composante pseudo-liquidienne en imagerie, en fort hypersignal T2, rehaussée après injection.
• Le liposarcome pléomorphe : masse tissulaire rehaussée, sans graisse visible.
Radiologie
La sémiologie radiologique en faveur du liposarcome(2) impose une biopsie de la lésion :
• critères forts : 10 cm au moins, tronculaire profond, contenu mixte adipeux et tissulaire ;
• critères intermédiaires : septa épais et rehaussé, évolutivité dans le temps ou récidive.
Traitement
Le traitement est essentiellement chirurgical. Le pronostic du patient sera directement conditionné par la qualité de l’exérèse initiale. Un liposarcome bien différencié avec une résection complète d’emblée a un taux de rechute locale de 10 % seulement et une survie à 10 ans de 90 %(3).
La chirurgie doit emporter toute la tumeur sans la voir, c’est-à-dire avec du tissu sain sur tous ses bords. Le trajet de biopsie doit être retiré(4).
Cette exérèse très complète n’est pas toujours réalisable. Une radiothérapie adjuvante est proposée dans les exérèses incomplètes ou les formes récidivantes.
Orientation clinique vers une tumeur adipeuse
La lésion est bien ou mal limitée, de consistance molle ou ferme voire très ferme, mais jamais dure.
Il n’y a pas d’anomalie cutanée en regard.
Elle est classiquement indolore, mais de nombreux patients décrivent une gêne ou une douleur à la pression lorsque la tumeur est volumineuse ou mal située, voire des dysesthésies.
Elle progresse lentement.
Il n’y aucun facteur déclenchant, notamment traumatique.
Un réflexe systématique : l'échographie
Toute formation de parties molles, quelle que soit sa taille ou sa localisation, doit être examinée en échographie.
Celle-ci aura deux objectifs :
– affirmer ou exclure la nature lipomateuse de l’anomalie palpable ;
– déterminer la prise en charge.
Lipome or not lipome en échographie
Il est facile de se tromper. Ce n’est pas un examen simple et évident, comme le pensent de nombreux prescripteurs. Idéalement, les radiologues spécialisés en ostéoarticulaire ou en oncodermatologie sont les plus habilités à la réaliser.
On ne pourra affirmer le lipome que si les critères suivants sont tous présents(5) :
– échogénécité identique à la graisse sous-cutanée adjacente ;
– compressibilité sous la sonde si la lésion est superficielle ;
– travées horizontales ;
– quelques vaisseaux éventuellement visibles en Doppler, peu nombreux ;
– pas d’anomalie associée des muscles, de la peau ou des tissus adjacents ;
– le lipome est souvent en con tinuité avec la graisse souscutanée, donc mal limité : ce n’est pas un critère inquiétant.
Diagnostics différentiels échographiques fréquents
• Le kyste épidermique : composante intradermique, superficiel, contenu très hétérogène, vascularisation périphérique.
• Les ganglions : cortex hypoéchogène, centre graisseux, vascularisation hilaire.
• Les collections : hématome ou abcès.
• Les calcifications : très atténuantes, à confirmer par une radiographie tangentielle, séquelles d’hématome, d’injection.
• Les masses tissulaires non adipeuses : hypoéchogènes le plus souvent, neurofibromes, endométriose, localisations secondaires, etc.
Les lipomatoses
Ce sont des formations graisseuses en continuité avec la graisse sous-cutanée, sans aucune limite avec celle-ci. Ce ne sont pas des tumeurs. Elles peuvent être localisées et donc confondues avec un lipome, ou plus diffuses, comme dans la maladie de Launois-Bensaude (localisation symétrique de la base du cou, associée à l’éthylisme chronique). L’IRM redressera le diagnostic dans les deux cas.
Un lipome en échographie : que faire ?
La masse est adipeuse en échographie. Le radiologue doit se poser plusieurs questions :
– Quelle est sa taille ?
– Puis-je apprécier en échographie tous ses contours ?
– Infiltre-t-elle les muscles ou structures profondes ?
– Y a-t-il une composante non graisseuse associée, tissulaire ou liquidienne ?
• Cas n° 1
La masse mesure moins de 10 cm, ses contours sont partout analysables, elle reste au-dessus des fascias, est parfaitement homogène : on peut poser le diagnostic de lipome simple et arrêter les investigations. La surveillance clinique s’assurera que l’évolution reste très lente et que la taille ne dépasse pas 10 cm.
• Cas n° 2
La masse mesure plus de 10 cm, ou ses contours ne sont pas partout analysables, ou elle est située au moins en partie sous les fascias musculaires, ou elle contient une partie non lipomateuse : ce n’est pas un lipome simple. L’échographie doit être complétée par une IRM.
L'IRM des parties molles pour un lipome
Qui peut la faire ?
Si l’échographie diagnostique d’un lipome n’est pas toujours simple, l’IRM d’un volumineux lipome est un examen spécialisé, difficile à réaliser. En effet, il faut une bonne résolution spatiale dans des zones du corps qui bougent avec la respiration ou en périphérie de l’aimant ou avec un grand champ de vue ou en limite d’antenne. Les tumeurs des parties molles ne sont jamais identiques entre elles. Un bon couple manipulateur/radiologue est indispensable pour que l’examen soit correctement réalisé, car les séquences devront être adaptées à chaque patient et chaque lésion. Les radiologues spécialisés en ostéoarticulaire ou oncodermatologie sont les plus à même de faire cet examen.
Que va-t-elle apporter ?
L’IRM confirme tout d’abord le caractère lipomateux : hypersignal T1 et T2, annulation totale du signal sur les séquences sans graisse. On mesurera la taille totale de la lésion dans les 3 plans, ses limites et rapports anatomiques(6).
Elle confirmera le caractère superficiel (sous-cutané strict) ou profond (sous les fascias) de la lésion.
Elle apprécie l’homogénéité du lipome : y a-t-il des calcifications (vide de signal), des zones hémorragiques (hyper T1 persistant sur les séquences sans graisse), des zones fibreuses notamment des septa (hypo T1 et T2) ou tissulaires (hypo T1 et hyper T2).
Si le lipome est totalement homogène, l’injection n’est pas nécessaire.
Pour les zones fibreuses, les septa, les nodules tissulaires, l’injection de gadolinium est indispensable. La présence d’un rehaussement significatif dans un lipome est un critère fort en faveur d’un liposarcome.
Quelles sont les conséquences de l’IRM ?
Si l’IRM retrouve un lipome simple, homogène, superficiel, de moins de 10 cm : pas d’examen supplémentaire, pas de surveillance autre que clinique. Une exérèse à visée esthétique ou de confort peut être proposée selon le désir du patient.
Si l’IRM retrouve des critères d’atypie (taille > 10 cm, infiltration en profondeur, rehaussement tissulaire ou des septa), alors la réalisation d’une biopsie est indispensable.
La biopsie : qui et comment ?
La biopsie doit être réalisée par les radiologues, sous contrôle de l’imagerie.
Ce doit être un radiologue et un anatomopathologiste en lien avec un hôpital proposant une Réunion de concertation pluridisciplinaire (RCP) sarcome.
La biopsie sera le plus souvent réalisée sous échographie ou plus rarement sous scanner. Le point d’entrée de la biopsie doit être situé à l’aplomb de la lésion ou presque, en tout cas sur le trajet d’une éventuelle exérèse. Il doit être marqué, soit à l’encre de chine soit à l’aide d’une incision suffisante pour être visible lors de l’éventuelle chirurgie.
Trois à 6 prélèvements à l’aiguille 14 G sont réalisés. S’il existe un nodule tissulaire accessible dans la lésion, il doit être ciblé, à la recherche d’une dédifférenciation. Si la formation est totalement graisseuse, la biopsie peut se faire dans n’importe quelle zone.
L’anatomopathologiste recherchera des atypies cellulaires et histologiques en faveur d’un liposarcome. Dans tous les cas, même lorsque les cellules sont typiques, lipomateuses, la recherche de l’amplification du gène MDM 2 en immunohistochimie est systématique. Cette amplification est toujours présente dans les liposarcomes et absente dans les lipomes simples(7).
Devant un liposarcome, que faire ?
Votre patient a eu une échographie, puis une IRM et une microbiopsie. L’anapathologie confirme un liposarcome.
Ce patient doit être adressé pour prise en charge à une équipe du réseau NetSarc. Ce réseau regroupe des chirurgiens, dermatologues, oncologues, radiothérapeutes, anapathologistes et radiologues réunis en RCP(8).
La RCP organisera tout d’abord une relecture des prélèvements biopsiques par des anapathologistes spécialisés dans les sarcomes, faisant partie du réseau RRePS (Réseau de référence en pathologie des sarcomes des tissus mous et des viscères).
Parallèlement, les possibilités chirurgicales et thérapeutiques seront discutées puis proposées au patient.
Recommandations ESMO/NETSARC
Toutes les masses des parties molles doivent avoir une imagerie préopératoire(9). Lorsqu’une biopsie est indiquée, elle doit être réalisée sous guidage radiologique.
Un avis auprès du réseau NetSarc est obligatoire pour les masses des parties molles de plus de 10 cm, graisseuses pures ou de plus de 5 cm dans les autres cas.
Aujourd’hui en France, environ 50 % des masses des parties molles suspectes ne bénéficient toujours pas d’une imagerie et d’une biopsie avant exérèse(10).
Conclusion
La rareté des sarcomes rapportée au nombre très important des masses des parties molles palpables entraîne un défaut de prise en charge très préjudiciable aux patients.
Radiologues et cliniciens manquent de formation sur ces pathologies.
Toute masse des parties molles doit être explorée initialement en échographie.
Les lipomes de plus de 10 cm doivent tous bénéficier d’une IRM, d’une biopsie, et d’un avis du réseau NetSarc.
Figure 1. Lipome fessier superficiel lipomateux pur, rares septa fins, < 10 cm, mal limité : pas d’indication à biopsie. Bénin.
Figure 2. Hypersignal T2 water (B) et discret hyposignal T1 (A) par rapport à la graisse sous-cutanée, formation ovalaire bien limitée. Biopsie indispensable retrouvant un lipome
pléomorphe. Bénin.
Figure 3. Lipome typique en échographie dépressible sous la sonde, travées horizontales. Bénin.
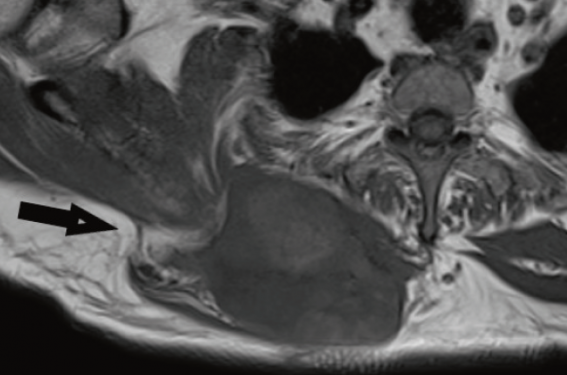
Figure 4. Lipome simple < 10 cm mais profond et intramusculaire donc d’exérèse monobloc délabrante. Biopsie indispensable. Bénin.
Figure 5. Liposarcome bien différencié de l’épaule, très infiltrant > 10 cm (A en T1), avec un rehaussement interne modéré (B en T1 gado FatSat). Malin.
Figure 6. Séquences T1 inférieure (A), moyenne (B), supérieure (C), sur un volumineux liposarcome poplité infiltrant avec des septa épais et zones non lipomateuses (flèches). Malin.
Figure 7. Liposarcome bien différencié. Image préopéraoire (A). Patient opéré sans IRM ni biopsie préalable. Exérèse incomplète R2. Image postopératoire (B) : persistance de tissu lipomateux, au contact des côtes. Chirurgie de rattrapage délabrante et risque majeur de récidive locale. Malin.
Figure 8. Séquence T1. Liposarcome dédifférencié survenant après 10 ans d’exérèses incomplètes d’un Liposarcome bien différencié récidivant. Malin.
Figure 9. T1 gado FatSat. Liposarcome dédifférencié, tissulaire et nécrotique sans graisse interne visible. Malin.
Figure 10. Séquence T1. Liposarcome pléomorphe, tissulaire hétérogène. Un peu de graisse visible sur la partie latérale (flèche). Malin.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :