Dermatologie générale
Publié le 09 juil 2019Lecture 6 min
Les éruptions paravirales
C. VANHAECKE, CHU de Reims
Les éruptions paravirales regroupent plusieurs entités pour lesquelles l’éruption n’est pas due à l’effet cytopathogène direct du virus (comme pour la varicelle), mais plutôt à la réponse de l’hôte en présence du virus. Plusieurs virus peuvent être responsables d’une même éruption, et un même virus peut induire plusieurs aspects cliniques différents ; par exemple, le parvovirus B19 peut induire un mégalérythème épidémique et un syndrome papulopurpurique en gants et chaussettes. Enfi n, pour certaines entités, le rôle du ou des virus est fortement suspecté sans avoir été démontré(1).
Nous développerons ici les éruptions paravirales qui ne rentrent pas dans un autre cadre nosologique (contrairement à l’érythème polymorphe qui est principalement lié à l’Herpès virus simplex, et qui rentre dans le cadre nosologique des maladies bulleuses).
L'acrodermatite papuleuse infantile (syndrome de Gianotti-Crosti)
Contexte
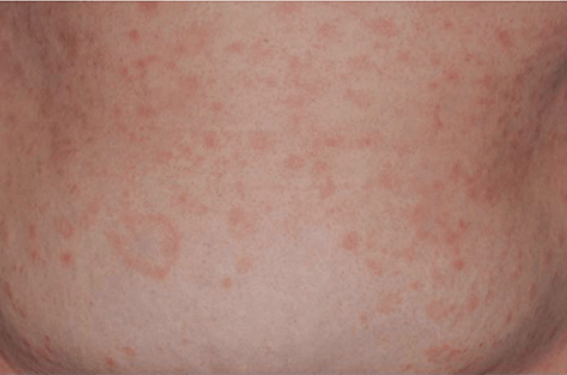
L'acrodermatite papuleuse, initialement décrite par Gianotti et Crosti en 1955, touche classiquement des enfants entre 2 et 6 ans. De rares cas ont été décrits chez des adultes, essentiellement des femmes jeunes (figure 1).
Clinique
Des prodromes à type de symptômes ORL, de diarrhée sont parfois décrits.
L’éruption est monomorphe, constituée de papules érythémateuses ou couleur chair asymptomatiques et atteint de façon symétrique les faces d’extension des membres, la face et les fesses (figure 2).
Le tronc est respecté(2) . Un phénomène de Koebner peut être présent. Des formes papulovésiculeuses, lichenoïdes, purpuriques ont été décrites. Les muqueuses sont respectées. Des signes généraux peuvent être présents (fièvre, polyadénopathies, diarrhée).
Paraclinique
Le diagnostic est clinique, l’examen histologique d’une papule, non nécessaire au diagnostic, peut montrer une inflammation essentiellement papillaire, assez caractéristique des éruptions paravirales, mais est le plus souvent non spécifique avec un infiltrat périvasculaire lymphocytaire et parfois à éosinophiles, une acanthose et une spongiose plus ou moins diffuse. La présence d’un infiltrat lichénoïde ou d’une vasculite hémorragique a rarement été décrite(3).
Étiologie
Les premiers cas ont été décrits en association à une hépatite B, puis de nombreux virus ont été rapportés (EBV, CMV, HHV6, coxsackie, parvovirus B19, etc.) ainsi que des bactéries (Bartonella henselae, streptocoque bêta-hémolytique, Borrelia burgdorferi, Mycoplasma pneumoniae, etc.) et des formes postvaccinales (ROR, hépatites A et B, etc.).
Diagnostic différentiel
Pityriasis lichénoïde ;
Prurigo strophulus ;
Lichen plan ;
Toxidermie lichénoïde ;
Syphilis secondaire ;
Histiocytose langheransienne ;
Purpura rhumatoïde.
Évolution
Elle est favorable, sans cicatrice, en plusieurs semaines (10 à 60 jours en moyenne)(4).
Pytiriasis rosé de Gibert (figure 3)
Contexte
Le pytiriasis rosé de Gibert (PRG), décrite par Gibert en 1860, est la plus fréquente des éruptions paravirales. Elle touche plutôt l’enfant et l’adulte jeune mais peut se voir à tout âge. Une légère prédominance féminine est rapportée, possiblement biaisée par un recours plus fréquent à une consultation médicale en cas de grossesse. Une survenue par « miniépidémie » est possible, en petites collectivités.
Clinique
Des prodromes sont parfois rapportés (sensation fébrile asthénie, malaise). La forme typique débute par une lésion initiale, le médaillon, maculopapule bien limitée arrondie ou ovale, érythémateuse et squameuse en périphérie, d’extension centrifuge siégeant sur le tronc ou la racine des membres (figure 4).
Puis l’éruption secondaire survient en moyenne 2 semaines après le médaillon initial, constituée de « minimédaillons », petites macules, voire papules érythémateuses avec une collerette finement squameuse, associées à des lésions de plus petite taille non squameuses, survenant par poussées, sur le tronc, le dos, la racine des membres, disposées suivant les lignes de tension de la peau, en « arbre de Noël » ou en « baldaquin »(2) . Une atteinte muqueuse est rapportée, dans 1/3 des cas à type d’énanthème, de lésions papuleuses, vésiculeuses ou purpuriques(5). De nombreuses formes atypiques sont décrites (plusieurs médaillons initiaux ou aucun, atteinte du visage ou étendue aux membres, éruption pustuleuse, papuleuse, lichénoïde, vésiculeuse, purpurique, lésions de grande taille, évolution pigmentogène ou dyschromiante, surtout chez les sujets à peau noire(4).
Paraclinique
Le diagnostic est clinique, l’histologie peut montrer une inflammation papillaire. Chez l’adulte, une sérologie VIH et syphilis est nécessaire.
Étiologie
Le rôle des virus HHV6 et HHV7 a été démontré(6).
Évolution
L’éruption régresse en 6 semaines en moyenne. Un traitement par dermocorticoïdes, une photothérapie UVB pendant 5 à 10 jours, de l’érythromycine per os peuvent être utiles dans les formes étendues symptomatiques.
Syndrome papulopurpurique en gants et chaussettes (SPPGC)
Contexte
Cette éruption, décrite par M. Harms et al. en Suède en 1990(7) survient chez des enfants et des adultes.
Clinique
Érythème intense avec un œdème douloureux des mains et des pieds, dont les lésions élémentaires millimétriques et purpuriques se distinguent en bordure. Des signes généraux (fièvre, asthénie, myalgies, arthralgies, adénopathies) sont fréquents ainsi qu’une atteinte de la muqueuse buccale (énanthème, lésions aphtoïdes, pseudo-Koplick, chéilite). Un exanthème à distance des extrémités est aussi rapporté.
Évolution
Elle est favorable en 2 à 4 semaines chez l’adulte et 4 à 8 semaines chez l’enfant.
Étiologie
Le parvovirus B19 a été le premier virus retrouvé dans ce syndrome ; depuis, d’autres virus ont été rapportés (CMV, EBV, HHV6, HHV7, VIH, etc.)(8).
Exanthème périflexural asymétrique de l'enfant (APEC)
Contexte
Cette éruption asymétrique a été décrite en France et aux États-Unis initialement. Elle touche l’enfant vers l’âge de 2 ans, mais des cas chez l’adulte ont été rapportés. Une saisonnalité au printemps et été est notée (figure 5).
Clinique
La topographie de l’éruption est plus caractéristique que les lésions élémentaires. L’atteinte est asymétrique, initialement périaxillaire avec une extension possible sur le tronc et les membres. Elle début au pli inguinal, ou poplité ou au coude(2). L’extension se fait de façon centrifuge à partir de la zone de départ. Les lésions sont plutôt des macules érythémateuses, parfois des papules, voire des lésions eczématiformes, purpuriques parfois, formant un placard mal limité. Des prodromes (symptômes ORL, digestifs, signes généraux) sont rapportées dans 50 % des cas ; une fièvre et une adénopathie de la région inaugurale peuvent survenir(4).
Paraclinique
Le diagnostic est clinique, l’histologie peut montrer un aspect de dermite d’interface composée d’un infiltrat lymphocytaire dermique périsudoral (constitué majoritairement de lymphocytes CD8+)(2,4).
Diagnostics différentiels
Eczéma de contact ;
Borréliose à la phase initiale ;
Toxidermie, surtout si une antibiothérapie a été prescrite à la phase initiale ;
Dermatite atopique(2,9).
Étiologies
Plusieurs virus (Parvovirus B19, HHV7) ont été retrouvés dans des observations d’APEC(9,10).
Évolution
Elle est favorable en 4 semaines en moyenne(9).
Pseudo-angiomatose éruptive
Contexte
Éruption paravirale rare, elle peut survenir chez l’enfant de tout âge. Les formes de l’adulte surviennent dans un contexte d’immunosuppression.
Clinique
Éruption d’apparition brutale constituée de papules télangiectasiques ou angiomateuses de quelques millimètres, entourées d’un halo blanchâtre de vasoconstriction, qui disparaissent à la vitropression. Un aspect annulaire des lésions a été rapporté(11). L’éruption touche la face, le tronc les extrémités. Il n’y a classiquement pas de signes d’accompagnement, l’éruption fait suite à une infection virale (ORL, digestive).
Paraclinique
L’histologie montre des capillaires dermiques superficiels dilatés avec des cellules endothéliales turgescentes, sans prolifération vasculaire.
Étiologie
Plusieurs virus ont été incriminés : adénovirus(11) , EBV, entérovirus, coxsackie.
Évolution
Régression en 2 à 3 semaines. Chez l’adulte, l’évolution est plus prolongée, sur plusieurs semaines voire mois.
Hypomélanose éruptive
Contexte
C’est une nouvelle entité qui a été décrite dans les années 2010(12) chez des enfants de 5 ans en moyenne. Elle se présente parfois sous forme de miniépidémies intrafamiliales(13), chez des patients de phototype IV ou V. Une vingtaine de cas a été rapportée.
Clinique
Des prodromes à type de coryza, infections ORL ont été décrits. L’éruption se présente ensuite sous la forme de multiples macules hypopigmentées asymptomatiques des faces d’extension des membres essentiellement, pouvant s’étendre parfois au tronc et aux extrémités. Le visage est respecté. Des signes généraux peuvent accompagner l’éruption (fièvre, polyadénoapthies, etc.)
Paraclinique
Dans quelques cas, une discrète lymphocytose a été notée, l’histologie cutanée retrouvant une discrète spongiose et un infiltrat lymphocytaire dermique superficiel non spécifique.
Diagnostics différentiels
Pytiriasis versicolor ;
Eczématides ;
Hypopigmentation postinflammatoire (postdermatite atopique, toxidermie) ;
Hypomélanose maculeuse progressive.
Étiologie
Le caractère paraviral est suspecté par les prodromes viraux, le caractère éruptif et rapidement régressif et l’absence de pathologie dermatologique sous-jacente (notamment de dermatite atopique). Dans la moitié des cas, une association à des symptômes généraux viraux et/ou à des cas « miniépidémies » intrafamiliales est notée. La présence ou la réactivation de virus n’a pour l’instant pas été mise en évidence.
Évolution
Favorable spontanément en 2 à 4 semaines.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :