Maladie de système, Médecine interne
Publié le 10 fév 2013Lecture 8 min
Quoi de neuf dans les sclérodermies ?
J. CABANE Service de médecine interne,hôpital Saint-Antoine, Paris
Le 29 juin a lieu, tous les ans et dans toute l’Europe, le Scleroderma Day, jour anniversaire de la mort du célèbre peintre Paul Klee (décédé de sclérodermie systémique avec atteinte cardiaque en 1940). Au palais du Luxembourg à Paris, la dynamique Association des sclérodermiques de France (ASF) organise ce jour-là avec son conseil scientifique une réunion pour faire le point sur ces maladies orphelines et parfois graves.
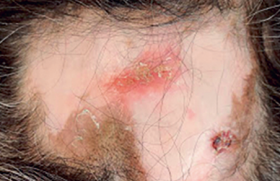
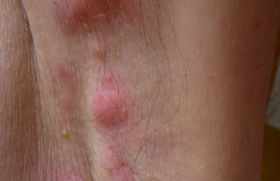
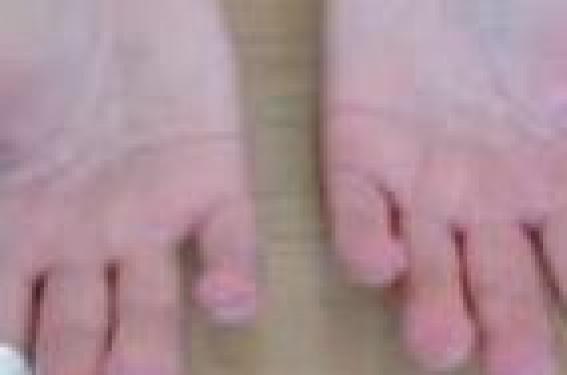
Épidémiologie Toutes les sclérodermies ont une prédominance féminine (sex ratio F/H = 6). Les plus graves sont systémiques, les plus bénignes localisées. De ces deux formes de sclérodermie, on sait que les sclérodermies systémiques ont une fréquence de 160 patients par million d’habitants en France (environ une personne sur 5 000). Dans d’autres pays du monde, des chiffres voisins ont été retrouvés et cette fréquence semble en augmentation. Il existe des foyers de cette maladie et dans certaines populations (indiens Choctaws aux États-Unis), les cas sont beaucoup plus fréquents. Un facteur génétique et un facteur environnemental participent donc à la survenue de cette maladie rare. L’exposition à la silice est reconnue au tableau des maladies professionnelles comme pouvant engen drer une sclérodermie ; il est probable que d’autres polluants de l’environnement puissent aussi être en cause : solvants organiques, résines époxy, fumées de soudage, kérosène. Il est possible que l’environnement révèle la génétique prédisposante à la sclérodermie systémique, un secteur où la recherche est en pleine effervescence(1). La fréquence de la sclérodermie localisée, dite aussi morphée, est probablement plus importante, mais le chiffre est inconnu. Trépied clinique pour le diagnostic des formes systémiques Le phénomène de Raynaud est un critère quasi obligatoire pour le diagnostic de sclérodermie systémique. Typiquement, il est sévère, fréquent et touche tous les doigts. Il peut survenir l’été et touche une femme de la quarantaine ou au-delà, à l’opposé de la maladie de Raynaud bénigne de l’adolescence ou de l’adulte jeune. La capillaroscopie et la recherche d’anticorps anti-centromères et anti-scl70 sont les deux autres pieds du diagnostic de sclérodermie systémique. D’autres éléments cutanés aident au diagnostic : télangiectasies, calcinoses, ulcérations cutanées (figures 1 à 3). Peu de sclérodermies posent des problèmes diagnostiques. Figure 1. Télangiectasie, ulcérations digitales torpides et douleurs ischémiques. La sclérodermie des doigts est un diagnostic d’inspection puis de palpation. Figure 2. La radiographie montre facilement les calcinoses des doigts quand elles existent. Figure 3. Dans les sclérodermies systémiques évoluées, l’ischémie chronique aboutit à des nécroses puis à un raccourcissement des doigts. Les examens paracliniques sont d’abord la capillaroscopie (figure 4) puis les recherches d’autoanticorps spécifiques, et enfin les examens correspondant aux atteintes d’organes. Ces atteintes possibles incluent l’atteinte pulmonaire fibrosante, l’hypertension artérielle pulmonaire, l’atteinte cardiaque (péricardite ou myocardiopathie), l’atteinte digestive (diminution du péristaltisme avec reflux gastrooesophagien et problèmes de transit), l’atteinte du système locomoteur (arthrites, myosites, tendinites) et les crises rénales hypertensives. Le bilan initial vérifiant ces différents territoires sera renouvelé au cours de la surveillance, en moyenne une fois par an. Comment classe-t-on les sclérodermies ? Classification des sclérodermies localisées Classiquement cantonnées à la dermatologie, ces affections incluent les sclérodermies en bandes (figure 5) et en plaques (figure 6), uniques ou multiples. Elles peuvent déborder sur les tissus sous-jacents en créant la réaction d’inflammation puis de sclérose et enfin d’atrophie, caractéristique de toutes les sclérodermies. Ce tableau anatomopathologique est caractéristique, et il est retrouvé à la biopsie si elle est pratiquée. En fait le diagnostic de sclérodermie localisée est souvent aisé cliniquement et beaucoup de dermatologues ne biopsient qu’en cas d’incertitude. La classification de Peterson fait référence(2). On range aussi dans ce groupe les fasciites de Shulman et les hémiatrophies (figure 7). Figure 4. La capillaroscopie est caractéristique en montrant des zones avasculaires, des hémorragies et des mégacapillaires. Figure 5. Sclérodermie localisée en bande monomélique. Classification des sclérodermies systémiques Si l’on constate une sclérose cutanée, la classification de LeRoy(5) est « sclérodermie systémique cutanée limitée » lorsque celle-ci est distale et/ou faciale, et « sclérodermie systémique cutanée diffuse » si elle remonte sur les membres au-dessus des coudes et des genoux. Les formes sans sclérose cutanée sont classées « sclérodermie systémique limitée » ou « sclérodermie sine scleroderma ». Points forts de la journée et de la conférence médicale organisée par l’ASF au Sénat Le Scleroderma Day est l’occasion de diffuser de l’information sur la maladie aux patients, à leur entourage, aux professionnels de santé et aux médias. Le dépistage clinique et l’organisation des associations de malades ont été les points forts et dans une dizaine de villes de France ont eu lieu des réunions sur ces thèmes. Les pistes de recherche les plus prometteuses L’ASF a financé en vingt ans 80 protocoles de recherche. La surveillance non invasive des différentes atteintes d’organe qui grèvent le pronostic de la sclérodermie systémique est la recherche la plus immédiatement utile aux malades. En effet, elle permet de diagnostiquer tôt et donc de traiter mieux les atteintes des vaisseaux pulmonaires, des reins, des poumons et du tube digestif. La mesure du NO exhalé aux épreuves fonctionnelles respiratoires et l’échocardiographie experte sont deux examens essentiels. Le scanner pulmonaire sans injection permet de décrire précisément les atteintes pulmonaires (verre dépoli, kystes, bronchectasies de traction, fibrose, rayon de miel). La découverte de l’atteinte des petits vaisseaux pulmonaires et des veines pulmonaires débouche sur de nouveaux défis thérapeutiques. La recherche sur le génome entier qui vise à décrypter les gènes qui concourent à déclencher les différentes formes de sclérodermie est la seconde direction la plus prometteuse(1). Peut-on caractériser le trouble du système immunitaire en cause dans la sclérodermie ? La sclérodermie systémique est reconnue depuis peu comme une vraie maladie auto-immune ; elle partage avec d’autres connectivites la « signature interféron », mais a un tropisme vasculaire et une capacité à activer les programmes cellulaires de cicatrisation tout à fait particuliers. Sa résistance aux immunomodulateurs est étonnante et elle n’est pas expliquée. L’hypothèse des autoanticorps agonistes anti-PDGFr a été une avancée conceptuelle remarquable en 2006(5), mais pour l’instant elle n’a pas été confirmée comme paradigme central dans la sclérodermie. On ignore encore quels sont les mécanismes intimes de la sclérodermie localisée, bien que les aspects anatomopathologiques soient similaires à ceux des formes systémiques. Prédisposition génétique et facteurs environnementaux favorisants Les foyers de sclérodermie constatés (Albertville, au voisinage de certains grands aéroports, chez les indiens Choctaws) et le sur-risque professionnel au contact de polluants (la silice est reconnue au tableau des maladies professionnelles, mais il y a aussi les solvants organiques, les résines époxy, etc.) pointent vers une prédisposition génétique révélée par une exposition environnementale. Alors que la sclérodermie systémique touche 1 personne sur 5 000, dans l’entourage familial d’un patient la fréquence augmente à 1 pour 100. Figure 6. Sclérodermie localisée en plaque. Peut-on prévoir l’évolution de la sclérodermie ? Évidemment, l’évolution des premiers mois est capitale : si la sclérose se diffuse rapidement à l’ensemble du corps et si des atteintes d’organes se manifestent dans la première année de la maladie, le pronostic est médiocre. Ce type de malade justifie un bilan exhaustif en service spécialisé et une thérapeutique active. À l’opposé, une sclérodermie systémique sine scleroderma ou une forme indolente évoluant avec peu de troubles trophiques sur des années est moins grave. Cependant toute sclérodermie systémique justifie une surveillance attentive sur le long terme car des complications viscérales comme l’hypertension artérielle pulmonaire, la crise rénale ou la fibrose pulmonaire peuvent apparaître au bout de longues années. Figure 7. La sclérodermie en coup de sabre frontal et l’hémiatrophie faciale font partie des sclérodermies localisées. Les sclérodermies localisées sont de pronostic tout différent et si elles mettent en jeu l’esthétique et parfois la fonction d’une partie du corps, elles sont du ressort du dermatologue et n’évoluent qu’exceptionnellement sur un mode péjoratif (la fréquence de passage à une sclérodermie systémique a été évaluée à 1/700). Perspectives en thérapeutique Les plus grands progrès réalisés récemment dans la thérapeutique des sclérodermies ont porté sur le plan vasculaire, avec la mise à disposition des malades de produits vaso-actifs sur la voie de l’endothéline (bosentan), la voie du GMP cyclique (sildénafil), la voie de la prostacycline (iloprost, Flolan®). On espère des avancées dans le domaine des biothérapies, notamment vis-à-vis des médiateurs de la fibrose (CTGF, TGFβ, etc.) qui est pour l’instant hors d’atteinte. Les thérapies cellulaires (greffes) se sont avérées décevantes jusqu’ici, de même que les immunomodulateurs, mais le cyclophosphamide et le méthotrexate sont encore utilisés pour beaucoup de malades sélectionnés. Les corticoïdes sont parfois efficaces sur certaines localisations, mais leur prescription doit être prudente, car associée dans les sclérodermies systémiques à un sur-risque de crise rénale sclérodermique, au-dessus de 15 mg/j de prednisone. La rareté des malades, leur hétérogénéité et les difficultés d’évaluation de la réponse thérapeutique sont parmi les facteurs qui freinent les progrès dans cette maladie complexe.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :