Publié le 01 juil 2021Lecture 3 min
Actualités dans la prise en charge des lymphomes T cutanés
Catherine FABER, Paris
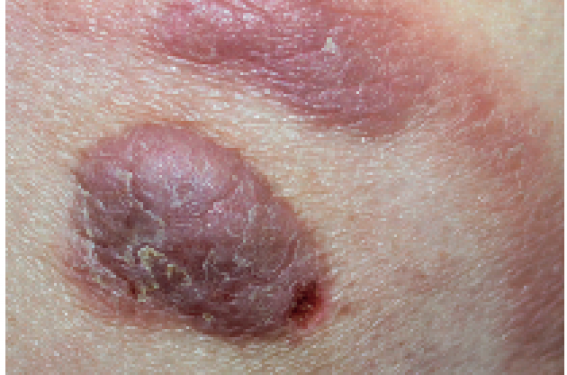
L’arsenal thérapeutique du mycosis fongoïde et du syndrome de Sézary s’est enrichi récemment de deux anticorps monoclonaux. De nombreux autres traitements sont en développement ou en cours d’évaluation dans les lymphomes T cutanés.
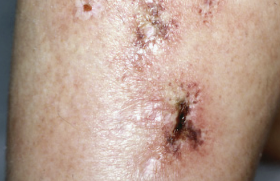
Les lymphomes T cutanés (LTC) regroupent des entités très hétérogènes, y compris sur le plan pronostique. D’où la nécessité de choisir la stratégie thérapeutique en tenant compte de ce critère et du stade de la maladie. Il est important de ne pas les « surtraiter ». Les LTC bénéficient de traitements variés dont les plus récents sont le brentuximab vedotin (BV), un anticorps mono-clonal anti-CD30 conjugué à un agent cytotoxique, le monométhylauristatine, et le mogamulizumab, un anticorps monoclonal humanisé défucosylé anti-CCR4. Le BV a fait l’objet de deux essais de phase II et d’une étude de phase III multicentrique internationale, ALCANZA, montrant un taux de réponse élevé (50 %-70 %) avec un profil de tolérance acceptable. Dans ces trois essais, la neuropathie est apparue comme un effet secondaire émergent fréquent. Le BV a une AMM dans les lymphomes cutanés CD30+ chez l’adulte après au moins un traitement systémique antérieur.
Le mogamulizumab a fait la preuve de son intérêt dans les mycosis fongoïdes (MF) et les syndromes de Sézary prétraités, non transformés. Dans l’étude de phase III multicentrique internationale MAVORIC, il a montré une efficacité supérieure à celle du vorinostat sur la survie sans progression des LTC en échec de traitement systémique (7,7 mois vs 3,1 mois) et a induit une diminution plus importante du score mSWAT et une meilleure réponse globale (28 % vs 4,8 %), avec un profil de tolérance favorable. À noter que la qualité de vie est significativement supérieure avec le mogamulizumab. À la suite de l’essai MAVORIC, ce dernier a été approuvé aux États-Unis et en Europe en 2018 pour les MF ou les syndromes de Sézary en rechute après au moins une ligne systémique. Le mogamulizumab est disponible en France en ATU depuis novembre 2018. D’autres traitements sont actuellement évalués dans les LTC. Dans une étude de phase II sur un anticorps monoclonal humanisé anti-KIR3DL2, un taux de réponse de 43 % a été observé parmi les patients atteints de syndrome de Sézary, avec une durée médiane de réponse de 13,8 mois. Des données de phase II sont aussi disponibles pour les inhibiteurs de check-point. Outre une efficacité dans de nombreux cancers, ces molécules présentent un rationnel d'utilisation fondé sur l'expression de PD et de PD1-L dans le MF et dans le sang de syndrome de Sézary. Un taux de réponse conséquent et une réponse durable ont été obtenus avec le pembrolizumab chez des patients ayant un MF avancé ou un syndrome de Sézary, lourdement prétraités. Pour l’allogreffe de moelle, seulement deux études rétrospectives ont été publiées après le premier cas rapporté en 1994. Du fait de la mortalité importante liée à la procédure (20 %), elle doit être réservée aux LTC avancés. Au terme d’un suivi médian de sept ans, une étude sur 60 cas, dont 36 MF et 24 syndromes de Sézary, a montré que le bénéfice se maintient dans le temps.
La recherche de l’atteinte sanguine a une grande importance pour la prise en charge des LTC. Elle présente un intérêt à la fois pour le diagnostic, le staging, le pronostic et le suivi des malades sous traitement. L’atteinte sanguine est le principal critère diagnostique du syndrome de Sézary, la biopsie cutanée ayant le plus souvent un rôle de confirmation. Des facteurs de mauvais pronostic de ce LTC ont été identifiés à savoir un âge supérieur à 60 ans, des LDH élevées, une hyperéosinophilie, une transformation à grandes cellules (> 25 %) ou une masse tumorale sanguine importante. La valeur pronostique d’un chiffre de lymphocytes supérieur à 5 000 ou à 10 000/mm3 est en cours d’exploration dans des études sur des cohortes prospectives. Le KIR3DL2, un marqueur spécifique des cellules de Sézary, est utilisé en routine pour le diagnostic du syndrome de Sézary et, surtout, pour le suivi des malades. La cytométrie de flux est un examen majeur pour évaluer les effets des traitements sur le compartiment sanguin. La réponse complète est définie par la disparition des cellules tumorales du sang et la réponse partielle par une diminution d’au moins 50 % de ces cellules.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :