Publié le 08 juil 2008Lecture 11 min
Lésions cutanées de l’enfant : quand la couleur oriente le diagnostic
O. ENJOLRAS, Hôpital d’enfants Armand-Trousseau, Service de chirurgie Maxillo-Faciale et Chirurgie Plastique, Paris
Se servir de la couleur d’une lésion cutanée pour en approcher le diagnostic est à la fois utile et risqué. Nombre de lésions ne pourront réellement être identifiées qu’en confrontant les données de l’inspection (et la couleur n’en est qu’un élément) à d’autres signes qui renforceront la suspicion d’un diagnostic, ou en seront même les fondements.
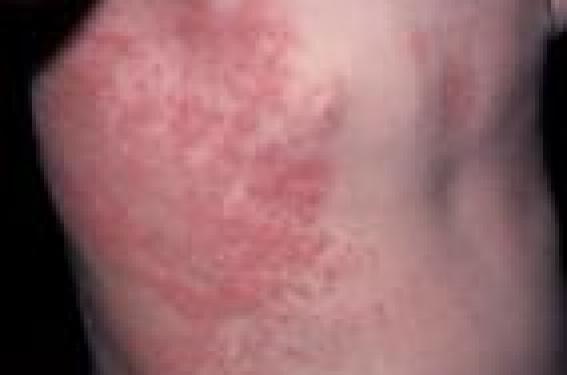
Age de l’enfant, ancienneté et évolution de l’éruption ou d’une lésion tumorale, siège des lésions,présence d’autres signes cutanés, données de la palpation, prurit, douleurs, état général conservé ou non, présence d’autres symptômes et leur gravité… sont autant de points à recueillir. Il est possible malgré tout de reconnaître certaines lésions grâce à leur couleur (rouge, bleu, blanc, brun ou noir, jaune ou orangé), tout en s’appuyant sur d’autres indices pour évoquer un diagnostic, axer utilement un bilan et guider la prise en charge. Rouge Il est plus juste de dire : « les rouges », cette couleur dominante en dermatologie possède tant de variantes, y compris pour un même type de lésion ! Les tumeurs sont souvent rouges sans que cela permette de préjuger de leur bénignité ou malignité. Les éruptions érythémateuses ont des étiologies variées : infectieuses bactériennes, virales ou mycosiques, éruptions inflammatoires, auto-immunes… Lorsqu’on parle d’exanthème encore faut-il en préciser le type : morbilliforme, rubéoliforme, roséoliforme, scarlatiniforme…, et cela ne suffit pas à en assurer le diagnostic étiologique ; d’autres signes orientent, qu’ils soient cutanés ou généraux, ou encore recueillis dans l’anamnèse du patient. Éruptions À titre d’exemple, un jeune enfant en bon état général développe une éruption du tronc rouge, micropapuleuse et même finement vésiculeuse, prurigineuse ou non, particulière car unilatérale et ayant débuté autour des grands plis (figure 1) ; cela évoque l’exan- thème unilatéral ou APEC (adnexal periflexural exanthem of childhood) probablement viral, et c’est la conjonction des signes topographiques qui fait le diagnostic. Figure 1. Exanthème unilatéral (APEC). Intertrigos Un intertrigo interfessier tenace rouge et macéré, sans contexte de psoriasis, d’atopie, d’oxyurose ou de candidose ; un strepto-test est conseillé : sa positivité permet de rapidement traiter un intertrigo streptococcique péri-anal qui traîne (figure 2). Figure 2. Intertrigo péri-anal streptococcique. Lupus Autre exemple où l’anamnèse peut être déterminante : un nouveau-né a sur le cuir chevelu quelques cocardes érythémateuses et squameuses, et aux sourcils un aspect de dermite séborrhéique (figure 3). La mère est traitée pour lupus érythémateux, et durant la grossesse le cœur fœtal a été surveillé (il était normal). Ces lésions évoquent cependant les signes cutanés d’un lupus érythémateux néonatal (LEN), diagnostic que confirmera l’examen histopathologique. Mais ce type d’information peut manquer à l’anamnèse et la mère ne révéler un terrain favorable avec présence d’anticorps circulants anti-SSA, anti-SSB ou anti-U1RNP, qu’à l’occasion de la naissance et de la découverte du LEN de son enfant. Figure 3. Lupus érythémateux néonatal avec cocarde du cuir chevelu et pseudo-dermite séborrhéique des sourcils. Les rouges « vasculaires » . Ce sont certainement les plus riches. La forme superficielle de l’hémangiome infantile, cette tumeur si banale, à développement post natal, peut être d’un rouge rutilant, brun ou mauve, selon non seulement la phase évolutive (prolifération, régression, séquelle), mais aussi l’épaisseur de la tumeur et le phototype de l’enfant (figures 4, 5 et 6). Figure 4. Hémangiome infantile en début de prolifération : le rouge est rutilant. Figure 5. Hémangiome infantile (rouge brun) en fin de prolifération sur peau noire. Figure 6. Hémangiome infantile en régression : son rouge pâlit et ternit. C’est toute l’histoire évolutive qui, tout autant que l’aspect, asseoit le diagnostic. Et chez un nourrisson, un des pièges à éviter est une tumeur maligne congénitale (rhabdomyosarcome ou fibrosarcome), rouge aussi, plus ferme et d’extension très rapide le plus souvent. Autre situation : un nouveau-né est adressé avec une suspicion de syndrome vasculaire neuro-oculo-cutané de Sturge-Weber (SSW) : il a bien une malformation capillaire à type d’angiome plan facial ; celle-ci couvre une hémi-face, y compris tout l’hémi-front, et la paupière supérieure (figure 7). Figure 7. Nouveau-né à risque de syndrome de Sturge-Weber car l’angiome plan couvre le front et la paupière supérieure. Cette topographie le met effectivement en situation de risque de SSW. Les bilans neuroradiologique (IRM avec injection de gadolinium en particulier) et ophtalmologique sont à mettre en route sans attendre. En l’occurrence, le risque est corrélé à la présence de larges macules rouges d’angiome plan du visage, mais surtout à leur siège, pour des raisons de communauté d’origine embryogénétique entre les trois secteurs touchés dans cette neuroecto- dermose : peau, œil et pie-mère. Violet Existe-t-il des lésions violettes ? Certes, mais elles ont d’autres caractéristiques bien plus impressionnantes que leur couleur pour orienter un diagnostic : contexte hématologique d’un purpura sévère ; évolution vers la nécrose et contexte général des plaques d’un purpura fulminans débutant ou de celles d’une fasciite nécrosante ; nourrisson de moins de 6 mois atteint de thrombopénie profonde et de purpura, et porteur d’une masse tumorale d’un violet pourpre, tendue et luisante, au cours d’un syndrome de Kasabach-Merritt. Bleu Deux types lésionnels de couleur bleue sont observés : des lésions mélaniques et mélanocytaires, et des malformations vasculaires du secteur veineux. Les taches mongoliques. Transitoires, banales chez un nouveau-né ayant des origines asiatique ou africaine. Elles siègent surtout en région lombosacrée, mais elles peuvent être ectopiques (cuisses, bras, épaules) (figure 8). L’association à une malformation capillaire constitue la phacomatose pigmentovasculaire de type IIB. Le large nævus bleu congénital est souvent plus homogène et d’un bleu plus sombre que la tache mongolique ; surtout il persiste indéfiniment. Figure 8. Taches mongoliques diffuses, banales chez un bébé africain. Les malformations veineuses. Elles sont bleues elles aussi. Chez le nourrisson, alors qu’elles n’ont pas encore été soumises aux épisodes de gonflement qui émaillent la vie courante de l’enfant, elles créent des macules bleues qui peuvent être confondues avec un nævus bleu. Puis elles s’épaississent et se remplissent ou se vident en fonction des positions et des efforts (figures 9a et b). Il en va de même pour les malformations glomuveineuses ou glomangiomes dont la teinte bleue s’accentue avec les années et que caractérise un certain degré de douleur à la pression des lésions. Figure 9. Malformation veineuse brachiale encore peu visible chez le nourrisson (a), mais qui s’avèrera, 6 ans plus tard épaisse, infiltrante, cutanée et musculaire (b). Blanc Des lésions au cours de génodermatoses, mais aussi des lésions acquises, peuvent être blanches. Deux types d’hamartomes de couleur blanche sont notés sur la peau : achromiques (déficit de pigment) et anémiques (vasoconstriction permanente) ; cliniquement, ils se ressemblent beaucoup, mais, différence notable, l’hamartome anémique ne rougit pas à la friction. Les taches achromiques lancéolées en feuille de sorbier le plus souvent, parfois larges, ou encore en confettis, se voient au cours de la sclérose tubéreuse de Bourneville (STB). Au cours de cette phacomatose de transmission autosomique dominante, il existe divers signes cutanés de valeur diagnostique inégale : ainsi les taches achromiques ne font partie que des critères tertiaires de STB ; alors que les plaques de peau de chagrin lombaire sont des critères secondaires, et que les angiofibromes de face et les fibromes péri unguéaux de Koenen font partie des critères primaires. Le vitiligo se distingue des taches blanches de STB par son caractère acquis, son siège plutôt péri-orificiel et en regard des articulations, ou sa disposition segmentaire. Au cours de l’hypomélanose de Ito, les lignes blanches congénitales dessinent les étranges trajets de migration embryonnaire appelés lignes de Blaschko(1) ; 50 % des patients ont d’autres symptômes, neurologiques entre autres (figure 10). Un exemple de tache blanche acquise est la macule achromique de la maladie de Hansen ; le jeune patient est, en règle sous nos climats, originaire d’un pays d’endémie lépreuse, et le diagnostic est plus aisé à évoquer si la tache est hypoesthésique, mais ce signe peut être absent. Figure 10. Hypomélanose de Ito blaschko-linéaire (associée à des taches mongoliques lombo–fessières). Brun ou noir Encore une couleur assez répandue en dermatologie. Elle peut avoir une bonne valeur d’orientation du diagnostic vers une génodermatose, une prolifération tumorale ou encore une prolifération cellulaire. Figure 11. Hamartome verruqueux épidermique dorsal bilatéral blaschko-linéaire : le caractère verruqueux donne un aspect crasseux noirâtre au cou. Les taches café-au-lait (TCL) brunes, homogènes, sont une simple hyperpigmentation de la basale épidermique. Quelques TCL (moins de 6, de taille modérée) sont sans signification. Des TCL de tailles variées, certaines assez larges et de nombre augmentant avec les années, font évoquer la neurofibromatose (NF) surtout celle de type NF1. Segmentaires, latéralisées, vastes, de contours géographiques déchiquetés chez un jeune enfant montrant des signes de puberté précoce : elles évoquent le syndrome d’Albright, comportant également une dysplasie fibreuse des os. Un adolescent qui a sur une épaule, le tronc ou une cuisse une large tache brune recouverte de poils denses a un nævus de Becker ; il est généralement isolé, et quelquefois associé à une hypoplasie mammaire homolatérale. Des taches brunes linéaires peuvent suivre les lignes de Blaschko : certaines sont congénitales, pigmentaires, sortes de TCL linéaires, témoins de mosaïcisme, d’autres révèlent à un examen attentif de l’enfant des zones verruqueuses (nuque, organes génitaux externes) et constituent des hamartomes verruqueux épidermiques linéaires, qui sont unilatéraux le plus souvent, parfois bilatéraux ; ces lésions noircissent au fil des années car leur caractère hyperkératosique s’accroît (figure 11). Le nævus congénital pigmentaire (mélanocytaire). Le problème chez un nouveau-né, n’est guère celui de sa reconnaissance clinique, en règle immédiate, même si la couleur peut varier de l’ocre beige ou orangé à un noir intense, et parfois combiner chez un même enfant ces diverses teintes (figure 12). D’autres signes peuvent exister, qui sont aisément identifiés : texture plus ou moins infiltrée, pilosité. Un problème apparaît avec la présence de nodules : sont-ils bénins ou témoins d’une dégénérescence de type mélanome malin ? Un autre problème est celui de l’évaluation du risque de mélanose cérébro-leptoméningée, un risque accru en cas de large nævus axial postérieur (occiput, cou, dos) (2). Figure 12. Nævus pigmentaire congénital polychrome dorsal axial. Des taches brunes acquises, de forme irrégulière qui se mul-tiplient, se stabilisent, puis dis-paraissent lentement vers la puberté, sont les marqueurs de la mastocytose cutanée à type d’urticaire pigmentaire. Pourquoi « urticaire » ? Parce que ces taches brunes deviennent tumescentes sous l’influence de divers facteurs (physiques : frottements ; chimiques : certains aliments histaminolibérateurs comme la banane, et certains médicaments comme l’aspirine) (figure 13). Le « signe de Darier », reproductible par simple friction d’une macule brune, assure le diagnostic. Figure 13. Mastocytose cutanée à type d’urticaire pigmentaire. Jaune et orange Encore une couleur qui peut avoir valeur d’orientation. Hamartomes sébacés. La plupart sont de couleur jaune ou orangé. Ils sont situés le plus souvent sur le cuir chevelu, sont linéaires ou en plaque, et leur caractère alopécique les fait rapidement repérer. Ils sont plus rarement implantés dans d’autres sièges (visage surtout). S’ils sont étendus, ils peuvent s’intégrer dans un syndrome hamartomateux, le syndrome de Schimmelpenning, qui peut comporter des anomalies cérébrales, oculaires, squelettiques et vasculaires ainsi qu’un rachitisme hypophosphatémique (3). Xanthogranulome juvénile (XJ). Jaune ou orangé est aussi la couleur évolutive du XJ, plutôt rouge-brun au départ, puis jaunissant en se xanthomisant (figure 14), avant de lentement s’effacer en laissant une cicatrice anétodermique. Figure 14. Xanthogranulome juvénile (trace de biopsie au centre). Le mastocytome congénital isolé est une lésion tumorale jaune ou orangée infiltrée qui, elle aussi, manifeste un signe de Darier à la friction : gonflement, rougeur, et même bulle et croûte (figure 15). Figure 15. Mastocytome congénital devenu bulleux du fait d’un frottement. Et le vert ? Il ne semble pas exister de dermatose verte. Mais un bleu-vert éclatant est retrouvé sur des compresses purulentes en cas d’infection d’une plaie par du pyocyanique, un germe dont l’odeur est aussi bien particulière.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :