Publié le 25 sep 2023Lecture 5 min
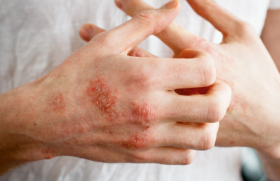
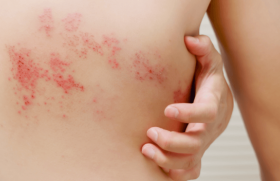
Eczéma de contact de l’enfant : aussi fréquent que chez l’adulte, mais sous-diagnostiqué
Catherine FABER, d’après la présentation de N. Bellon, Paris. Séminaire de dermatologie pédiatrique de l’hôpital Necker (SDPHN), 23 juin 2023

L’eczéma de contact de l’enfant est beaucoup plus fréquent qu’on le pense. L’interrogatoire minutieux ciblé par groupe d’âge (nourrissons et jeunes enfants, enfants d’âge scolaire, adolescents) joue un rôle déterminant dans la recherche des sources d’exposition.
La prévalence de l’eczéma de contact (EC), de l’ordre de 16,5 % aux États-Unis, est similaire à celle rapportée chez l’adulte(1). On estime que 20 % des dermatites de l’enfant sont dues à une allergie de contact(2). L’EC peut apparaître à tout âge, dès les premiers mois de vie. Sa fréquence augmente avec l’âge. Quand ils sont réalisés, les patch-tests ou tests épicutanés sont positifs chez 14,5 à 70,7 % des enfants, avec une pertinence dans 56,4 % à 93,3 % des cas et des cosensibilisations dans 3,2 % à 54,4 % des cas(3). L’EC est fréquent au cours de la dermatite atopique (DA), en particulier en cas de déficit en filaggrine. Environ un tiers des enfants avec DA explorés par patch-test ont une allergie de contact. Une métaanalyse révèle en outre que la prévalence des sensibilisations de contact est plus élevée chez les patients atteints de DA que dans la population générale(4). Il peut s’agir de sensibilisations aux topiques, le plus souvent aux émollients (47,5 %) et à la chlorhexidine (42,5 %), mais aussi aux dermocorticoïdes (DC), certaines classes de DC étant plus allergisantes que d’autres(5-7). La sévérité de la Da et sa précocité ont été identifiées comme des facteurs de risque de sensibilisation aux topiques.
ÉVOQUER, TESTER
Il faut penser à un EC devant des lésions palmoplantaires, notamment vésiculeuses et œdémateuses – avec le psoriasis palmoplantaire comme diagnostic différentiel –, des lésions péribuccales résistantes au traitement ou des lésions péri-ombilicales ou localisées sous les élastiques. La question d’un EC se pose aussi en cas d’eczéma résistant au traitement bien conduit, d’érythrodermie, d’eczéma, d’œdème du visage et des paupières ainsi que chez les patients avec un eczéma nummulaire. Cette forme clinique d’eczéma caractérisée par des lésions arrondies et souvent résistante aux traitements locaux touche 24 % des patients ayant une allergie de contact(8). Enfin, l’EC est une cause fréquente de chéilite(9). Des éléments évocateurs de l’interrogatoire et de l’examen clinique doivent inciter à réaliser des patch-tests. Ils concernent la distribution des lésions, l’histoire clinique, les activités et les loisirs de l’enfant (pâte à modeler, peinture, colle, slime...). Une dermatose d’origine inconnue avec une atteinte évocatrice, l’aggravation d’une dermatose précédemment stable (un psoriasis eczématisé, par exemple) ou encore l’absence d’amélioration de l’eczéma sous traitement font partie des indications des tests.
Les diagnostics différentiels de l’EC comprennent la dermite irritative (dermite périorale, érythème fessier, dermite irritative des mains), la dermite séborrhéique, les mycoses, l’eczéma dishydrosique, les éruptions virales ou paravirales, la dermatose plantaire juvénile, les maladies auto-immunes et la dermatomyosite, sans oublier la gale.
QUELS ALLERGÈNES ?
La batterie standard utilisée chez l’enfant est une batterie allégée par rapport à celle de l’adulte, sans allergènes professionnels ni allergènes forts à risque de sensibilisation : acrylates, PPD, primine, époxy, lactones (sans allergènes professionnels). Il est primordial de tester tous les produits personnels de l’enfant. La variabilité des profils de sensibilisation de contact selon les âges explique la nécessité de disposer de batteries adaptées(1,10).
Il est important de noter que les isothiazolinones sont encore largement présents dans des produits non cosmétiques, y compris dans des jouets pour enfants comme le slime(11). Leurs jouets peuvent aussi contenir des parfums, à l’instar de nombreux autres produits parmi lesquels les couches, les produits pharmaceutiques topiques, les cosmétiques et les produits d’hygiène(12). Quant aux antiseptiques, ils entraînent fréquemment des allergies de contact chez l’enfant, notamment chez l’atopique. Ces allergies sous-diagnostiquées peuvent être prises à tort pour un impétigo ou une dermohypodermite bactérienne. L’utilisation systématique d’antiseptique pour les soins du co don ombilical pourrait être responsable d’une sensibilisation chez les nouveau-nés(13). Des patch-tests pour caractériser l’allergène doivent donc être réalisés même chez de jeunes nourrissons. L’allergène prédominant est le digluconate de chlorhexidine. Pour mémoire, certaines préparations contiennent aussi du chlorure de benzalkonium et de l’alcool benzylique. Les cosensibilisations étant fréquentes, il faut tester ces trois antiseptiques. L’hexamidine est un autre anti-septique très allergisant(14). En revanche, les allergies à la povidone iodée sont rares, sauf chez les enfants multiopérés, et aucun cas d’allergie aux dérivés chlorés n’a été rapporté.
D’autres données sur les aller- gènes méritent d’être soulignées. Des conservateurs et des métaux comme l’étain peu- vent être présents dans les dentifrices(15), des allergènes alimentaires dans les produits cosmétiques pour enfants(16) et un ou plusieurs allergènes dans les émollients(17). Dans les chéilites, en plus des cosmétiques et des produits d’hygiène, il faut rechercher un contact avec des instruments de musique et des allergènes alimentaires, et garder en mémoire la possibilité d’une allergie de contact par procuration(9).
La présence de parfum dans les couches peut être responsable de dermatites de contact chez le nouveau-né.
COMMENT EXPLORER ?
Les patch-tests ou tests épicutanés sont la méthode de référence dans l’exploration des allergies retardées, médiées par les lymphocytes T. Leur réalisation nécessite une consultation initiale consacrée à l’histoire et à l’examen clinique, suivie de trois consultations à 48 heures d’intervalle pour l’application des patch-tests, puis la première lecture et la seconde lecture. En cas de besoin, une lecture tardive peut être effectuée après 1 à 3 semaines. Il est possible de tester les enfants sous biothérapies ou immuno-suppresseurs. Les tests semi-ouverts – ou open test – sont utilisés pour les produits cosmétiques rincés qui doivent être dilués. Les tests d’application répétée (ROAT : Repeated Open Application Test) ainsi que les tests d’éviction peuvent constituer une alternative aux patch-tests.
La prise en charge de l’EC de l’enfant repose sur les DC, l’éviction du ou des allergènes, les antihistaminiques en cas d’œdème, l’éducation thérapeutique et la prévention (voir encadré). Il est essentiel de vérifier les compositions des produits et de répéter les informations au cours du suivi.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :