Publié le 14 oct 2021Lecture 3 min
DRESS : syndrome méconnu à ne pas omettre
Caroline GUIGNOT, Rennes
Maladie iatrogène souvent méconnue des pédiatres, le DRESS doit être évoqué face aux manifestations cutanées et systémiques de l’enfant, et ce malgré le long intervalle pouvant s’écouler entre l’initiation du médicament et l’apparition des symptômes.
Le DRESS ou syndrome d’hypersensibilité médicamenteuse (reaction with eosinophilia and systemic symptoms) est l’une des formes graves de toxidermie. Il se manifeste par des atteintes cutanées et systémiques : une revue de cas internationale(1) et une série française (à paraître) compilant respectivement 130 et 53 cas pédiatriques permettent d’établir la présentation clinique et l’évolution de ces toxidermies que les pédiatres omettent souvent d’évoquer.
Deux catégories de médicaments sont le plus souvent impliquées : d’une part, les antiépileptiques (carbamazépine et dérivés, phénytoïne... du fait de leur structure aromatique) et, d’autre part, les antibiotiques (principalement sulfamé-thoxazole, mais aussi vancomycine, lévofloxacine...). Le délai d’apparition traditionnellement exprimé dans la littérature peut s’étirer jusqu’à 6 ou 8 semaines, mais le type de médicament influence ce délai ; les DRESS liés aux antiépileptiques survenant après un délai plus long que ceux liés aux antibiotiques et plus encore que ceux liés aux produits de contraste iodés, qui débutent parfois après quelques jours seulement. Il est intéressant de noter qu’une augmentation de posologie peut aussi être à l’origine du DRESS.
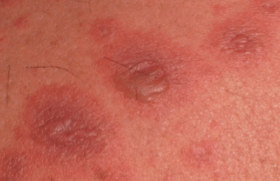
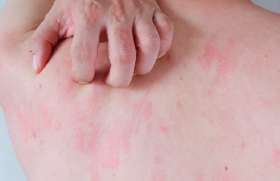
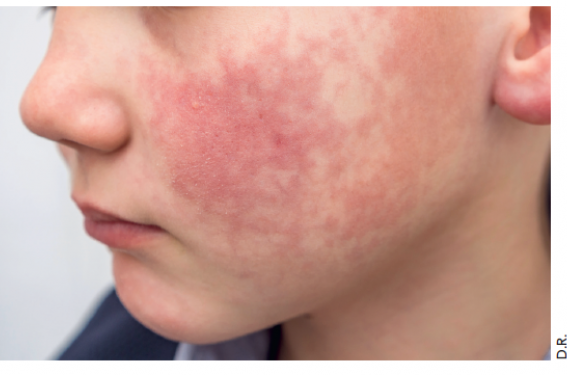
Cliniquement, le DRESS peut toucher les enfants de tout âge (moyenne : 8 ans). Il se manifeste majoritairement par un érythème maculopapuleux, un œdème diffus et parfois sévère au niveau du visage et des extrémités, par une chéilite et une conjonctivite, qui sont également fréquentes. Deux éléments peuvent aider à orienter le diagnostic : l’aspect volontiers purpurique, alors que le bilan sanguin confirme l’absence d’anomalies plaquettaires et le polymorphisme de l’aspect cutané (les lésions cutanées monomorphes étant plus volontiers évocatrices d’une virose). Dans certains cas, on observe une légère desquamation ou des manifestations bulleuses au niveau des extrémités.
Sur le plan systémique, la fièvre est presque toujours présente et élevée. Elle est associée à une altération de l’état général, des adénopathies, une atteinte hépatique et, moins souvent, rénale ou splénique. Le bilan biologique montre une hyperéosinophilie, un syndrome mononucléosique, un syndrome inflammatoire et des marqueurs de cytolyse hépatique.
Une réactivation virale souvent associée
Le diagnostic de DRESS est parfois oublié par les spécialistes du fait du long délai pouvant s’écouler entre initiation du traitement et premières manifestations. Les diagnostics différentiels fréquemment évoqués sont les viroses, le syndrome de Kawasaki ou encore des hémopathies.
La recherche de virus est utile, car elle aide au diagnostic différentiel et s’avère associée au DRESS dans près de 9 cas sur 10 : le rôle d’une réactivation virale, notamment de virus de la famille des herpès comme le HHV-6, est souvent incriminé. En cas de réactivation, la présentation est souvent plus sévère et plus longue. Il est aussi intéressant de conduire un bilan immunologique, car il aide à la fois à établir un diagnostic différentiel et peut aussi être utile pour le suivi à long terme : en effet, les séquelles à type de troubles dysimmunitaires concernent environ 1 enfant sur 10 (thyroïdite, vitiligo, diabète de type 1...). Il arrive aussi, de façon plus exceptionnelle, que le DRESS soit associé à une autre complication de type syndrome d’activation mastocytaire.
Il n’existe pas de consensus thérapeutique : la corticothérapie générale injectable ou orale (parfois topique), souvent conduite durant un mois, constitue le principal axe thérapeutique avec une amélioration progressive de l’état général. Elle peut néanmoins laisser la place aux rechutes, par exemple si la diminution posologique des corticoïdes est trop rapide. Les séries de cas montrent aussi parfois un recours aux immunoglobulines (sans doute par suspicion d’un Kawasaki), et certaines équipes envisagent un traitement antiviral en cas de réactivation.
L’évolution clinique est lente et peut nécessiter quelques mois. Le suivi doit rester rapproché et les bilans allergologiques à visée diagnostique, réalisés à distance de l’arrêt de la corticothérapie afin de confirmer le médicament incriminé.
D'après le Séminaire de dermatologie pédiatrique de l’hôpital Necker-Enfants malades, 25 juin 2021, «DRESS Syndrome chez l’enfant» par Brigitte Milpied-Homsi (Bordeaux).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :