Publié le 09 nov 2016Lecture 10 min
Traitement des cicatrices chéloïdes : un protocole original
C. MEYER(1,2), B. CHATELAIN(1), E. WEBER(1), B. BENASSAROU(1,2) - 1. Service de chirurgie maxillo-faciale, CHU de Besançon ; 2. Li4S - EA 4268, Université de Franche-Comté
La corticothérapie locale, associée ou non à l’excision chirurgicale et à la pressothérapie, est un traitement classique des cicatrices hypertrophiques et chéloïdes. Pour être efficace, le corticoïde doit pénétrer au sein de la cicatrice, par définition dense et douloureuse, et les injections doivent souvent être renouvelées. L’utilisation d’une seringue et d’une aiguille est difficile dans ce contexte. Nous rapportons notre expérience de l’utilisation d’un protocole combinant chirurgie, corticothérapie intralésionnelle à l’aide d’une seringue sans aiguille et pressothérapie.
La pathogénie des cicatrices chéloïdes reste mal connue(1,2). Toutes les études montrent cependant que ces cicatrices sont le siège d’une inflammation prolongée, d’une augmentation du nombre de fibroblastes, de la synthèse du collagène et de la matrice extracellulaire, et d’une hypervascularisation. De nombreux traitements ont été proposés, seuls ou en combinaison, avec des taux de récidives variant de 50 à 100 %(3-5). Parmi les traitements les plus utilisés, figurent l’excision chirurgicale, la corticothérapie locale et la pressothérapie(6). Il a été démontré que la combinaison de plusieurs traitements est plus efficace que l’utilisation isolée d’une technique(7,8). L’efficacité des injections intra cicatricielles de corticoïdes dépend du volume cicatriciel à traiter et ces injections doivent généralement être répétées pour être efficaces(9). Les injections intracicatricielles à l’aide d’une seringue et d’une aiguille sont, dans notre expérience, difficiles à réaliser en raison de la densité importante des cicatrices chéloïdes et de leur inextensibilité. Ces injections sont également difficiles à faire accepter au patient en raison de leur caractère algique. Depuis plusieurs années, nous avons adopté un protocole combinant une excision chirurgicale de la cicatrice la plus complète possible, des injections locales itératives d’un corticoïde à action prolongée à l’aide d’une seringue sans aiguille et, chaque fois que possible, une compression prolongée du site traité. Le but de notre travail était de décrire ce protocole et d’en évaluer l’efficacité.
Matériel et méthode
Il s’agit d’une étude rétrospective, monocentrique et non comparative. Les dossiers de tous les patients traités pour au moins une cicatrice chéloïde dans notre service depuis 8 ans ont été analysés. Les critères d’inclusion étaient l’utilisation d’un protocole de soins comportant une excision chirurgicale de la cicatrice, au moins 1 injection d’un corticoïde retard (Kénacort Retard® 40 mg/ml [acétonide de triamcinolone]) au 15e jour postopératoire, les injections étant faites à l’aide d’une seringue sans aiguille (Dermojet®) (figure 1) sous couvert d’une application locale de crème anesthésiante (Emla®) 2 heures avant la séance, un suivi clinique régulier tous les mois, un recul d’au moins 3 mois après la dernière injection de corticoïdes et les dossiers comportant des photos avant et en cours de traitement.
Figure 1. Seringue sans aiguille (Dermojet®).
À gauche : seringue montée ; à droite : les différents composants :
a. corps de seringue en acier ; b. levier d’armement ; c. bouton de déclenchement ;
d. : piston central ; e : tête d’injection ; f : réservoir (4 ml).
La réalisation d’une compression postopératoire du site traité était fonction des possibilités techniques. Lorsqu’elle était possible, cette compression débutait dès l’ablation des fils de suture (vers le 8ejour postopératoire), maintenue 23 h/24 et prolongée le plus longtemps possible (une durée minimale de 8 mois était annoncée au patient en préopératoire). Vingt-quatre patients (sex-ratio : 0,6) d’un âge moyen de 22 ans (extrêmes : 12-48), totalisant 33 cicatrices, ont répondu à ces critères. Les cicatrices siégeaient au niveau du lobule de l’oreille (11 fois), du sillon rétro-auriculaire (6 fois), du dos (5 fois), de la région cervicale antérieure (4 fois), de la face antérieure du thorax (3 fois), des seins (2 fois) et de l’abdomen (2 fois). La qualité de la cicatrice a été évaluée sur photos et sur les données de l’observation clinique mensuelle avant et après le traitement lors de la dernière consultation de contrôle en utilisant la partie investigateur de l’échelle Patient and Observer Scar Assessment Scale (POSAS)(10).
Résultats
Le recul moyen après la dernière injection de corticoïde a été de 12 mois (extrêmes : 3 à 24 mois). Le nombre moyen de séances d’injection a été de 5 (extrêmes : 3 à 8 séances). La quantité moyenne totale d’acétonide de triamcinolone nécessaire par patient a été de 220 mg (extrêmes : 60 à 560 mg). La compression n’a été possible que sur 14 des 33 cicatrices (dont 91 % des cicatrices du lobule, 33 % des cicatrices du thorax, 50 % des cicatrices abdominales et 100 % des cicatrices mammaires). Pour les lobules d’oreille, la compression a été réalisée par des dispositifs fabriqués sur mesure en plastique thermo-formable (Rolyan®) (figure 2).
Figure 2. Patient portant un dispositif de compression pour lobule de l’oreille
du côté gauche (à gauche : vue de profil ; à droite : vue de trois quarts).
La durée moyenne de compression a été de 6 mois (extrêmes : 2 à 12 mois). Les valeurs moyennes postopératoires des 6 items de l’échelle POSAS ont été très nettement améliorés chez tous les patients comparativement aux valeurs préopératoires. L’opinion générale de l’observateur est passée d’une valeur moyenne préopératoire de 7,92 à une valeur moyenne postopératoire de 2,03. Vingt et un patients (87,5 %) totalisant 27 cicatrices (81,8 %) n’ont pas présenté de récidive à l’issue du suivi (figure 3).
Figure 3. Patiente de 43 ans, mélanoderme, présentant plusieurs cicatrices chéloïdes
du dos (séquelles de kystes épidermiques manipulés).
a. aspect avant traitement ; b. aspect immédiatement après l’excision chirurgicale
complète des deux cicatrices les plus volumineuses et les plus gênantes) ;
c. aspect 2 mois après l’excision et après 2 séances d’injections intracicatricielles
de corticoïde (40 mg d’acétonide de triamcinolone/séance – Kénacort®) ;
d. aspect 22 mois après la dernière injection
(5 séances – 200 mg d’acétonide de triamcinolone au total).
Les cicatrices n’ont pas été comprimées. Absence de récidive.
Aucune cicatrice ayant bénéficié d’une compression n’a présenté de récidive (figure 4).
Figure 4. Patient de 25 ans, mélanoderme, présentant une cicatrice chéloïde
du lobule de l’oreille gauche (séquelle de piercing ; même patient que figure 2).
a. aspect avant traitement (vue de profil) ; b. aspect 14 mois après la dernière injection
(5 séances – 100 mg d’acétonide de triamcinolone au total).
La cicatrice a été comprimée par un dispositif de compression (cf. figure 2)
pendant 6 mois, 12 h/jour. Absence de récidive.
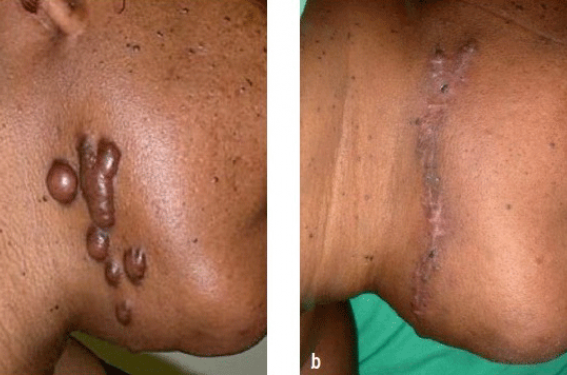
Trois patients (2 cicatrices du dos, 2 cicatrices cervicales antérieures et 2 cicatrices du thorax) ont présenté une récidive au bout de 4,3 mois en moyenne (3 à 6 mois) et ce, malgré 6,3 séances (5 à 8 séances) et l’utilisation moyenne de 440 mg de produit (560 à 200 mg) (figure 5). Aucune de ces cicatrices n’avait été comprimée. Aucune complication locale (dyschromie, atrophie cicatricielle, télangiectasies) ou générale liée à l’utilisation de corticoïdes n’a été notée.
Figure 5. Patiente de 44 ans, mélanoderme, présentant des cicatrices chéloïdes
cervicales droites (séquelle traumatique).
a. aspect avant traitement ; b. aspect 15 jours après l’excision chirurgicale complète ;
c. aspect 8 mois après l’excision et après 8 séances d’injection intracicatricielles
de corticoïde (40 mg d’acétonide de triamcinolone/séance – Kénacort®) ;
d. aspect à 11 mois (3 mois après la 8e séances d’injection).
Récidive en cours. Nécessité de poursuite des injections.
Les cicatrices n’ont pas pu être comprimées en raison de leur localisation.
Discussion
Le protocole thérapeutique associant excision cicatricielle, cortico thérapie intracicatricielle précoce systématique à la demande une fois par mois à l’aide d’une seringue sans aiguille type Dermojet® et, si possible, pressothérapie précoce et prolongée, est efficace sur les cicatrices chéloïdes. Ces bons résultats corroborent ceux d’autres équipes utilisant des protocoles similaires(8,11). L’utilisation de corticoïdes locaux intracicatriciels est le traitement le plus courant des cicatrices chéloïdes(12). Les mécanismes d’action allégués sont une inhibition de la prolifération des fibroblastes (normaux et chéloïdiens), une inhibition de la synthèse de collagène et de mucopolysaccharides et une augmentation de l’activité de la collagénase(13,14).
Les injections sont le plus souvent jugées douloureuses en raison du caractère algique de la cicatrice elle-même et de la consistance épaisse de l’acétonide de triamcinolone(15,16). L’utilisation d’un anesthésique local, soit dilué dans la solution de corticoïde et injecté simultanément, soit, surtout, sous forme topique appliquée une à deux heures avant l’injection, améliore considérablement la tolérance du patient(17). Un autre facteur de mauvaise tolérance des injections intracicatricielles, peu rapporté dans la littérature, est l’utilisation d’une aiguille pour la réalisation de ces injections. Dans notre expérience, l’utilisation d’une seringue conventionnelle munie d’une aiguille, fusse-t-elle très fine (25 G), rend les injections strictement intracicatricielles difficiles, lentes et particulièrement douloureuses du fait de la densité très importante de ces cicatrices et de leur caractère inextensible.
Très souvent, l’utilisation d’une aiguille aboutit, même involontairement, à une injection trop profonde, sous-cutanée ou à une injection périlésionnelle. Or, le caractère hétérotopique de l’injection est l’un des facteurs connus des complications locales, voire générales des injections de corticoïdes : atrophie sous-cutanée, dyschromie, télangiectasies, hypercorticisme iatrogénique, insuffisance surrénalienne(18-22). L’efficacité des injections isolées de corticoïdes intralésionnels est très variable selon les études, mais est souvent jugée insuffisante, certaines équipes rapportant des taux de récidives de 80 %(23).
Plusieurs explications sont possibles : injections hétérotopiques (cf. ci-dessus), patients non répondeurs aux corticoïdes(24) et surtout, à notre avis, volume trop important de la cicatrice rendant illusoire une efficacité suffisante des corticoïdes à des doses usuelles et nombre insuffisant d’injections principalement lié à l’abandon du traitement par les patients du fait des douleurs occasionnées. L’utilisation d’une seringue sans aiguille type Dermojet® permet de résoudre une grande partie de ces problèmes : injection strictement intradermique, y compris dans des cicatrices très denses(25), dosage précis des produits injectés (0,1 ml par action), injections moins douloureuses et plus rapides permettant de renforcer l’adhésion des patients au traitement. Du fait de leur efficacité limitée, les injections intracicatricielles de corticoïdes sont rarement utilisées de manière isolée. Les traitements actuellement les plus fréquemment associés sont l’excision de la cicatrice et la presso thérapie(26). L’excision chirurgicale isolée, qu’elle soit totale ou sub-totale (« intrachéloïdienne ») telle qu’elle est encore parfois préconisée, présente un taux de récidives allant de 40 à 100 %(5). C’est la raison pour laquelle nous débutons systématiquement, comme d’autres équipes(27), les injections de corticoïdes dès le 15e jour après l’excision, sans attendre les signes cliniques d’une récidive. À nos yeux, les deux seuls avantages de cette excision première sont l’effet psychologique bénéfique immédiat pour le patient et surtout la réduction du volume tumoral à traiter. La pressothérapie fait partie des traitements les plus anciens des cicatrices hypertrophiques et chéloïdes(28).
Les mécanismes d’action exacts sont imparfaitement connus, mais il est probable que l’ischémie et l’hypoxie tissulaires engendrées par la pression et leurs répercussions sur la dégradation des fibroblastes et du collagène sont impliquées(29). L’efficacité de la pressothérapie, généralement associée à une excision préalable et débutée dès l’ablation des fils, est bonne, pouvant aller jusqu’à plus de 80 % de succès(26). Cette efficacité dépend principalement de l’intensité de la compression (aucune indication de valeur-seuil n’est, à notre connaissance, rapportée dans la littérature où il est simplement recommandé de ne pas provoquer de nécrose) et de la durée de la compression (il est généralement recommandé de porter le dispositif de compression au moins 12 h par jour et pendant au moins 6 mois). L’adhésion du patient à ce traitement est donc primordiale. Techniquement, cette compression n’est possible qu’à certains endroits du corps. Sur le tronc ou les membres, elle fait généralement appel à des vêtements compressifs (figure 6). Sur les lobules de l’oreille, l’une des régions les plus touchées par les cicatrices chéloïdes et les plus propices à la compression, de nombreux dispositifs, plus ou moins discrets et plus ou moins confortables pour le patient, ont été décrits(30-33).
Figure 6. Patient de 29 ans présentant une cicatrice hypertrophique et partiellement
chéloïde de la face antérieure du thorax (séquelle d’ablation d’un tatouage au laser).
a. aspect avant traitement (la cicatrice n’ayant, dans ce cas,
pas été excisée au préalable, le patient n’a pas été intégré à l’étude) ;
b. compression à l’aide d’une veste compressive sur mesure (Medical Z®) ;
c. aspect après 8 mois de compression, 23 h/24.
Nous utilisons une pince réalisée en plastique thermo-formable (Rolyan®), à la demande et sur mesure (figure 2). Ce dispositif artisanal, très simple à fabriquer et très bon marché, a été bien accepté par 87,5 % des patients de notre étude, porteurs d’une cicatrice chéloïde du lobule. Nous avons observé une différence de résultat très nette entre les patients ayant bénéficié d’une compression (13 patients – 14 cicatrices : aucune récidive) et ceux n’ayant pas pu ou voulu se soumettre à ce traitement adjuvant (21,4 % patients et 31,6 % de cicatrices en récidive).
Conclusion
Le traitement des cicatrices chéloïdes n’est pas univoque. Le protocole que nous présentons n’est pas nouveau puisqu’il se contente de regrouper trois options thérapeutiques bien connues. L’utilisation d’une seringue sans aiguille pour l’injection des corticoïdes est plus originale. Elle permet, selon nous, de multiplier les séances sans trop de désagrément pour les patients, de renforcer leur adhésion au traitement et donc d’exploiter toute l’efficacité des injections répétées de corticoïde.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :


