Publié le 06 avr 2016Lecture 6 min
Microgreffes de cheveux : les complications
J. SMADJA, Paris
Bien qu’extrêmement rares, les complications des microgreffes existent et doivent donc être connues des praticiens, mais également des patients.
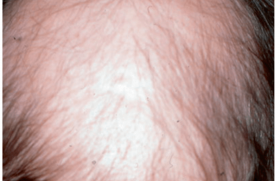
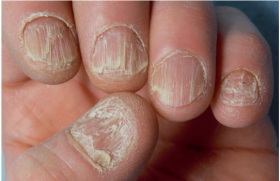
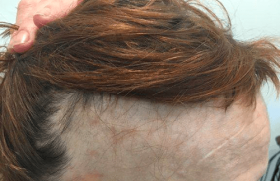
La microgreffe de cheveux, réalisée dès 1952 par le Dr Norman Orentreich, fait partie des opérations esthétiques les plus pratiquées de nos jours, tout particulièrement chez l’homme. On rapporte plus de 310 000 interventions de microgreffe de cheveux réalisées en 2012 dans le monde, dont 54 000 en Europe. Dans la très grande majorité des cas, la transplantation capillaire est une intervention extrêmement sûre et largement couronnée de succès, comme peuvent en témoigner les bilans annuels des accidents médico-chirurgicaux des assurances professionnelles médicales. Mais la chirurgie n’est pas une science exacte et certains effets secondaires, voire quelques complications inattendues, peuvent survenir même dans des conditions opératoires optimales et entre les mains les plus expertes. Bien qu’extrêmement rares, ces complications existent et doivent donc être connues des praticiens, mais également des patients avant l’intervention (médico-légal). Les différentes techniques de microgreffes Les techniques et les indications de microgreffes de cheveux sont aujourd’hui bien codifiées. On décrit deux méthodes différentes de prélèvement au niveau de la zone occipitale. La première, plus classique, dite de la « bandelette » ou FUT pour Follicular Unit Transplantation, se réalise en faisant le prélèvement des cheveux par exérèse chirurgicale d’une bandelette de cuir chevelu de la zone occipitale. Cette bandelette est alors disséquée au microscope afin d’isoler des unités folliculaires, de 1 à 4 cheveux, qui seront ensuite insérées dans des microfentes au niveau de la zone receveuse. La deuxième technique, plus récente, dite « d’extraction des unités folliculaires » ou FUE pour Follicular Unit Extraction, permet le prélèvement des unités folliculaires directement au niveau de la zone donneuse occipitale par des micropunchs de 0,75 à 0,9 mm, puis de les implanter dans des fentes au niveau de la zone receveuse. Les complications Les complications à court terme Quelle que soit la technique utilisée, l’intervention chirurgicale apporte inéluctablement quelques effets secondaires, voire des complications. Pour la microgreffe de cheveux un taux de complications de 4,7 % a été rapporté dans une étude sur 533 interventions(1), ce qui est comparable au taux de complications à la suite d’exérèses cutanées en chirurgie dermatologique, de l’ordre de 5 %. Ce taux de complications inclut par ordre de fréquence : un élargissement de la cicatrice occipitale (1,2 %) (figure 1), des folliculites ou kystes (1,0 %) (figure 2) qui apparaissent le plus souvent au moment de la repousse des cheveux. On observe également des nécroses(2) de la zone donneuse (0,8 %) (figure 3), plus fréquentes chez les gros fumeurs, des cicatrices chéloïdes (0,4 %), des saignements (0,2 %), des surinfections (0,2 %) (figure 4), voire un hoquet (0,2 %) ou des granulomes pyogéniques (0,2 %). À ces complications, s’ajoutent d’autres manifestations fréquentes qui peuvent parfois se développer : un hématome ou un œdème frontal (figure 5) qui apparaît le plus souvent au cours des 48 premières heures et qui descend vers les paupières pour finir aux joues avec un aspect ecchymotique qui s’effacera entièrement au 7e jour. La modification récente des protocoles d’anesthésie, par ajout d’une ampoule de triamcinolone acétonide à la solution tumescente utilisée pour infiltrer le cuir chevelu, a permis depuis lors de réduire considérablement l’apparition et l’importance de l’œdème. On voit parfois se manifester des troubles de la sensibilité du cuir chevelu à type de paresthésies qui rétrocèdent en quelques semaines ou plus rarement en plusieurs mois. Figure 1. Élargissement majeur de la cicatrice occipitale. Figure 2. Incision d’un kyste dû à l’incarnation de cheveux au cours de la repousse. Figure 3. Nécrose sur la zone frontale après injection de corticoïde retard. Figure 4. Surinfection de la zone donneuse. Figure 5. Œdème fronto-orbitaire : apparition après 48 h. Un effluvium télogène (figures 6 à 8) peut se révéler, de façon modérée ou importante, particulièrement chez la femme, et ce d’autant plus que le taux de miniaturisation des cheveux dont la section devient < 40 µm est important (normal < 20 %). Cet effet secondaire est transitoire et les cheveux tombés repousseront en même temps que les greffons implantés à partir du 3e mois en général. Plus rarement, des publications récentes ont rapporté l’apparition d’une fistule artério-veineuse(3), d’un lichen plan pilaire des zones opérées(4), ou d’une folliculite de Quinquaud apparue chez un patient, plus de 20 ans après l’intervention(5). Deux cas de pustuloses érosives ont été publiés après greffe de cheveux(6) (figure 9). Figure 6. Effluvium postopératoire avant l’intervention. Figure 7. Effluvium au maximum de la chute à 3 mois après l’intervention. Figure 8. Effluvium : à la repousse après 6 mois. Figure 9. Pustulose érosive après microgreffe. Les complications à long terme Les complications les plus fréquentes rapportées précédemment ne laissent que très rarement des séquelles visibles avec un réel préjudice esthétique. Il n’en est pas de même lorsque l’évolutivité de l’alopécie androgénique n’a pas été prise en compte, ni les principes essentiels de cette chirurgie du cuir chevelu. Certains patients dont la microgreffe a été réalisée trop jeune, ou trop tôt par rapport à la vitesse d’extension de l’alopécie androgénique, présentent, après quelques années d’évolution alopéciante, une zone de cuir chevelu greffée isolée du reste de la chevelure, devenant esthétiquement regrettable. Il peut s’agir du Hare Krishna syndrome(7) (figure 10) ou du recul rapide de la ligne antérieure chevelue (figure 11). Figure 10. Hare Krishna Syndrome : persistance des greffons implantés trop jeune avec évolution importante de la calvitie. Figure 11. Persistance d’une fine ligne antérieure de cheveux greffés et recul de la ligne fronto-temporale par évolution de l’AAG. L’un des principes de cette chirurgie capillaire est, dans les cas de jeunes patients (< 25 ans), de traiter médicalement par minoxidil et/ou finastéride pendant plusieurs années afin de freiner et/ou stabiliser le processus alopéciant, jusqu’au moment où la transplantation capillaire devient indiquée. Les complications les plus fréquentes ne laissent que très rarement des séquelles visibles avec un réel préjudice esthétique. Il n’en est pas de même lorsque l’évolutivité de l’alopécie androgénique n’a pas été prise en compte. La réparation esthétique Lorsqu’une intervention de réparation et de correction chirurgicale est demandée par ces patients opérés trop jeunes, plusieurs séances de retrait des greffons sont réalisées par ablation de ceux-ci au punch. Malgré tout le soin apporté, il restera quelques séquelles cicatricielles qui pourront être corrigées par chirurgie, ou par l’utilisation de différents lasers (épilatoire, CO2 ultrapulsé, fractionné, à colorant pulsé, etc. (figures 12 à 14). Figure 12. Non-prise en compte de l’évolutivité de l’AAG, mauvais dessin de la ligne antérieure, greffons trop gros. Figure 13. Postopératoire immédiat, après ablation des greffons au punch, dissection de ceux-ci au microscope et réimplantation sur vertex. Figure 14. Résultat un an après ablation des greffons, plus 6 séances de laser épilatoire, 2 séances de CO2 ablatif et 3 séances de laser à colorant pulsé.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :